Остеохондрозы и межпозвонковые грыжи
Общая информация
Остеохондроз представляет собой хроническое заболевание позвоночника, которое сопровождается нарушением функционирования межпозвонковых дисков и разрушением их общей структуры, сменой местоположения и, вследствие этого, развитием множества заболеваний.
Различные деформации в дисковой области приводят к серьезным нарушениям кровообращения и обмена веществ не только на самом больном участке, но и во всем организме.
Именно поэтому структура хрящевых тканей дисков, которая изменена остеохондрозом может очень быстро затвердевать, что приводит к снижению амортизации позвонков, и, вследствие этого, может привести к слишком сильному давлению на нервные окончания.
Таким образом, организм может испытывать боли разной степени силы и выраженности.

Стоит отметить, что остеохондроз позвоночника представляет собой весьма популярное заболевание, которым поражена большая часть населения нашей планеты. Толчком к развитию данной болезни еще до появления самых первых симптомов служат обычно тяжелый физический труд, долгий рабочий день и перенапряжение всего тела в целом.
Из-за слабости мышц, которая усугубляется различными вредными привычками и недостатком подвижности, и формируются разнообразные осложнения и неприятные последствия.
Межпозвоночные диски являются очень важными элементами структуры всего позвоночника, ведь именно благодаря им человек и может передвигаться. Из-за слишком сильной нагрузки на позвоночник в самую первую очередь страдают именно межпозвоночные диски, ведь они теряют возможность нормально питаться кровеносными сосудами и самостоятельно восстанавливаться, что и ведет к их быстрому износу.
Подобные изменения приводят к деформации со смещением в различные стороны. Из-за этого и происходят различные нарушения нормального функционирования не только позвоночника, но также и всего опорно-двигательного аппарата в целом.
Обычно болезнь локализуется в каком-либо основном отделе – грудном, шейном либо пояснично-крестцовом. Именно поэтому у симптомов остеохондроза могут быть разные признаки. Болевые ощущения могут переходить в разные части тела, все зависит от того, какой конкретно позвоночный отдел поражается этой болезнью.
Остеохондроз шейного отдела позвоночника обычно сопровождается сильными болями в области шейного отдела, которые могут отдавать в верхние конечности и в надплечья.
Могут появляться онемение мышечной ткани рук либо чувство покалывания, и порой может появляться мышечная слабость. Обычно сфера распространения подобных проявлений может колебаться от плеч до кончиков пальцев. Головная боль обычно представляет собой следствие нарушения кровообращения, и служит весьма частым симптомом при таком заболевании, как остеохондроз шейного отдела позвоночника.
Помимо всего прочего, может появиться шум в ушах, чувство головокружения и потемнения в глазах, что особенно заметно при резком повороте головы.
Как правило, грудной отдел позвоночника, где обнаруживается остеохондроз, обычно характеризуется сильными болями в области между лопаток, а также серьезной скованностью активных движений.
Во время периодов обострения грудного остеохондроза происходит затруднение глубоких вдохов и выдохов и ложная боль под сердцем.
В области поясницы и крестца остеохондроз может быть обусловлен ярко выраженным болевым синдромом, который отдает также в нижние конечности. Порой движения становятся так скованы, что обычная походка серьезно нарушается.
Становится невозможно сделать даже небольшой наклон вперед из-за того, что сильные болевые спазмы причиняют серьезные неудобства в быту. Следует дифференцировать подобные боли с артрозом суставов тазобедренной области.
Не нужно пытаться самим разобраться в природе болей. При самых малых подозрениях на остеохондроз различных отделов позвоночника стоит сразу же обратиться к доктору.
Симптомы остеохондроза во время резких обострений может быть похожа на клиническую картину прочих заболеваний, которые могут потребовать очень быстрого врачебного вмешательства.
Грыжа Шморля
Межпозвоночные диски состоят из пульпозного ядра и фиброзного кольца, которые вместе и составляют хрящевое соединение. Если на позвоночник возникают частые сильные нагрузки, сердцевина ядра выпячивается за пределы позвоночных пластин.
Таким образом и возникает внутренняя грыжа Шморля, и ее отличительными особенностями служит то, что фиброзное кольцо нетронуто болезнью.

В-основном, данное заболевание образуется именно в грудном отделе позвоночника. Но бывают и такие случаи, при которых заболевание проявляется и в области позвоночника. Самой главной причиной возникновения подобной грыжи можно считать травмирование позвонков. Если это происходит в малой степени, то врачи говорят о так называемой протрузии дисков, что и служит самой первой стадией в формировании грыжи.
Протрузия
Степени заболевания также могут называться экструзией и пролапсом, однако они не предполагают даже малых разрывов фиброзного кольца.
При постепенном смещении ядра чаще всего происходит вследствие сильных перегрузок позвоночника. При этом позвонки из-за постоянной сильной активности могут вытеснить его в другие, более свободное пространство. После этого и происходит передавливание корешков в спинном мозге, которые и приводят к болям.

Грыжа диска
Если пульпозное ядро сильно выпячивается, то разрывает фиброзное кольцо, вследствие чего и ставят такой диагноз, как грыжа межпозвоночного диска. Обычно данная болезнь характеризуется так называемым вытеканием сердцевины диска, которая характеризуется высокой степенью эластичности и отслоением элементов связок, и в самых серьезных формах может привести к потере возможности самостоятельно передвигаться, а также к нарушениям функций органов малого таза.
Но, так или иначе, для уточнения правильности диагноза может потребоваться проведение рентгенографических исследований либо МРТ. Если же заболевание перешло в более серьезную стадию, доктор может также назначить доплерографию, для выяснения степени поражения позвоночных артерий.
Если возникает подозрение на появление остеохондроза позвоночника, следует провести ряд исследований, которые могут учесть степень выраженности ряда клинических синдромов.
Лечение
Как правило, лечебные мероприятия при остеохондрозе изначально направлены на то, чтобы купировать боли. Затем восстанавливают спинномозговые корешки, и проводят профилактику развития дистрофии структурной системы позвоночника.
Источник
Как остановить остеохондроз и избавиться от грыжи? Российская технология, завоевавшая Европу
Если кратко, то остеохондроз – это дистрофические изменения суставных хрящей и межпозвонковых дисков. Говоря более простым языком, при данном заболевании суставы изменяют форму, теряют подвижность и гибкость, а межпозвонковые диски из-за нарушения их питания и сдавления стираются. Наиболее распространённое в Европе нарушение позвоночника – это защемление седалищного нерва и межпозвонковая грыжа. Сейчас европейские остеопаты стали активно использовать в лечении остеохондроза позвоночника аппаратную аутогравитационную терапию, но обо всём по порядку.
Остеохондроз может поразить любой сустав, хотя чаще всего от него страдает шейный, грудной или поясничный отдел позвоночника. Ранее данное заболевание было характерным для людей старшего возраста, но в настоящее время особенно в мегаполисах пациенты с этой проблемой молодеют. Виной здесь сидячий образ жизни.
Большинство людей начинает беспокоить остеохондроз после 30 лет, при этом протекать без явных симптомов. То есть проблема уже есть, но человек может никак не догадываться о ней. После 35 лет заболевание начинает проявлять себя выраженными болезненными ощущениями и появлением нескольких грыж. Поэтому заняться коррекцией позвоночника следует уже к 30 годам, чтобы не прийти к варианту терапии уже назревшей грыжи межпозвонкового диска или выраженной дегенерации межпозвонковых суставов. Зная цену лечения запущенных случаев, в Европе широко развита терапия на ранних стадиях остеохондроза с использованием специализированных аппаратов для клинического и домашнего применения.
Причины, узнайте главную!
Нельзя сказать, что медицина досконально установила причины появления остеохондроза. Но основные факторы известны:
– cидячая работа;
– нарушение осанки и искривление позвоночника;
– чрезмерные нагрузки из-за статического напряжения (сидячий образ жизни);
– перенапряжение и спазм мышц из-за стресса, длительного нахождения в положении сидя;
– травмы;
– избыточный вес;
– чрезмерные физические нагрузки;
– и т.д.
Наибольший вклад в дегенерацию позвоночника вносят перегрузка его мышц и их спазм из-за сидячего образа жизни. К сожалению, большинство людей не может поменять свою жизнь и отказаться от офисной работы или регулярного вождения автомобиля, а, значит, столкнется с остеохондрозом и его последствиями.
Симптомы, которые должны насторожить
Главной опасностью является то, что более 60% людей, не ощущают развитие остеохондроза и появления грыжи. Стандартными симптомами являются болевые ощущения в шее, груди, спине или пояснице. Чаще всего они носят ноющий характер, усиливаясь при движении.
Чаще в спине или шее ощущается дискомфорт, тяжесть, тянущее чувство. Такое отсутствие прямой боли должно ещё больше насторожить. В этом случае стоит сделать УЗИ или рентген в беспокоящей области, чтобы определить есть ли там грыжа или развивающаяся дегенерация позвонков.
Более ранняя диагностика необходима, так как в в ходе развития остеохондроза ключевыми нарушениями являются: дегенерация межпозвонковых суставов и развитие протрузии. При этом в первые 10 лет наличия этих нарушений человек боль может не ощущать, так как образующиеся грыжи не сдавливают нерв. В этом случае боль не возникает, но появится на этапе развития артроза и стирания диска почти на 50%. А это уже «посадит» вас на регулярные уколы, массажи с постоянными болями в спине. Вот почему следует пройти диагностику позвоночника после 30 лет и начать периодически использовать аппараты для расслабления околопозвоночных мышц и декомпрессии дисков.
Треть людей всё же ощущает болезненность из-за спазма мышц позвоночника. В этих случаях есть чёткий сигнал для прохождения терапии без диагностики.
Если же в это время ничего не делать, то человеку будет обеспечено поражение нервных корешков, произойдёт нарушение чувствительности, появится мышечная слабость, диск начёт постепенно разрушаться, а стоимость терапии такого состояния переваливает минимум за 150 тысяч рублей.
Критерии эффективной терапии, инновационная технология
Лечение остеохондроза можно разделить на несколько типов:
• для снятия острой боли;
• устранения основных причин возникновения;
• общеукрепляющие процедуры.
Большинству людей известно о применении медикаментов, инъекций и мануальной терапии. Поэтому в статье раскроем инновационную технологию, завоевавшую популярность в Европе, которая позволит значительно и долгосрочно улучшить состояние позвоночника. А по стоимости будет доступна каждой семье (от 3 тысяч рублей).
В основе данной технологии лежит аутогравитационная терапия. Она заключается в локальном вытяжении (тракции) позвоночника с устранением спазмированности мышцы – метод, доказавший свою эффективность в США, России и Европе на более чем 10 000 пациентах. Он был разработан в конце 20 века в России и на его основе было создано несколько аппаратов (Sacrus Mag, Sacrus Phisio и Cordus) для комплексной терапии позвоночника, которые за последние 3 года стали активно экспортироваться в Европу.

Каков принцип действия инновационной терапии?
При данной терапии связки и мышцы позвоночника локально расслабляются под воздействием погруженных в них акупрессурных выступов специализированных аппартов (Sacrus Mag, Cordus). Безопасным критерием силы воздействия является вес самого пациента. Это обеспечивает мягкость, безтравматичность и сжатые сроки терапии (от 1 недели). Именно это и ценится европейскими медиками. А повышенная эффективность воздействия обеспечивается наличием в данных аппаратах дополнительных функций в виде – режимов вибрации для более комфортного и быстрого расслабления спазмированых мышц и напряженных связок, микротоковой терапии (Sacrus Phisio) для улучшения нервной проводимости, активации восстановительных процессов в организме и повышения качества сна.
При процедуре локального расслабления спазмированных мышц позвоночника увеличивается межпозвонковое пространство. Это позволяет избавить диск от сдавления и снизить нагрузку на позвонки. Одновременно мышцы через 2 минуты рефлекторного напряжения расслабляются и растягиваются, позволяя позвонкам центрировать своё положение. Так выравнивается осанка.
Эти позитивные изменения позволяют вернуть естественные изгибы позвоночника для его лучшей амортизации и улучшить питание (гидратация) межпозвонковых дисков.
Анимация на 4,75 Мб – кликните по картинке для просмотра
Зажатость нервов (туннельный синдром) и блокада позвонков пропадает, восстанавливая нормальную подвижность позвонков и предотвращая дегенерацию фасеточных (боковых) суставов. При локальном вытяжении спазмированного сегмента позвоночника и снятии нагрузки межпозвонковые диски способны реабсорбировать жидкость и восстанавливать свою структуру.
Всё это позволяет остановить прогресс остеохондроза и убрать обострение болезни.
Преимуществом аутогравитационной терапии является возможность проводить лечение дома самостоятельно. Для этого можно воспользоваться аппаратом Sacrus или Cordus, в зависимости от локализации остеохондроза.

Анимация на 2,62 Мб – кликните по картинке для просмотра
Sacrus обладает мягким, почти безболезненным воздействием на зоны крестца, шеи и спины, а Cordus позволяет эффективно лечить остеохондроз с наличием грыж или протрузий от шеи и до середины поясницы. После завершения сеансов лечения – можно ими же проводить укрепляющую терапию для восстановления мобильности позвоночника и предупреждения развития остеохондроза.
– Вернуться в оглавление раздела “Неврология.”
Источник

Межпозвоночная грыжа — распространенное заболевание опорно-двигательного аппарата, при котором фрагменты межпозвоночного диска выпячиваются или выпадают в позвоночный канал. Коварство заболевания в том, что на начальной стадии оно почти не беспокоит пациента, но без лечения и соблюдения осторожности патология быстро прогрессирует.
Патология нередко вызывает болезненные симптомы, на первый взгляд не связанные с позвоночником. Межпозвонковая грыжа может привести к параличу, вызвать нарушения мочеиспускания и дефекации, спровоцировать скачки артериального давления.
Как развивается заболевание
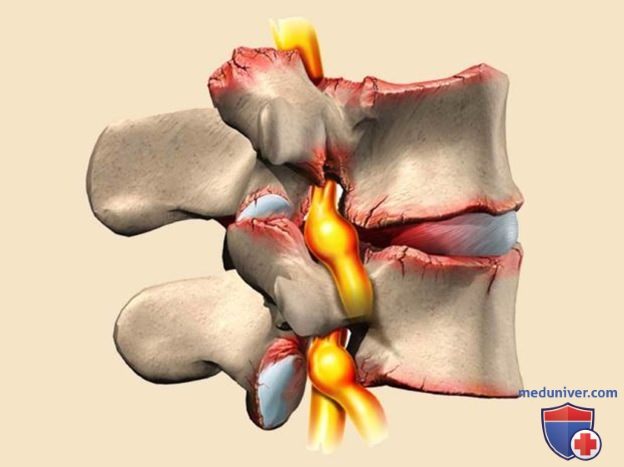
Молодой здоровый позвоночник подвижен и эластичен. Каждые позвоночный диск имеет оболочку — фиброзное кольцо. Внутри него заключено пульпозное ядро — студенистый хрящевидный наполнитель.
При травмах, чрезмерных нагрузках, заболеваниях, нарушении обмена веществ в фиброзном кольце появляются трещины или разрывы. Некоторое время пульпозное ядро удерживается продольной связкой, но потом выходит наружу — полностью или частично.

Есть четыре стадии развития болезни:
- Пролапс. При этой стадии небольшой фрагмент пульпозного ядра (до 3 мм) выходит за пределы диска, не нарушая его оболочку. Причина — первые дегенеративные изменения, нарушение кровоснабжения, обезвоживание, растрескивание оболочки.
Симптомы протрузии похожи на проявления остеохондроза: после физических нагрузок пациента беспокоит ноющая боль, он быстро утомляется. На этой стадии пациенты редко обращаются за врачебной помощью, списывая происходящее на усталость или возраст.
- Протрузия. От 4 до 16 мм пульпозного ядра выходит за пределы анатомических размеров фиброзного кольца. Это нарушает кровоснабжение диска, ядро давит на фиброзную оболочку и вызывает боль. Но если не зажаты кровеносные сосуды и нервы, она не слишком интенсивна.
На этой стадии оболочка диска еще не повреждена, но игнорировать симптомы уже опасно. Ведь если пациенту повезло меньше и выпятившееся ядро все же сдавило нерв, он будет страдать от нарушения чувствительности рук и ног, онемения и холода в пальцах. Если протрузия произошла в шейном отделе, может подниматься артериальное давление, начаться мигрень, головокружения, упасть зрение. Если в поясничном отделе — возникает люмбалгия и нарушения в работе органов малого таза.
- Экструзия. Ядро «выдавлено» со своего места на 6-15 мм, то есть почти полностью, но его форма сохранена. Человек ощущает резкую боль, ограничение подвижности, мышцы каменеют, возникает отек мягких тканей. «Прострел » происходит при каком-то внешнем воздействии: при поднятии тяжестей, резком движении, травме, простуде или стрессе.
На этом этапе хирургическое вмешательство не понадобится. Достаточно медикаментозно снять болевой синдром, отек и спазм мышц. Когда ослабеет спазм нервных окончаний, врач составит индивидуальную программу реабилитации. Это позволит избежать рецидивов.
- Секвестрация. Ядро выпадает, межпозвонковый диск защемляет нервные окончания, боль становится постоянной. Выпячивание ущемлено, питание тканей невозможно и оно отмирает, вызывая воспаление. В самом сложном случае грыжа выдавливается в спинномозговой канал и там провоцирует гнойные процессы.
Кроме сильной боли и скованности секвестированная грыжа может вызвать неврологические болезни, отказ работы внутренних органов, лишить способности двигаться самостоятельно. В этом случае промедление опасно, его последствия могут быть необратимы. Если безоперационная терапия неэффективна, врач предложит хирургическое вмешательство.
Какие бывают межпозвоночные грыжи
Болезнь имеет градацию по нескольким признакам.
По расположению:
- в поясничном отделе. Самый распространенный тип патологии, до 65 % грыж возникают именно в пояснице;
- в грудном отделе, до 31% случаев;
- в области шеи, 4%.
По времени возникновения:
- Первичные;
- Вторичные, возникают вследствии дегенерации диска.
По анатомическим особенностям:
- свободная. Продольная связка сохраняет вертикальное положение позвоночника, содержимое пульпозного ядра проходит через нее.
- блуждающая. Ядро вытекает, отрывается от диска и перемещается по спинномозговому каналу;
- Перемещающаяся. Возникает при травме или экстремальной нагрузке, сопровождающейся смещением диска. Когда нагрузка исчезает, ядро может вернуться на место или закрепиться в неправильной позиции.
По направлению выпадения ядра:
- Переднебоковая, находится в передней части позвонка. Внедряется в продольную связку и вызывает сильную боль.
- Заднебоковая, проникает сквозь заднюю стенку фиброзного кольца
По виду тканей, которые выступают за границы кольца:
- пульпозная, возникает когда ядро выдавливается через трещины фиброзного кольца;
- хрящевая, в этом случае выдавливается потерявший эластичность хрящ;
- костная, на нервные окончания давят костные разрастания и остеофиты. Чаще встречается у пожилых пациентов, страдающих спондилёзом.
Важно! у пациента одновременно могут возникнуть несколько разных видов межпозвонковых грыж. Необходимо внимательно исследовать каждый болезненный участок и дифференцировать лечение.
Причины возникновения и факторы риска
Определить этиологию болезни в каждом конкретном случае непросто, ведь пусковым механизмом может стать несколько причин или хронические заболевания. Самыми распространенными являются:
- травмы позвоночника;
- наследственная предрасположенность;
- доброкачественные или злокачественные новообразования;
- болезни позвоночника — лордоз, сколиоз, остеохондроз;
- инфекционные и вирусные заболевания;
- лишний вес;
- тяжелые физические нагрузки;
- беременность;
- малоподвижный образ жизни;
- возрастные изменения.
Симптомы грыжи позвоночника
Небольшие грыжи межпозвоночного диска не давят на нервные окончания и пациент не подозревает о заболевании. Первые проявления легко перепутать с признаками остеохондроза. Но чем сильнее разрушается фиброзное кольцо, тем интенсивнее становятся боль. Кроме того, первыми признаками грыжи являются:
- отечность и напряженность мышц;
- кифоз или сколиоз;
- ощущение жжения, покалывания;

Боли при грыже могут быть тупыми ноющими и острыми, рвущими или стреляющими. Пациент ищет положение, в котором страдания ослабевают и принимает вынужденное положение, рефлекторно изгибая позвоночник. Нарушается походка, болезненны не только мышцы поясницы, ягодиц и голени, но даже кожа. В ответ на легкий укол или щипок она проявляет гиперестезию — резкую болезненность. Меняются рефлексы коленных или ахилловых сухожилий. Появляется слабость и легкая атрофия ног, дряблость мышц.
При грыже пациент ощущает боли постоянно. Они усиливаются при определенных движениях, ходьбе, кашле, чихании, иногда сопровождаются повышением температуры, онемением рук и ног.
Дополнительные симптомы зависят от локализации грыжи. Если патология развивается в шейном отделе— это головная боль и зажатость шеи, тошнота, шум в ушах повышение внутричерепного давления и даже эпилепсия.
При повреждении грудного отдела боль имитирует сердечный приступ, в пояснице — простреливает в бедро. Нередко поясничная грыжа вызывает частое и болезненное мочеиспускание, обострение геморроя, непривычную потливость или сухость ног.
Чем опасно заболевание
Если пациент не находит времени на полноценное лечение, он серьезно рискует собственным здоровьем. Самая серьезная опасность — полный паралич, он возникает вследствии выраженного пролапса, когда деформированный хрящ повреждает спинной мозг.
Грыжа поясничного отдела позвоночника приводит к нарушению иннервации органов брюшной полости и малого таза: дисфункции кишечника, мочевого пузыря, репродуктивных органов, снижению мышечной силы, ущемлению седалищного нерва. У мужчины развивается аденома простаты. Геморрой и варикозное расширение вен — тоже следствие нарушений в работе опорно-двигательного аппарата.
Грыжа грудного отдела вызывает коксартроз, нарушает правильное положение структур коленного сустава, постановку стоп. Искривляется положение берцовых костей.
Увеличивающаяся грыжа шейного отдела может спровоцировать ишемический инсульт, сопровождающийся парализацией, утратой речи, атаксией. В области шеи расположены важнейшие кровеносные сосуды, нарушение их проходимости повлечет проблемы мозгового кровообращения. Следствием будут парезы, боль в локтевых суставах, запястьях и плечах, нарушения в работе легких, сердца и щитовидной железы.
Диагностика
Врачебную помощь при заболевании оказывают невролог, терапевт и ортопед. Первые тревожные сигналы врач заметит при визуальном осмотре пациента — нарушение осанки и недостаточную чувствительность участков тела в зоне действия защемленного нерва. Прощупывая позвоночник специалист определит, насколько спазмированы и болезненны мышцы и местоположение патологии. Вас могут попросить согнуться и разогнуться, чтобы оценить ограничение подвижности. Врач проведет диагностику рефлексов в коленном и ахилловом сухожилии.
Размер и локализацию грыжи поможет определить МРТ, КТ и рентгенография в боковой и фронтальной проекциях.
Методы лечения
Первостепенная задача — облегчить состояние пациента, поэтому терапия начинается с приема обезболивающих средств и полного покоя. Для устранения болевых неврологических проявлений врач выпишет противовоспалительные нестероидные препараты, миорелаксанты, лечебные мази — раздражающего действия и для снятия отечности.
Надежный способ обезболивания пораженного участка — рентген-контролируемая блокада. Под местным обезболиванием врач введёт лекарство в место пережима нервных окончаний.
Когда появится устойчивая положительная динамика, врач скорректирует прием лекарств. Главное на этом этапе — следовать комплексу лечебно-профилактических мероприятий. За динамикой лечения будет наблюдать невропатолог, пациент должен проходить осмотр не реже, чем раз в месяц.
Для восстановления хрящевой ткани применяются хондропротекторы. Минимальный курс лечения — 3 месяца. Хорошо зарекомендовали себя препараты для улучшения кровообращения. Важно провести курсовой прием витаминов группы В, D, A, E. Это улучшит питание тканей и запустит процессы восстановления.
При лечении грыжи к хирургическому вмешательству прибегают только в крайних случаях: при большом размере грыжи и ее секвестрации, если нарушены важнейшие жизненные процессы или консервативная терапия оказалась неэффективной.
Безоперационные методы лечения
После полного обследования врач может рекомендовать лечение грыжи позвоночника средствами мануальной или физиотерапии. Однако эти методы оправданы только в отношении небольших грыж безопасной локализации.
Самые популярные методы безоперационного лечения:
- гирудотерапия. Фермент слюны пиявок способствует рассасыванию грыжи и улучшает кровообращение;
- криотерапия. При действии жидкого азота в пораженном участке активнее циркулирует кровь, благодаря чему улучшается питание тканей;
- остеопатия. Специалист активирует обменные процессы в тканях организма, снимая блоки, зажимы и застойные процессы при помощи массажа и точечного воздействия;
- иглоукалывание. Воздействие на организм пациента при помощи безболезненных направленных проколов специальными иглами.
Лучшими средствами физиотерапии грыжи позвоночника являются:
- массаж;
- лечебная физкультура;
- УВЧ;
- электрофорез и фонофорез;
- рефлексотерапия.
Каждый метод имеет свои особенности и противопоказания, оптимальный комплекс порекомендует лечащий врач.
Мануальная терапия не исцеляет заболевание, она лишь на некоторое время облегчает самочувствие пациента. Главное, что должен сделать пациент — исключить факторы риска и заботится о состоянии позвоночника.
Физические нагрузки
Отказываться от посильных физических упражнений нельзя. Разумные нагрузки мягко разгоняют застойные процессы, мышечный корсет обеспечивают стабильность грыжи. Движение восстанавливает правильный двигательный стереотип и симметрию движения.
Однако есть упражнения, которые категорически запрещены при грыже позвоночника:
- движения, связанные с осевой нагрузкой на позвоночник — поднятие гантелей, штанги, перенос тяжестей, жим ногами и скручивания;
- физическая активность, сопровождающаяся длительным пребыванием в вертикальном положении — бег, футбол, катание на лыжах.
- упражнения на прямых ногах и связанные с сокращением мышц спины;
- глубокие приседания.
Под запретом игра в гольф, бодибилдинг и конный спорт.
Занимайтесь плаванием, аквааэробикой, йогой и пилатесом, выполняйте разработанный тренером комплекс ЛФК. Полезна скандинавская ходьба, ведь в этом случае нагрузка распределяется и на спортинвентарь.
Профилактика
Чтобы не допустить опасного заболевания, необходимо:
- Улучшить подвижность позвоночника;
- Нормализовать питание диска;
- Сформировать мышечный корсет.
Это комплексный подход, он требует настойчивости и изменения образа жизни.
Чтобы свести опасность к минимуму:
- нормализуйте вес. Избыточная масса тела — это тяжелое испытание для позвоночника и всего опорно-двигательного аппарата. Но сбрасывайте килограммы постепенно, одновременно укрепляя мышечный корсет;
- следите за осанкой. Так нагрузка будет равномерно распределятся на каждый отдел позвоночника, это исключит застойные процессы, отеки и спазмы;
- откажитесь от курения. Циркулирующий в крови никотин затрудняет питание межпозвоночного диска, хрящевые ткани сохнут и растрескиваются;
- проходите сеансы массажа. Это улучшит кровообращение в малоподвижных зонах позвоночника, поддержит в тонусе мышцы и межпозвоночные диски;
- питайтесь сбалансированно. Продукты должны полностью восполнять потребность в витаминах, микроэлементах, жирах. Тяжелую балластную пищу следует исключить. Для здоровья позвоночника полезен животный белок, овощи и фрукты без термической обработки.
- не перегружайте спину, выполняйте разминку перед комплексом упражнений;
- прыгая, не приземляйтесь на пятки;
- отработайте технику бега, исключив сотрясения и жесткую постановку стопы;
- не сидите в одном положении более 30 минут;
- не сутультесь, следите за постановкой головы;
- не спите на мягком матрасе.
Источник
