Рентгенограмма, КТ при грыже пищеводного отверстия диафрагмы (ГПОД)а) Терминология:
1. Аббревиатура:
• Грыжа пищеводного отверстия диафрагмы (ГПОД)
2. Определение:
• Протрузия части желудка через пищеводное отверстие диафрагмы в грудную полость б) Визуализация: 1. Общая характеристика:
• Лучший диагностический критерий:
о При рентгеноскопии с бариевой взвесью некоторая часть желудка визуализируется в грудной полости
• Два основных типа:
о Скользящая или аксиальная грыжа:
– Пищеводно-желудочный переход и кардиальный отдел желудка выходят через пищеводное отверстие диафрагмы в грудную полость
о Околопищеводная грыжа:
– Дно желудка, а также, возможно, другие его отделы выходят в грудную полость
• Хирургическая классификация:
о I тип: скользящая ГПОД (только кардиальный отдел желудка находится в грудной полости)
о II тип: околопищеводная грыжа, при которой пищеводно-желудочный переход находится под диафрагмой:
– Дно желудка находится в грудной полости и располагается параллельно пищеводу (очень редкий тип грыжи)
о III тип: околопищеводная грыжа, при которой пищеводно-желудочный переход находится в грудной полости, параллельно ему располагается дно желудка, а также, в некоторых случаях, другие отделы желудка:
– Второй наиболее распространенный тип ГПОД (после грыжи первого типа)
о IV тип: околопищеводная грыжа, при которой желудок полностью располагается в грудной полости, возможен его заворот 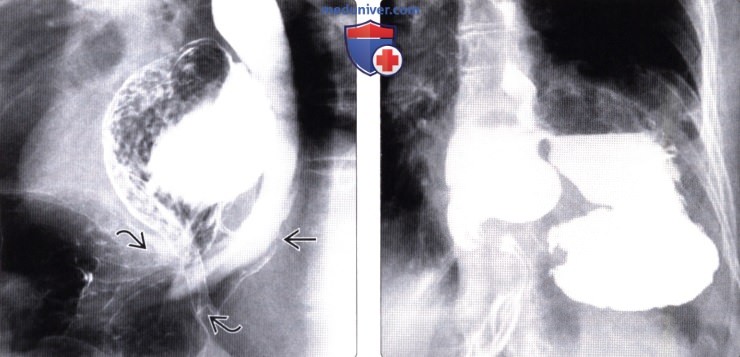
(Слева) На рентгенограмме, выполненный пациенту с околопи-щеводной грыжей третьего типа, пищеводно-желудочный переход находится в грудной полости, рядом с ним находится большая часть желудка. Желудок сдавлен в области прохождения через пищеводное отверстие диафрагмы. Околопищеводные грыжи третьего типа встречаются с все более возрастающей частотой.
(Справа) На рентгенограмме верхних отделов ЖКТ, выполненной пациенту с околопищевод-ной ГПОД четвертого типа, визуализируется желудок, находящийся в грудной полости. В просвете желудка определяется уровень жидкости и газа, однако нет признаков заворота или обструкции. Риск возникновения заворота и странгуляции повышен.
2. Рентгенография при грыже пищеводного отверстия диафрагмы (ГПОД):
• Рентгеноскопия верхних отделов ЖКТ, пищевода с бариевой взвесью, с выполнением рентгенограмм:
о Тип I, скользящая грыжа:
– Нижнее пищеводное кольцо В определяется выше ворот диафрагмы на два и более см
– Может обнаруживаться выступающая диагональная полоса с левой боковой и верхней стороны ГПОД:
Наличие этой полосы обусловлено косыми мышечными пучками в области кардиальной вырезки
– Возможно наличие перегиба/сужения просвета ГПОД в области ворот диафрагмы, неравномерное сдавливание грыжевого выпячивания в области прохождения через диафрагму
– Перистальтическая волна пищевода останавливается на уровне пищеводно-желудочного перехода
– Извитой ход пищевода с эксцентрическим переходом в области грыжи
– Часто вправляется в горизонтальном положении
– Множественные (больше шести) продольные складки слизистой оболочки, проходящие через пищеводное отверстие диафрагмы в отделы желудка, находящиеся в брюшной полости:
Складки слизистой оболочки желудка сходятся по направлению к точке, находящейся на несколько сантиметров выше диафрагмы
– Часть дна желудка, «выпавшая» в грудную полость, имеет характерный вид
– Язвы желудка в области пищеводного отверстия диафрагмы:
Обусловлены повторяющейся травматизацией слизистой оболочки желудка над диафрагмой
о Околопищеводные грыжи II—IV типов:
– Часть желудка, «выпавшая» в грудную полость, визуализируется спереди или сбоку от пищевода
– Чаще всего такие грыжи не вправимы
– Возможно наличие язв по малой кривизне желудка на уровне ворот диафрагмы
– Тип III и IV: часть желудка, находящаяся в грудной полости, смещается вокруг оси вплоть до возникновения заворота 3. КТ при грыже пищеводного отверстия диафрагмы (ГПОД):
• Расширение пищеводного отверстия диафрагмы:
о Расхождение ножек диафрагмы > 15 мм, увеличение расстояния между ножками диафрагмы и стенкой пищевода
• Жировая клетчатка на ограниченном участке в среднем отделе нижнего средостения:
о Вследствие выбухания сальника через диафрагмально-пищеводную связку
о Может наблюдаться увеличение количества жировой клетчатки вокруг дистальных отделов пищевода
• КТ позволяет отчетливо визуализировать околопищеводную гры жу, проходящую через расширенное пищеводное отверстие диафрагмы:
о Дает возможность оценить размер, содержимое, расположение грыжи в нижних отделах грудной полости
о Выпавший в грудную полость желудок располагается рядом с пищеводом 4. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография пищевода с бариевой взвесью и рентгеноскопия верхних отделов ЖКТ
• Рекомендуемая методика исследования:
о Рентгеноскопия (с выполнением рентгенограмм) пищевода с тугим заполнением бариевой взвесью в положении пациента лежа на правом боку под углом (лицом к столу):
– Необходимо выполнить рентгенограммы пищевода, полностью заполненного бариевой взвесью, в нескольких проекциях, в т. ч. в положении пациента стоя
– Также требуется выполнить рентгенограммы при задержке дыхания во время глубокого вдоха, при маневре Вальсальвы
о Чувствительность: при тугом заполнении пищевода – 100%, при поверхностном контрастировании слизистой оболочки пищевода – 52%, при двойном контрастировании – 34% 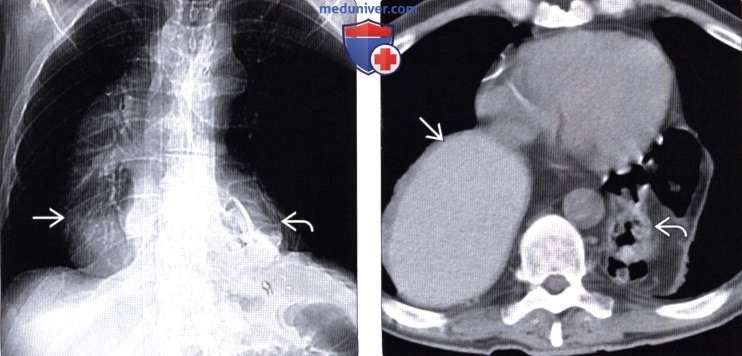
(Слева) На рентгенограмме органов грудной клетки, выполненной пожилому мужчине с жалобами на боли в груди, визуализируется расширенная тень средостения, а также уровень «жидкость-газ» справа от позвоночного столба, и елевой стороны, где он напоминает петлю кишечника.
(Справа) На аксиальной КТ у этого же пациента определяется, что большая часть желудка находится в грудной полости справа, а ободочная кишка располагается слева и позади от сердца, рядом с жировой клетчаткой сальника, выходя совместно с ним в грудную полость через широкий дефект в области пищеводного отверстия диафрагмы.
в) Дифференциальная диагностика грыжи пищеводного отверстия диафрагмы (ГПОД): 1. Ампула пищевода:
• Ампула – дистальный сегмент пищевода, соединяющийся с желудком, который имеет мешковидную форму и является несколько более растяжимым
• Наддиафрагмальное расширение (ампула) пищевода соотносится с расположением нижнего пищеводного сфинктера:
о Имеет длину 2-4 см, начинается на уровне пищеводно-желудочного перехода, располагаясь в полости грудной клетки; давление в этой области является повышенным
о Верхнюю границу ампулы пищевода отмечает верхнее пищеводное кольцо А, имеющее мышечную основу и располагающееся на уровне верхнего края нижнего пищеводного сфинктера, нижнюю границу-кольцо В в области пищеводно-желудочного перехода
о Ампула имеют форму луковицы при тугом заполнении контрастным веществом 2. Послеоперационные изменения:
• Эзофагэктомия с перемещением желудка в грудную полость:
о Из желудка, перемещенного в грудную полость, формируется «трубка», замещающая удаленный сегмент пищевода 3. Пульсионный дивертикул:
• Обычно выглядит как мешковидное выпячивание стенки пищевода в наддиафрагмальном сегменте; характеризуется отсроченной задержкой контраста после того, как основная масса бариевой взвеси покинула пищевод
• Возникает в дистальных отделах пищевода на участке протяженностью до 10 см в области латеральной стенки
• Отсутствие складок слизистой оболочки желудка позволяет отличить дивертикул от ГПОД 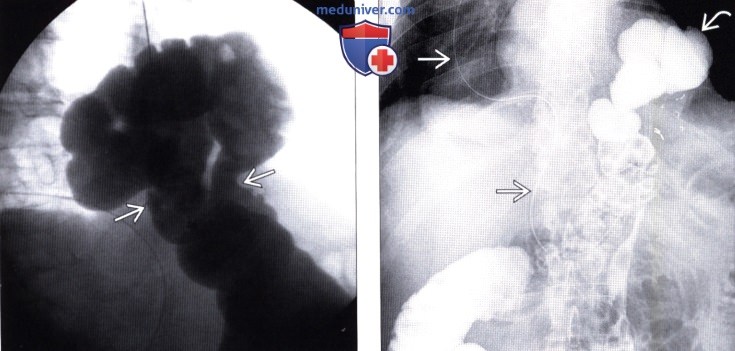
(Слева) На рентгенограмме ободочной кишки со взвесью сульфата бария («бариевая клизма»), выполненной этому же пациенту, определяется, что селезеночный изгиб ободочной кишки находится в грудной полости; также видна «талия» в области сдавливания кишки при прохождении через диафрагму.
(Справа) На рентгенограмме, выполненной после опорожнения кишечника, определяется задержка бариевой взвеси в просвете ободочной кишки, находящейся в грудной клетке. Обратите внимание, что назогастральный зонд находится в просвете желудка, располагающегося в грудной клетке, а также в просвете двенадцатиперстной кишки, находящейся в брюшной полости.
г) Патология. Общая характеристика:
• Этиология:
о ГПОД – полиэтиологическое приобретенное заболевание:
– Несколько чаще возникает при ожирении; имеется связь с возрастом, ухудшением физической формы
– Частота возникновения ГПОД выше у женщин, рожающих второго, третьего и т. д. ребенка
– Заброс содержимого желудка в пищевод приводит к раздражению его слизистой оболочки, что обусловливает спазм продольной мышечной оболочки пищевода:
В результате спазма пищевод укорачивается, «вытягивая» желудок в грудную полость д) Клинические особенности: 1. Проявления грыжи пищеводного отверстия диафрагмы (ГПОД):
• Наиболее частые признаки/симптомы:
о Скользящая ГПОД:
– Симптомы гастроэзофагеальной рефлюксной болезни (ГЭРБ)
– Жгучие боли за грудиной или в эпигастрии, регургитация, дисфагия, охриплость голоса
о Околопищеводная грыжа:
– Может протекать бессимптомно и выявляться случайно при КТ, МРТ или рентгеноскопии
– Анемия, боль в грудной клетке или в животе, рвота:
Особенно при возникновении странгуляции/заворота
– Часто возникает у пожилых пациентов с другими многочисленными заболеваниями
– Согласно некоторым авторам, ГЭРБ и рефлюкс-эзофагит не характерны для околопищеводной грыжи
– Другие полагают, что рефлюксный эзофагит часто связан с околопищеводной грыжей, а из-за опасности заворота вправление таких грыж-необходимый момент лечения
• ГПОД могут становиться случайной находкой при КТ или рентгеноскопии верхних отделов ЖКТ
• Также обнаруживаются при ФГС:
о Язвы Камерона (Cameron) и эрозии слизистой оболочки отделов желудка, находящихся в грудной полости
– Выявляются у 5,2% всех пациентов с ГПОД
– Острое кровотечение из верхних отделов ЖКТ (6,3%)
– Длительно текущая рецидивирующая железодефицитная анемия (8,3%)
– Патогенез: механическое повреждение, ишемия, раздражение слизистой оболочки кислым содержимым 2. Демография:
• Возраст:
о Распространенность увеличивается с возрастом
• Пол:
о Чаще у женщин
• Эпидемиология:
о Более 90% всех ГПОД являются скользящими (первого типа)
о Менее 10% ГПОД являются околопищеводными:
– Возможно, имеется связь с возрастом
– Могут быть следствием «старения» населения и увеличения распространенности ожирения 3. Течение и прогноз:
• Скользящая грыжа (первый тип):
о Возникновение заболеваний (пищевод Барретта, рак) связано с сопутствующей ГЭРБ
о Увеличивается частота возникновения пищевода Барретта, аденокарциномы
• Осложнения околопищеводной ГПОД:
о Увеличение размеров грыжи
о При грыжах III и IV типа – риск заворота, странгуляции, ишемии, перфорации
о Осложнения при консервативном лечении пациентов с ГПОД могут возникать внезапно и быть весьма тяжелыми 4. Лечение грыжи пищеводного отверстия диафрагмы (ГПОД):
• Скользящая ГПОД:
о Нехирургическое лечение; мероприятия, направленные на улучшение качества жизни пациента. Терапия аналогична таковой при ГЭРБ
о Все чаще с целью устранения ГЭРБ и вправления грыжи применяется лапароскопическая фундопликация
• Околопищеводная ГПОД:
о Операция является методом выбора, за исключением тех случаев, когда риск оперативного вмешательства слишком велик:
– Операция включает в себя иссечение грыжевого мешка, закрытие дефекта и выполнение фундопликации или гастропексии с целью устранения рефлюкса
– Вправление грыжи все чаще выполняется лапароскопическим способом, что способствует снижению заболеваемости, обусловленной вмешательством е) Диагностическая памятка. Следует учесть:
• Рентгеноскопия верхних отделов ЖКТ и рентгенография пищевода остаются лучшими методами лучевой диагностики, позволяющими обнаружить и классифицировать ГПОД
• КТ и МРТ являются дополнительными методами исследования ж) Список использованной литературы:
1. D’Netto TJ et al: A technique for the laparoscopic repair of paraoesophageal hernia without mesh. J Gastrointest Surg. 18(4):851-7; discussion 857, 2014
2. Sheikh I et al: Consumer Use of Over-the-Counter Proton Pump Inhibitors in Patients With Gastroesophageal Reflux Disease. Am J Gastroenterol. 109(61:789-94,2014
3. Dean Cet al: Hiatal hernias. Surg Radiol Anat. 34(4):291 -9, 2012
4. Nason KS et al: The laparoscopic approach to paraesophageal hernia repair. J Gastrointest Surg. 16(2):417-26, 2012
5. Belhocine Ket al: Epidemiology of the complications of gastroesophageal reflux disease. Dig Dis. 27(1):7-13, 2009
6. Larusson HJ et al: Predictive factors for morbidity and mortality in patients undergoing laparoscopic paraesophageal hernia repair: age, ASA score and operation type influence morbidity. World J Surg. 33(5):980-5, 2009
7. Yano F et al: Outcomes of surgical treatment of intrathoracic stomach. Dis Esophagus. 22(3):284-8, 2009
8. Granderath FA et al: Laparoscopic revisional fundoplication with circular hiatal mesh prosthesis: the long-term results. World J Surg. 32(6):999-1007, 2008
9. Linke GR et al: Is a barium swallow complementary to endoscopy essential in the preoperative assessment of laparoscopic antireflux and hiatal hernia surgery? Surg Endosc. 22(1):96-100, 2008
10. Wykypiel H et al: Laparoscopic partial posterior (Toupet) fundoplication improves esophageal bolus propagation on scintigraphy. Surg Endosc. 22(81:1845-51, 2008
11. Huang SY et al: Large hiatal hernia with floppy fundus: clinical and radio-graphic findings. AJR Am J Roentgenol. 188(4):960-4, 2007
12. Rantanen TK et al: Gastroesophageal reflux disease as a cause of death is increasing: analysis of fatal cases after medical and surgical treatment. Am J Gastroenterol. 102(2):246-53, 2007
13. Zaninotto G et al: Long-term results (6-10 years) of laparoscopic fundoplication. J Gastrointest Surg. 11 (9): 1 138-45, 2007
14. Canon CL et al: Surgical approach to gastroesophageal reflux disease: what the radiologist needs to know. Radiographics. 25(6): 1485-99, 2005
15. Insko E К et a I: Benign and malignant lesions of the stomach: evaluation of CT criteria for differentiation. Radiology. 228(1): 166-71,2003
16. Pierre AF et al: Results of laparoscopic repair of giant paraesophageal hernias: 200 consecutive patients. Ann Thorac Surg. 74(6): 1909-15; discussion 1915-6, 2002 – Также рекомендуем “Лучевая диагностика варикозного расширения пищевода” Редактор: Искандер Милевски. Дата публикации: 30.1.2020 |



