Реабилитация после диафрагмальной грыжи

Советы при врожденной диафрагмальной грыже
1. Какие типы врожденной диафрагмальной грыжи наиболее распространены?
Известны 3 типа диафрагмальной грыжи — заднебоковая (грыжа Бохдалека (Bochdalek)), парастернальная (грыжа Морганьи) и центральная (френо-перикардиальная)). Грыжа Бохдалека — наиболее частый вариант, она встречается в 80% случаев. Вследствие заднебокового дефекта диафрагмы кишечник перемещается в грудную клетку, легкое сдавливается и развивается его гипоплазия.
2. Какова клиническая картина врожденной диафрагмальной грыжи?
Основной симптом врожденной диафрагмальной грыжи — нарушения дыхания. С рождения или в первые часы жизни у новорожденного возникает тяжелая одышка, втяжение межреберий на вдохе, цианоз. При объективном осмотре выявляется резкое ослабление дыхательных шумов на стороне поражения. Топы сердца лучше выслушиваться па противоположной ему стороне. Из-за того, что новорожденный дышит с усилием, воздух проникает в кишечник. Последний расширяется и еще больше нарушает дыхание.
Предоставленная естественному течению диафрагмальная грыжа приводит к смещению средостения, нарушению венозного возврата и сердечного выброса.
3. Что подтверждает диагноз диафрагмальной грыжи?
Диагноз диафрагмальной грыжи подтверждается обнаружением на рентгенограмме грудной клетки в прямой проекции множественных петель кишечника, наполненных газом, на стороне грыжи. Однако, если рентгенография делается до того, как воздух проник в кишечник, выявляются только смещение средостения, необычное расположение сердца и затемнение в одной половине грудной клетки.
Для подтверждения диагноза рентгенографию повторяют после введения через пазогастральный зонд воздуха или контрастного вещества.
4. Какие пороки развития сопутствуют врожденной диафрагмальной грыже?
В 50% случаев диафрагмальной грыжи имеются сопутствующие пороки развития. При множественных тяжелых сопутствующих пороках выживает менее 10% больных. В случаях, когда врожденная диафрагмальная грыжа выявляется еще во внутриутробном периоде (до 25 недель беременности), пороки развития часто бывают потенциально смертельными.
Кроме незавершенного поворота кишечника и гипоплазии легких, особенно часто встречаются пороки сердца (63%), далее по частоте следуют пороки мочевых путей и половых органов (23%), желудочно-кишечного тракта (17%), центральной нервной системы (14%) и дополнительные пороки легких (5%).
Врожденная диафрагмальная грыжа слева
5. Какие терапевтические мероприятия должны предшествовать транспортировке ребенка и операции?
Возможно, самой простой и наиболее эффективной паллиативной мерой является декомпрессия желудка путем постановки пазогастрального зонда. Она предотвращает дальнейшее растяжение кишечника и улучшает легочную вентиляцию. Эндотрахеальная интубация позволяет обеспечить адекватную легочную вентиляцию и оксигенацию. Кроме того, она также предотвращает дальнейшее растяжение кишечника.
Так как гипоплазия легких предрасполагает к их баротравме, давление на вдохе не должно превышать 30 мм ртутного столба. Адекватность ИВЛ обеспечивают за счет увеличения частоты дыхания до 40-60 в 1 минуту. Кроме того, необходимо обеспечит венозный доступ, достаточное введение жидкости и коррекцию ацидоза.
6. Что такое период мнимого благополучия?
В то время как 65% детей с врожденной диафрагмальной грыжей рождаются мертвыми или умирают вскоре после рождения, у 25% этот порок развития диагностируется после 28 дней жизни. Дети, у которых симптомы врожденной диафрагмальной грыжи развиваются после первых 24 часов жизни, выживают почти в 100%. Тяжесть нарушений дыхания зависит от степени гипоплазии легких. Отсутствие или слабая выраженность дыхательных нарушений у новорожденного свидетельствует о достаточном, совместимом с жизнью объеме легких.
Период мнимого благополучия — это тот отрезок времени, в течение которого у новорожденного вентиляция легких и оксигенация остаются адекватными без интенсивной терапии. Несмотря па последующую декомпенсацию, наличие этого периода свидетельствует о совместимой с жизнью функции легких.
7. Каковы принципы хирургической коррекции врожденной диафрагмальной грыжи?
До операции необходимо добиться стабилизации состояния ребенка. Оптимальный срок операции не установлен. Врожденная диафрагмальная грыжа вызывает физиологические нарушения в легких, которые сами по себе восстановление целости диафрагмы не устраняют, так что нет необходимости производить ее экстренно. В кооперативном исследовании современного состояния проблемы хирургической коррекции врожденной диафрагмальной грыжи Кларк с соавторами установили, что средний возраст, в котором она производилась, превышал 1 сутки жизни.
В случаях, когда применялась экстракорпоральная мембранная оксигенация, возраст составил 170 часов, в остальных — 73 часа. Применяют как трансабдоминальный, гак и трансторакальный доступ. Трансабдоминальный доступ предпочтителен по следующим соображениям:
(1) он облегчает возвращение внутренних органов в брюшную полость;
(2) позволяет устранить дефект диафрагмы при достаточном обзоре и без натяжения;
(3) облегчает выявление и коррекцию сопутствующих пороки развития, в том числе нарушающих проходимость кишечника и
(4) если первоначальные размеры брюшной полости недостаточны, чтобы вместить внутренние органы, позволяет увеличить их или создать грыжевой мешок брюшной стенки с помощью лоскута-протеза.
Трансторакальный доступ используют в основном при рецидивирующей диафрагмальной грыже и у детей старше 1 года.
8. Каково самое опасное осложнение врожденной диафрагмальной грыжи? Устранимо ли оно, и как?
При врожденной диафрагмальной грыже одно или оба легких гипопластичны. Их кровеносная система развита недостаточно. Артерии имеют утолщенный мышечный слой и обладают повышенной реактивностью. Без коррекции врожденной диафрагмальной грыжи у ребенка быстро возникает персистирующий фетальный тип кровообращения, что представляет собой наиболее опасное осложнение.
Персистирование фетального тина кровообращения обусловлено длительным повышением давления в легочной артерии. Происходит сброс крови, минуя легкие (право-левый шунт). Неоксигенированная кровь возвращается в большой круг кровообращения через открытый артериальный проток и открытое овальное окно. Персистирование фетального типа кровообращения приводит к гипоксемии, глубокому ацидозу и шоку. Пусковым механизмом его формирования является ацидоз, гиперкапния и гипоксия, оказывающие на кровеносные сосуды легких резкое сосудосуживающее действие.
Для предотвращения развития персистирующего фетального типа кровообращения используют следующие мероприятия:
а) Мониторинг оксигенации крови или взятие проб артериальной крови на предуктальном (из артерий правой руки) и постдукталыюм (из артерий ног) уровне, выявляющий сброс неоксигепироваппой крови в большой круг кровообращения.
б) Оптимальный для предотвращения гиперкапнии режим ИВЛ с высокой частотой дыхания и низким давлением на вдохе; достаточное введение седативных препаратов, при необходимости — применение миорелаксантов.
в) Адекватную искусственную вентиляцию легких газовой смесыо с высоким, как правило 100%, содержанием кислорода, позволяющую избежать гипоксемии.
г) Восстановление перфузии тканей путем достаточного введения электролитных растворов или крови, инотропных препаратов и бикарбоната натрия, устраняющее метаболический ацидоз.
Если эти мероприятия не дают эффекта, их дополняют введением препаратов, расширяющих артерии малого круга кровообращения (окись азота путем ингаляции, внутривенно присколин (priscoline) или простогландина E2); высокочастотной искусственной вентиляцией легких и, наконец, прибегают к экстракорпоральной мембранной оксигенации. Кроме того, осложнения включают баротравму легких и пневмоторакс и кровотечение, особенно при использовании экстракорпоральной мембранной оксигенации.
9. Каков уровень выживаемости при врожденной диафрагмальной грыже?
Общий уровень выживаемости — 60%. Уровень выживаемости определяется, в основном, степенью гипоплазии легких и наличием тяжелых сопутствующих пороков развития. У детей, не имевших в первые дни жизни тяжелых нарушений дыхания, уровень выживаемости приближается к 100%. В тех клиниках, где применяются такие методы интенсивной терапии, как экстракорпоральная мембранная оксигенация или ингаляции окиси азота, уровень выживаемости не выше, чем в остальных.
В Мичиганском университете (University of Michigan) после введения в практику экстракорпоральной мембранной оксигенации общий уровень выживаемости снизился с 75% до 59%. При использовании специальных критериев для группы больных, которым она проводилась, установлено, что этот метод повышает на 27% выживаемость больных, ранее считавшихся неизлечимыми.
10. Играют ли какую-либо роль в лечении врожденной диафрагмальной грыжи внутриутробные вмешательства?
Пока внутриутробная хирургическая коррекция врожденной диафрагмальной грыжи не вышла за рамки эксперимента. В 1997 г в проспективном исследовании установлено, что она не улучшает прогноза по сравнению с общепринятой постнатальной хирургической коррекцией. Его авторы считают, что коррекцию пренатально диагностированной врожденной диафрагмальной грыжи надо производить постнатально, так как открытая внутриутробная хирургическая коррекция не улучшает исхода и не повышает выживаемости.
– Также рекомендуем “Советы при опухоли брюшной полости у детей – Вильмса и нейробластомы”
Оглавление темы “Советы при хирургических болезнях.”:
- Советы при эмпиеме плевры
- Советы при раке легкого
- Советы при выявлении очага в легком
- Советы при расслаивающейся аневризме аорты
- Советы при стенозе привратника у ребенка
- Советы при непроходимости кишечника у новорожденных и грудных детей
- Советы при атрезии заднего прохода
- Советы при атрезии пищевода и трахеопищеводном свище
- Советы при врожденной диафрагмальной грыже
- Советы при опухоли брюшной полости у детей – Вильмса и нейробластомы
Источник
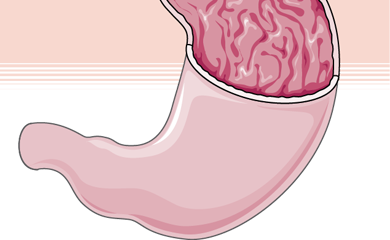
Грыжа пищеводного отверстия диафрагмы (диафрагмальная грыжа) – патологическое состояние, характеризующееся смещением в грудную полость внутренних тканей и органов, местоположение которых должно находиться под диафрагмой. Лечением данного заболевания занимается хирург.
О заболевании
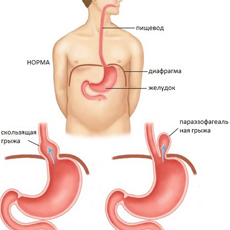
При пищеводной грыже изменяется местоположение таких органов, как пищевод и желудок. Органы частично смещаются в грудную клетку вследствие чрезмерной эластичности диафрагмы. Патология может иметься с рождения или приобретаться в течение жизни. По статистике, диафрагмальные грыжи чаще диагностируются у представительниц женского пола, причем более старшего возраста.
На начальных стадиях развития заболевания смещение органов возникает не постоянно, а под действием определенных факторов – физических нагрузок, сильного кашля, употребления избыточного объема пищи и др. С прогрессированием патологии выпадение может стать постоянным.
Принято выделять два типа диафрагмальных грыж: аксиальные (скользящие) и параэзофагеальные. Вне зависимости от вида грыж, патологическое состояние требует обязательного врачебного вмешательства. При отсутствии лечения заболевание может привести к рефлюкс-эзофагиту, открытию кровотечения, прободению пищевода, ущемлению выпячивающихся органов и другим серьезным осложнениям.
Симптомы

Опасность патологического выпячивания в области отверстия диафрагмы заключается в отсутствии специфических симптомов. В связи с этим больные могут принимать заболевание за другие нарушения, развивающиеся в органах пищеварительного тракта и даже сердечно-сосудистой системы. В некоторых случаях пациенты проходят огромное количество осмотров у самых разных специалистов, прежде чем будет поставлен правильный диагноз. Нередко болезнь диагностируется случайным образом при обследовании других органов грудной и брюшной области.
Диафрагмальная грыжа на 1-й и 2-й стадии протекает бессимптомно. С прогрессированием заболевания и увеличением размеров грыжи происходит заброс агрессивного желудочного сока в пищевод, от чего могут возникать следующие проявления:
- изжога после приема пищи (усиливается при наклонах и поворотах корпуса);
- частая икота;
- отрыжка воздухом или с примесями содержимого желудка;
- нарушение глотания (дисфагия), ощущение «кома» в горле;
- вздутие живота;
- затруднение дыхания;
- сухой кашель;
- нарушение сердечного ритма;
- болезненность в области эпигастрия, за грудиной и подреберье.
При возникновении осложнений у пациента могут возникать такие симптомы, как кровотечение, воспаление слизистой пищевода, задержка стула, проявления общей интоксикации организма. В редких случаях болезнь может привести к летальному исходу (из-за развития перитонита).
Экспертное мнение
Грыжа пищеводного отверстия диафрагмы часто протекает под маской других заболеваний, симптоматика которых схожа с патологиями желудочно-кишечного тракта и сердечно-сосудистой системы. Установить правильный диагноз – задача не из простых. Поэтому так важно обращаться в проверенную клинику, где работают врачи разных специальностей, которые постоянно повышают свой профессионализм. Многопрофильность и высочайшая квалификация специалистов помогут установить диагноз в кратчайшие сроки и подобрать персонифицированную программу лечения.
Гон Игорь Александрович,
врач-хирург, врач-флеболог, врач высшей категории, к.м.н.

Причины
В человеческом организме грудную полость от брюшной отделяет диафрагма – мышечно-сухожильная перегородка с отверстием. В норме отверстие в диафрагме точно соответствует размеру проходящего пищевода. Диафрагмальная грыжа является следствием патологического изменения диаметра отверстия диафрагмы.
При врожденной форме патологии, грыжи могут возникать из-за аномально короткого пищевода, слишком высокого расположения желудка или короткой пищевой трубки.
Приобретенные изменения могут возникать по множеству причин. Основные факторы, способствующие развитию патологии, следующие:
- травмирование органов грудной клетки и брюшной полости;
- период беременности (особенно при многоплодной беременности);
- склонность к запорам;
- частый кашель (например, при астме, коклюше, туберкулезе легких);
- чрезмерные физические нагрузки;
- резкие скачки массы тела;
- дискинезия пищевода;
- оперативные вмешательства в области пищевода;
- наличие сопутствующих заболеваний органов желудочно-кишечного тракта.
Диагностика
Часто грыжа диафрагмы случайно выявляется при проведении рентгенографии, а также при эндоскопическом исследовании органов желудочно-кишечного тракта.
При отсутствии данных инструментальных исследований, подозрение на наличие диафрагмальной грыжи возникает при сборе анамнеза – жалоб пациента на частую изжогу, отрыжку, вздутие и болезненность в области грудной и брюшной полостей. Для подтверждения диагноза врач направляет пациента на дополнительные методы диагностики.
Патология выявляется в процессе проведения следующих исследований:
- фиброгастродуоскопия (ФГДС);
- рентгенография грудной клетки с пробой Вальсальвы (при искусственном повышении внутригрудного давления во время натуживания);
- компьютерная томография (КТ) с контрастом;
- магнитно-резонансная томография (МРТ);
- измерение pH пищевода и желудка;
- анализы кала, крови и мочи.
Нужна дополнительная информация?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в
ближайшее время
Методы лечения
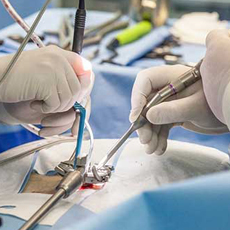
В зависимости от стадии развития грыжи, а также наличия сопутствующих заболеваний органов ЖКТ, могут применяться методы консервативной терапии или оперативного вмешательства.
Консервативное лечение
К консервативным методам лечения прибегают при небольших размерах грыжи, не угрожающих здоровью пациента. Целью подобного лечения является устранение неприятных симптомов (изжоги, метеоризма), восстановление перистальтики желудка и купирование болевого синдрома.
Для этого пациенту назначается курс следующих препаратов:
- антацидов;
- спазмолитиков;
- прокинетиков.
Помимо приема лекарственных препаратов, больному необходимо внести коррективы в свой повседневный рацион. Питаться следует дробно маленькими порциями не менее 5 раз в день. Из рациона следует исключить пищу, повышающую выработку желудочного сока и негативно воздействующую на стенки пищевода и желудка – острые, копченые, сильно соленые, острые блюда, а также газированные и алкогольные напитки.
Оперативное вмешательство
Наиболее эффективным способом избавления от грыжи пищеводного отверстия диафрагмы является оперативное вмешательство. В отличие от консервативной терапии операция раз и навсегда восстанавливает нормальное функционирование органов брюшной полости, предотвращая развитие рецидивов.
В хирургии применяется несколько видов операций по удалению диафрагмальных грыж. На сегодняшний день самым современным и эффективным методом является лапароскопическая пластика с фундопликацией. Операция позволяет устранить патологию с минимальной травматичностью тканей пациента.
Пластика проводится под общим наркозом. Для доступа к грыже хирург делает в брюшной стенке пациента несколько небольших проколов (не более 1 см), через которые вводит необходимые манипуляторы. Для увеличения пространства для хирургического вмешательства в брюшную полость подается углекислый газ.
В ходе операции врач возвращает сместившиеся ткани и органы на свои физиологичные места и проводит пластику диафрагмы. Затем хирург формирует из стенок желудка манжету, которой впоследствии «оборачивает» абдоминальный пищеводный отдел. В результате оперативного лечения стенки пищевода укрепляются, тем самым препятствуя забросу содержимого желудка в полость пищевода, и органы возвращаются на свои места.
АКЦИЯ
Бесплатная консультация хирурга
Воспользуйтесь уникальной возможность получить ответы на все свои вопросы
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в
ближайшее время

Нажимая кнопку, вы даете согласие на обработку своих персональных данных
Реабилитация
После завершения операции пациент переводится в стационарное отделение, где за его состоянием наблюдают специалисты клиники. При хорошем самочувствии выписка может состояться уже на следующее утро.
Восстановительный период после удаления грыжи пищеводного отверстия диафрагмы длится около 3-4 недель. Главная задача пациента в это время – выполнять все рекомендации лечащего врача для быстрого выздоровления и возвращения к привычному ходу жизни.
Для того, чтобы помочь организму восстановиться после операции, следует придерживаться определенных правил:
- Соблюдать постельный режим.
- Не поднимать тяжести, ограничить физические нагрузки.
- Соблюдать диету – рацион должна составлять нежирная пресная пища в протертом или жидком виде.
- Принимать лекарственные препараты (только по назначению врача) – блокаторы протоновой помпы, анальгетики.
- При возникновении таких симптомов, как кровотечение, усиление боли, нагноение ран, незамедлительно обращаться к лечащему врачу.
При заживлении организма после проведения лапароскопической пластики с фундопликацией рецидивы заболевания возникают крайне редко.
Вопросы
- Какой врач лечит пищеводную грыжу?
Диагностику и лечение проводит общий хирург. - Как часто встречается грыжа пищеводного отверстия диафрагмы?
Данная патология считается одной из самых «популярных» среди болезней органов пищеварительного тракта. Согласно статистике, по частоте возникновения диафрагмальные грыжи стоят на 3 месте, уступая лишь воспалению желчного пузыря и язвенной болезни. - Какие симптомы чаще всего беспокоят людей при пищеводной грыже?
Основное проявление грыжи пищеводного отверстия диафрагмы – развитие гастроэзофагеального рефлюкса. Наиболее часто пациенты с данным заболеванием жалуются на изжогу, отрыжку и загрудинные боли. - Можно ли вылечить диафрагмальную грыжу, не прибегая к операции?
Консервативные методы могут приостановить развитие грыжи и облегчить проявление симптомов. Однако полностью устранить патологию они не в силах. Для того, чтобы раз и навсегда избавиться от эзофагеальной грыжи , рекомендуется прибегнуть к оперативному лечению.
Источники
- Неотложная хирургия. Справочник для врачей. — СПб.: Питер, 2004. Хирургические болезни / Под ред. Кузина М.И. — М.: Медицина, 1995.
- Жебровский В.В., Мохаммед Том Эльбашир. Хирургия грыж живота и эвентераций. Симферополь, 2012..
Звезды медицины

Егиев Валерий Николаевич
Врач-хирург, врач-онколог, доктор медицинских наук, профессор. Заведующий кафедрой хирургии и онкологии ФПК МР МИ РУДН
«СМ-Клиника» на ул. Новочеремушкинская (м. «Новые Черемушки»)

Комраков Владимир Евгеньевич
Врач хирург, врач сердечно-сосудистый хирург, врач-флеболог, врач-лимфолог, врач высшей категории, д.м.н., профессор
«СМ-Клиника» на ул. Новочеремушкинская (м. «Новые Черемушки»)

Егиев Валерий Николаевич
Врач-хирург, врач-онколог, доктор медицинских наук, профессор. Заведующий кафедрой хирургии и онкологии ФПК МР МИ РУДН
«СМ-Клиника» на Волгоградском проспекте (м. «Текстильщики»)

Малапура Андрей Анатольевич
Врач-хирург высшей категории, к.м.н.
«СМ-Клиника» на Волгоградском проспекте (м. «Текстильщики»)

Малапура Андрей Анатольевич
Врач-хирург высшей категории, к.м.н.
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Нурписов Аглам Муратбекович
Врач-хирург, врач-флеболог, к.м.н. Заместитель главного врача по хирургии в «СМ-Клиника» на ул. Ярославская.
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Синеокая Мария Сергеевна
Врач-хирург, к.м.н.
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Ставцев Дмитрий Сергеевич
Врач-хирург, врач-флеболог, врач первой категории, к.м.н.
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Шипилов Илья Геннадьевич
Врач-онколог, врач-маммолог, к.м.н., хирург высшей категории
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)
Травникова Анастасия Витальевна
Врач-хирург, врач-колопроктолог, к.м.н.
«СМ-Клиника» в Старопетровском проезде (м. «Войковская»)

Уткин Алексей Анатольевич
Врач травматолог-ортопед, хирург, к.м.н.
«СМ-Клиника» в Старопетровском проезде (м. «Войковская»)

Ширинбек Олими
Врач-хирург, врач-флеболог, д.м.н. Заместитель главного врача по хирургии в «СМ-Клиника» в Старопетровском проезде
«СМ-Клиника» в Старопетровском проезде (м. «Войковская»)

Баларёв Антон Сергеевич
Врач-хирург, врач онколог-маммолог, врач высшей категории, к.м.н.
«СМ-Клиника» в пер. Расковой (м. «Белорусская»)
Травникова Анастасия Витальевна
Врач-хирург, врач-колопроктолог, к.м.н.
«СМ-Клиника» на ул. Лесная (м. «Белорусская»)

Удинцов Дмитрий Борисович
Врач онколог-маммолог, врач-хирург, к.м.н.
«СМ-Клиника» на ул. Ярцевская (м. «Молодежная»)

Гон Игорь Александрович
Врач-хирург, врач-флеболог, врач высшей категории, к.м.н.
«СМ-Клиника» на Симферопольском бульваре (м. «Севастопольская»)

Поддубный Георгий Сергеевич
Врач-уролог, врач уролог-андролог, к.м.н.
Детское отделение в Марьиной Роще (м. «Марьина Роща»)

Баларёв Антон Сергеевич
Врач-хирург, врач онколог-маммолог, врач высшей категории, к.м.н.
Центр репродуктивного здоровья «СМ-Клиника» (м. «Белорусская»)
Клиники

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 09:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 07:30 до 21:00

- с 08:00 до 21:00 в будни, с 09:00 до 21:00 в выходные

- с 08:00 до 21:00 в будни, с 09:00 до 21:00 в субботу, с 09:00 до 20:00 в воскресенье

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 09:00 до 21:00 в выходные

- с 08:00 до 21:00 в будни, с 08:00 до 21:00 в выходные

- с 09:00 до 21:00 в будни и выходные

- 09:00-21:00

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные



- 09:00-21:30

- с 08:00 до 21:00 в будни, с 09:00 до 21:00 в выходные

- с 09:00 до 21:00

- с 09:00 до 21:00 в будни и выходные
Хотите мы вам перезвоним?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в
ближайшее время
Врачи-хирурги и оперирующие специалисты ведут прием в следующих клиниках:
Источник
