Актобе как лечит грыжа
Демин Никита Валерьевич
кандидат медицинских наук, уролог-андролог, детский хирург, доцент кафедры эндоурологии РУДНИ
Лечение должно проводиться на как можно
более раннем этапе, поскольку данный вид
грыжи часто ущемляется и приводит к
развитию угрожающих жи…
Лечение должно проводиться на как можно более раннем этапе, поскольку данный вид грыжи часто ущемляется и приводит к развитию угрожающих жизни осложнений. Основной целью является устранение грыжевого выпячивания, препятствие его прогрессированию и предупреждение развития возможных осложнений.
Консервативные подходы
Консервативные подходы направлены на укрепление мышц передней брюшной стенки и применяются, чаще всего, у детей, поскольку грыжа может быть проявлением наследственной слабости мышц брюшной стенки и проходить с возрастом. Наблюдение и применение разнообразных бандажей целесообразно в тех случаях, когда она имеет небольшие размеры, не увеличивается и не доставляет никаких неудобств.
У детей могут самостоятельно разрешаться, тогда как у взрослых это наблюдается гораздо реже. Консервативные методы могут быть эффективным в тех случаях, когда грыжа возникает на фоне других заболеваний, поддающихся терапии (например, на фоне асцита при циррозе печени, ожирении и так далее).

Как пройти лечение:
- Запись на прием. По телефону (89031830141), запись на прием с сайта, по E-mail.
- Консультация. Очно или удаленно (E-mail, WhatsApp, Viber).
- Обследование. УЗИ почек и мочевого пузыря. При проксимальной гипоспадии или при сочетании с крипторхизмом – эндокринологическое обследование.
- Госпитализация и сбор анализов. Сбор необходимых анализов и подготовка к операции.
- Оперативное лечение. Микрохирургическая реконструктивная пластическая операция.
- Выписка. Рекомендации в послеоперационном периоде.
Оперативное вмешательство
Если консервативная терапия не применима, если не установлены конкретные причины появления, образование увеличивается или беспокоит, то показано проведение оперативного вмешательства по удалению.
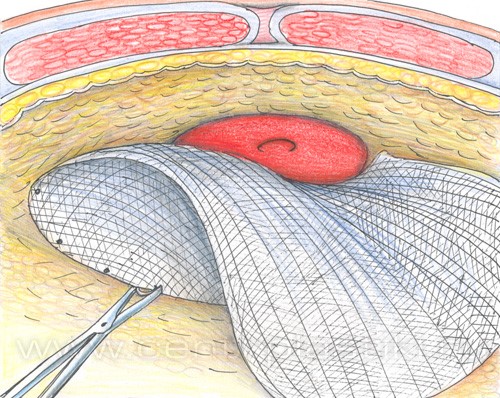
Хотя рецидив не исключается, его вероятность во многом определяется возрастом, в котором проводится лечение, состоянием пациента и используемой техникой. Выбор техники определяется врачом в зависимости от конкретной ситуации. Существуют паховые и бедренные подходы, сначала производится разрез кожи и подлежащих тканей. Врач проводит резекцию грыжевого содержимого и вправляет его, а затем выполняет пластику передней брюшной стенки.
Пластика может выполняться с использованием собственных тканей или синтетических тканей. Выбор метода зависит от размеров и возраста пациента. При слабости мышц передней брюшной стенки и больших размерах целесообразно использование имплантатов, поскольку в таком случае значительно снижается вероятность рецидива.

Совершенно другое лечение проводится при развитии осложнений. В случае, если произошло ущемление грыжи и участок кишечника оказывается нежизнеспособным, необходимо выполнение экстренной оперативного лечения. При это производится разрез грыжевого мешка и производится удаление части кишечника. Такая операция является более сложной в техническом плане и несет большие риски для пациента, поскольку выполняется на фоне выраженной интоксикации и сопровождается высокой вероятность развития инфекционных осложнений. В связи с этим в послеоперационном периоде показано проведение мощной антибиотикотерапии.
Еще одним осложнением может стать кровотечение, нельзя забывать и об анестезиологических рисках. Однако, несмотря на все возможные осложнения, именно оперативное вмешательство остается единственным вариантом полного избавления от грыжи и предупреждения развития угрожающих для жизни осложнений.
Помните, что своевременное обращение за медицинской помощью, консультация специалиста, проведение полноценного обследования и наблюдение в динамике.
Источник
Грыжа — это дефект передней брюшной стенки, через который выходят жировая ткань или органы, например, петли кишечника. Это приводит к образованию заметной подкожной выпуклости, а давление тканей, выходящих через слабые места брюшной стенки, является причиной интенсивных болей и дискомфорта. Важно вовремя начать лечение грыж. Если не лечить грыжу, она не пройдет самостоятельно, но будет увеличиваться в размере и становиться болезненной, а также может привести к ущемлению органа находящегося в грыжевом мешке, что в свою очередь является экстренной ситуацией. Лечение грыж большого размера является более трудной задачей. Важно помнить, что любая грыжа может привести к развитию серьезных осложнений и даже угрожать жизни. Хирургические операции грыжи можно разделить на две большие группы: эндоскопические и открытые. Суть операции состоит в том, чтобы удалить оболочки грыжи и закрыть грыжевые ворота. Это делается как при открытой, так и при эндоскопической операции грыжи. Разница заключается в том, что при эндоскопической операции хирург действует через проколы брюшной стенки, глядя на монитор, куда выводится изображение оперируемого органа. При открытой операции требуется выполнить разрез оболочек начиная с кожи, брюшины над грыжей. Медикаментозного лечения грыжи нет. В клинике применяются ненатяжные методы лечения грыж, как в открытом, так и в лапароскопическом варианте, с использованием качественных сетчатых протезов. Преимущества ненатяжных методик оперирования: минимальный болевой синдром после операции; отсутствие ишемии тканей в зоне пластики (профилактика повторного образования грыж); более быстрое восстановление трудоспособности после операции; малые сроки нахождения в стационаре (1-2 дня после операции). Особое место среди методов ненатяжной пластики занимает техника IPOM – (intraperitonealonlayofmesh). Данный метод предусматривает размещение сетки в брюшной полости с полным перекрытием дефекта брюшной стенки. Способ применяют при послеоперационных вентральных грыжах, особенно при размерах дефекта более 10 см. Операция IPOM может быть выполнена как открытым путем, так и лапароскопически. В качестве сетчатого протеза используются высокотехнологические комтозитные протезы известных производителей (Proceed, Physiomesh). Сетчатые протезы изготавливаются таким образом что-бы была возможность располагать протез в брюшной полости не вызывая спаечного процесса. Так же технология позволяет выполнить клеевую аппликацию сетки – то есть без дополнительных швов. Интраперитонеальная пластика имеет ряд других преимуществ. Это наиболее простой вариант реконструкции брюшной стенки при помощи сетчатогоэндопротеза. Основной этап операции – доступ в брюшную полость, дальнейшие технические приемы не вызывают никаких затруднений. IPOM является самым надежным способом пластики, дающим наименьшее количество рецидивов, особенно при гигантских послеоперационных вентральных грыжах. Данный факт представляется вполне обоснованным с позиций анатомии и оперативной хирургии. Брюшная стенка в ходе выполнения IPOM не подвергается расслоению, взаимной отсепаровке компонентов. Травматичные же манипуляции снижают прочность брюшной стенки в целом.
Источник
Межпозвоночная грыжа
Наличие межпозвоночной грыжи поясничного отдела часто связано с травмами или дегенеративными процессами, происходящими в твердых тканях хребта. Процесс длительный и возникает постепенно. Сама болезнь регистрируется часто, в особенности частота случаев возникновения повышается с возрастом. Самый действенный способ лечения – операция, но далеко не каждый пациент готов беспрекословно на хирургическое вмешательство. Следует узнать, возможно ли лечение без операции поясничной грыжи позвоночника.
Когда лечат межпозвоночные грыжи без операции
Ежедневно человеческий позвоночник испытывает большие нагрузки, связанные с длительным стоянием или постоянной ходьбой. Вертикальное расположение хребта имеет высокий риск получения травмы или повреждения межпозвоночного диска, в сравнение с млекопитающими, которые передвигаются на 4-х лапах. С возрастом межпозвонковые диски изнашиваются, что приводит к протрузиям или грыжам. В зависимости от стадии возникновения болезни, применяют определенную тактику лечения. Методы терапии напрямую зависят от запущенности состояния и самочувствия пациента.
Среди трех сегментов позвоночника наиболее подвержены повреждениям шейный и поясничный отделы. Эти участки имеют повышенную мобильность, что и объясняется повышенной частотой травм и дегенеративных процессов, которые предшествуют грыжам. При появлении метаболических нарушений, негативно влияющих на кровообращение, возникает остеохондроз, который приводит к постепенной деструкции фиброзного кольца. В фиброзном кольце заключено пульпозное ядро, которое при полном выпячивании образует межпозвоночную грыжу поясничного отдела позвоночника.
Сначала появляются микротрещины, через которые просачивается пульпозное ядро. Затем фиброзное кольцо из-за слабости начинает растягиваться. На этом этапе появляется протрузия. Если у пациента не возникают симптомы или он игнорирует лечение, то протрузия постепенно переходит в грыжу. Запущенная грыжа позвонков может стать секвестированной, что повлечет за собой немедленное оперативное вмешательство. Если размеры грыжи не превышают 7 мм, то с признаки позвоночной грыжи можно вылечить консервативным путем.
Какие признаки обычно указывают на то, что с межпозвоночными дисками не все в порядке:
- Частые головные боли.
- Скачки давления.
- Боли в спине.
- Прострелы в нижние или верхние конечности.
- Онемение конечностей.
- Нарушение подвижности ног.
- Прострелы в пояснице.
- Жгучая боль в шее или межлопаточной зоне.
- Снижение зрения.
- Прострелы при резких поворотах, болевой синдром.
Все эти симптомы неспецифичны и зависят напрямую от расположения грыжевого выпячивания позвоночника. Если поражен шейный отдел, то у пациента будут проблемы с давлением, возникнет боль в шее, возможно появление мигрени. Важно дифференцировать шейную грыжу от остеохондроза. При поражении грудного отдела страдает межлопаточная зона, появляются боли и онемение в пальцах рук. При поражении пояснично-крестцового отдела возникает онемение в пальцах ног, прострелы в ягодицы.
Важно учитывать факторы риска среди пациентов, в список которых входят:
- Лица с генетической предрасположенностью.
- Беременные и часто рожавшие женщины. В особенности часто страдают женщины со слабыми мышцами пресса, спины, с имеющейся многоплодной беременностью, лишним весом, многоводием, гестационным диабетом.
- Ранее перенесшие тяжелые травмы позвоночника.
- Пациенты с искривлением хребта, страдающие сколиозом, лордозом или кифозом.
- Лица, у которых имеются сопутствующие заболевания – остеохондроз, врожденные аномалии строения позвоночника, спондилез.
- Профессиональные спортсмены.
- Люди, работающие во вредных условиях для здоровья опорно-двигательного аппарата, часто поднимающие тяжести.
- Лица с ожирением и повышенной массой тела.
- Ведущие малоактивный образ жизни.
- Пациенты, ранее перенесшие грыжу в любом из отделов позвоночника.
Если обнаружили болезнь на начальных стадиях, которые не привели к тяжелым патологическим изменениям, можно устранить симптомы выпячивания с помощью консервативных методов лечения. Важно понимать, что без операции грыжа никуда не денется, но если консервативные методы лечения помогут, и у больного не будут возникать проблемы на фоне имеющегося заболевания, то и проводить оперативное вмешательство нет смысла.
Диагностика межпозвоночной грыжи
Прежде, чем определиться с методом лечения, врач и пациент четко должен знать, какой у него диагноз. Стоит делать периодическую диагностику с помощью технических приборов, ведь с каждым годом болезнь может постепенно прогрессировать. Наличие ухудшений указывает на то, что лечится выбранным способом нецелесообразно.
Чтобы поставить или уточнить наличие межпозвонковой грыжи, не нужно тратить много времени. Стоит провести МРТ, где в заключении под снимком будет указан тип и размер образования. Если пациенту устанавливают диагноз впервые, нужно провести несколько видов исследования.
Первичная диагностика заключается в сборе анамнеза, врач выслушивает жалобы пациента, проводит внешний осмотр, оценивая осанку, и отправляет больного на рентген. Если на снимке видны признаки межпозвоночной грыжи – уменьшение расстояния между позвонками, то требуется проведение МРТ. При внешне здоровом позвоночнике по рентгеновскому снимку и наличия жалоб могут поставить диагноз остеохондроз.
Перед началом терапии, исходя из врачебного заключения, требуется подробная консультация специалиста. Обязательно следует задать вопросы о возможности безоперационного лечения. Если врач говорит, что возможно в конкретном случае вылечить грыжу без хирургического вмешательства, то следует узнать, какие способы являются наиболее эффективными.
Эффективные методы лечения межпозвоночной грыжи без операции
Безоперационное лечение можно разделить на медикаментозную помощь, физиотерапевтическое воздействие и лечебную физкультуру. Каждый из способов эффективен, но проявляет лучший результат при комплексном применении.
Медикаментозная помощь при межпозвонковой грыже
Прием лекарств необходим в двух случаях – период обострения и ремиссии. В первом случае больному убирают причину боли, а во втором поддерживают, чтобы предупредить повторные приступы.
Какие лекарства помогают при обострении грыжи или протрузии:
- НПВС и анальгетики. Эта группа медикаментов является первой линией выбора при резком обострении болезни. В период ухудшения появляется скованность, усиливающаяся по утрам, дискомфорт в пораженном отделе позвоночника и ноющая сильная боль. Нестероидные противовоспалительные средства действуют мягко и быстро, снимая чувство дискомфорта в пораженном месте. Если принимать эти лекарства коротким курсом, не более 2-5 дней, то побочные эффекты обычно не возникают. Если же у пациента имеются проблемы с ЖКТ, то использовать НПВС следует осторожно. Наиболее щадящие в плане побочных эффектов лекарства – Мелоксикам, Нимесулид, Лорноксикам. Самые сильные нестероидные обезболивающие ненаркотического ряда – Кетанов, Кетопрофен, Индометацин и Диклофенак. Если боль действительно нестерпимая, врач может выписать рецепт на опиоидные анальгетики.
- Кортикостероиды и новокаин. Эти средства не подходят для системного и курсового приема при обострении. Их вводят в пораженные суставы в виде инъекции, чтобы снять сильную боль. Данное действие называется внутрисуставной блокадой. Обычно используют гормональное средство Дипроспан или обычный Новокаин. Достаточно одного укола, чтобы пациенту стало значительно легче. Использовать гормональные средства нужно осторожно, чтобы не возникли тяжелые побочные эффекты.
- Миорелаксанты. Данная группа медикаментов нужна для купирования боли, связанной с мышечной спастичностью. Если мышцы спины слабые, они не справляются с повседневной нагрузкой и возникает мускульный спазм, что и провоцирует резкую боль. Миорелаксанты способны снять дискомфорт благодаря постепенному расслаблению мышц. Примеры средств – Сирдалуд, Баклофен или Мидокалм.
- Комплексные витамины группы В. Нейротропные витамины группы В способны унять сильную боль, связанную с корешковым синдромом и защемлением нервов. К таким витаминам относят В1 (тиамин), В6 (пиридоксин) и В12 (цианокобаламин). В больших дозах эти витамины обладают обезболивающим эффектом, улучшают метаболизм, трофику тканей и нервную проводимость. Обычно в период обострения рекомендуют в течение 2-3 недель колоть инъекции, после чего переходят на таблетированную форму выпуска. Длительность приема подбирает индивидуально врач. Примеры средств – Нейрорубин, Мильгамма, Витаксон.
Препараты, используемые в восстановительном периоде:
- Хондропротекторы. Их назначают в составе комплексного лечения. Действующие вещества – хондроитин и глюкозамин служат строительным материалом для хрящевой оболочки. В норме эти компоненты в достаточном количестве синтезируются организмом, но при возникновении метаболических нарушений их синтез нарушен, поэтому дополнительно назначают эти медикаменты в лечебных целях. Необходимо использовать инъекции, после чего переходят на таблетки. Реже назначают мази и гели. Торговые названия – Дона, Хондролон, Хондроксид.
- Витаминно-минеральные комплексы. Дополнительный прием витаминов и минералов поддерживает организм, снижает частоту простудных заболеваний, укрепляя иммунитет. Лицам, страдающим заболеваниями опорно-двигательного аппарата, необходимо позаботиться об адекватном поступлении витамина Д3 и кальция. Эти компоненты укрепляют хрящи и костную ткань, поэтому в составе комплексного лечения врачи часто назначают комбинированные минеральные добавки на основе этих элементов. Примеры – Кальцемин Адванс, Кальций Д3 Никомед.
Также в составе комплексного лечения назначают гомеопатию, спазмолитики, диетическое питание. Важно подобрать правильную комбинацию из медикаментов, чтобы получить максимальный результат лечения без риска побочных эффектов.
Немедикаментозные методы лечения
Помимо лекарственных средств важно посещать лечебные процедуры, которые убирают хронический болевой синдром и являются очень полезными в плане рецидива приступов. Какие методы лечения наиболее эффективны:
- Физическая реабилитация или ЛФК. С помощью регулярного выполнения физических упражнений проходит хроническая боль, связанная с мышечной слабостью. Комплекс упражнений направлен на проработку основных мышечных групп, поддерживающих позвоночный столб. В зависимости от того, в каком отделе спины находится грыжа, подбирают эффективный комплекс ЛФК. Первые несколько занятий лучше провести под присмотром инструктора реабилитолога, который покажет, как выполнять движения правильно. Затем можно приступать к занятиям в домашних условиях. Важно выполнять плавные и аккуратные движения без рывков, чтобы не травмироваться. Предварительно мышцы разогревают, а в конце сеанса растягивают. Требуется ежедневное выполнение комплекса, чтобы достичь хорошего терапевтического эффекта.
- Мануальная терапия. Официальная медицина не признает данный метод лечения, но он помог поставить на ноги многих пациентов с заболеваниями опорно-двигательного аппарата. С помощью контрактных техник, специалист руками «вправляет» позвоночник, независимо от того, зажаты мышцы или нет. В результате устраняются патологические неровности, поэтому пациенту становится легче. Требуется проводить сеансы лечения периодически, когда возникают ухудшения. Противопоказания к мануальной терапии – острый болевой синдром, стремительный рост грыжи.
- Массаж. Суть метода заключается в контактном воздействии рук, направленном на проработку и разогрев мышц спины. Массажист продавливает триггеры – точки мышечной зажатости, где на фоне перенапряжения мускулы сильно напряглись и не смогли расслабиться. Такое явление связано с мышечной перегрузкой, когда на фоне общей бытовой активности они не выдерживают и сжимаются, создавая сильные спазмы. Рекомендуется посещать массажиста хотя бы несколько раз в пару месяцев, чтобы периодически прорабатывать проблемные зоны. Запрещено делать массаж при беременности, в период ОРВИ, при сильной боли в спине и на фоне дерматологических осложнений на месте воздействия.
- Вытяжение позвоночника. Это эффективный и одновременно опасный метод лечения грыжи позвоночника. Чтобы приступить к вытяжению, следует с точностью знать, на каком этапе развития находится грыжа. Если она небольшая и имеет форму протрузии, то с помощью аккуратного вытяжения в домашних условиях или на тренажерах, удастся немного вправить выпячивание. При полностью сформированных грыжах без консультации врача делать вытяжение не следует. Для проведения процедуры покупают специальные тренажеры или посещают реабилитационные центры.
- Ношение корсета. Поддерживающий корсет – универсальное приспособление, частично снимающее нагрузку с мышц позвоночника. Можно использовать эластичный бандаж, который полезен при длительных статических нагрузках, включая сидение или стояние. Обычно бандаж надевают в течение дня на несколько часов, чтобы снизить нагрузку. Нельзя носить корсет каждый день долго, иначе существуют риск еще большей атрофии собственных мышц туловища, что вызовет усиление боли.
- Физиотерапевтические процедуры. С помощью физиопроцедур удается устранить хроническую боль, воспаление и дискомфорт в спине, связанный с нарушением кровообращения и ухудшением трофики мышц. Обычно назначают электрофорез или магнитную терапию. Аппаратное лечение генерирует импульсы определенной частоты, которые положительно влияют на мышечные ткани. Также вместе с аппаратным лечением комбинируют медикаменты, что повышает эффективность процедуры.
Источник
