Чем опасны грыжи в поясничном отделе
Грыжа грудного и шейного отдела позвоночника
Выпирание диска в этих отделах свидетельствует о неправильном, зачастую малоподвижном образе жизни человека. При смещении шейных позвонков поступление крови в головной мозг ухудшается, это характеризуется потерей сознания. Такое состояние связано с тем, что смещенные позвонки затрагивают проходящую позвоночную артерию. Последствия позвоночной грыжи в этой части позвоночника имеют свои особенности и проявляются в виде:
- Головных болей, нарушением сна, эффекта вертиго
- Болями в спине особенно в вечернее время
- Быстрой утомляемостью
- Спутанностью мышления и ухудшение памяти
Если своевременно не обратиться к врачу, болезнь может перейти в шейный радикулит, который очень сложно поддается лечению. К осложнениям грыжишейного отдела относятся:
- Апоплексический удар
- Ишемический инсульт
В начальной стадии грыжа проявляется не сразу, лишь иногда возникает резкая боль, которая проходит со временем. При запущенной грыже больной ощущает следующие симптомы:
- Сонливость
- Шум в ушах
- Тошнота
- Двоение в глазах
- Головокружение
Важно знать, что при движениях головы может наблюдаться не только резкая боль, но и сжатие артерии, которое может повлечь за собой паралич любой части тела. Последствия данного заболевания могут быть разнообразны: возникают проблемы с мочеиспусканием, в ногах появляется слабость. Больному становиться очень плохо, бывает трудно вернуть его к полноценной жизни.
Люди, которые ведут пассивный образ жизни и имеют искривление позвоночника, находятся в группе риска по возникновению грыжи и осложнениям грыжи, которые могут стать угрозой для полноценной жизни.
Грыжа пояснично-крестцового отдела позвоночника
Чаще всего в практике встречается именно грыжа поясничного отдела позвоночника. Это объясняется чрезмерными физическими нагрузками, которыми люди эксплуатируют себя в быту.
Появление позвоночной грыжи в области поясницы обуславливается несколькими факторами.
- В поясничном отделе межпозвоночные диски вместе с позвонками чувствуют наибольшую нагрузку, нежели в других отделах. Учитываются и статистическая физическая нагрузка при ходьбе.
- Анатомические особенности пояснично-крестцового отдела позвоночника располагают к образованию протрузии и грыжи. Это обуславливается тем, что диски в этих местах больше в высоту, чем в других отделах позвоночника.
- Питание и кровоснабжение в дисках больших размерах затруднены, это также может привести к образованию межпозвоночной грыжи.
К последствиям позвоночной грыжи пояснично-крестцового отдела относятся:
- Полный паралич работы мочевого пузыря и кишечника, который называется синдромом «конского хвоста».
- Паралич нижних конечностей.
При таком заболевании для облегчения симптомов болезни и предотвращения дальнейшего развитие недуга необходимо соблюдать все предписания и рекомендации лечащего врача.
Чего нужно избегать при поясничной грыже:
- Переохлаждения
- Не употреблять вредную для организма пищу
- Механического воздействия на больной участок
- Перегрева в области грыжи
- Лишнего веса
Когда обнаруживается грыжа, человек постоянно чувствует боль, спазмы, страдает от отеков. Он вынужден приспособиться к сложившемуся образу жизни. Очень важно, чтобы больной на начальной стадии заболевания был предупрежден о последствиях позвоночной грыжи, если ее не лечить.
Грыжа Шморля
Этот вид грыжи считается «наименьшим злом» среди всех видов. Он передается по наследству, характеризуется вогнутостью близко лежащих пластинок позвоночных сегментов. На образ жизни никак не влияет, однако и лечению не подлежит.
Единственное, что может произойти, при наличии такого образования – увеличение риска переломов. Такой нюанс объясняется слабостью поясничных позвонков. Когда у больного выявляется такой вид грыжи, врачи рекомендуют ограничить физические нагрузки и заниматься лечебной физкультурой.
Источник
Ìåæïîçâîíî÷íàÿ ãðûæà â ïîñëåäíåå âðåìÿ ñòàëà ðàñïðîñòðàíåííîé íå òîëüêî ñðåäè ëþäåé ïîñòàðøå, íî âñå ÷àùå ýòî çàáîëåâàíèå àêòèâíî äèàãíîñòèðóþò ó ëþäåé ìîëîäîãî âîçðàñòà, äàæå ó äâàäöàòèëåòíèõ.
×òî òàêîå ìåæïîçâîíêîâàÿ ãðûæà?
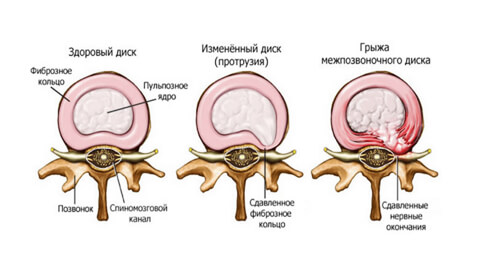
Ýòî äåôîðìàöèÿ ìåæïîçâîíêîâûõ äèñêîâ âñëåäñòâèè áîëüøèõ íàãðóçîê íà ñïèíó, òðàâì è äàæå ñèäÿ÷åãî îáðàçà æèçíè. Äðóãèìè ñëîâàìè, ýòî âûïàäåíèå ïóëüïîçíîãî ÿäðà çà ïðåäåë äèñêà, ÷òî ñîïðîâîæäàåòñÿ ðàçðûâîì ôèáðîçíîé îáîëî÷êè. Ïðè äåôîðìàöèè äèñêîâ ðàçäðàæàþòñÿ êîðåøêè íåðâíûõ îêîí÷àíèé, ÷òî ÿâëÿåòñÿ ïðè÷èíîé îñòðûõ áîëåé. Âûïÿ÷èâàíèå ãðûæè â ñïèííîìîçãîâîé êàíàë ñïîñîáñòâóåò ñäàâëèâàíèþ ñïèííîãî ìîçãà, âûçûâàÿ ýòèì îíåìåíèå èëè ïàðàëèç êîíå÷íîñòåé.  íåêîòîðûõ ñëó÷àÿõ ýòî ÷ðåâàòî óãðîçîé ïîëó÷åíèÿ èíâàëèäíîñòè. Çà÷àñòóþ ìåæïîçâîíî÷íàÿ ãðûæà – ýòî ñëåäñòâèå çàïóùåííîãî îñòåîõîíäðîçà ïîçâîíî÷íèêà.
Ìåæïîçâîíî÷íàÿ ãðûæà: âèäû
Îñìîòð â êëèíèêå ÂîññòÌåä
- ìåæïîçâîíî÷íàÿ ãðûæà øåéíîãî îòäåëà
- ìåæïîçâîíî÷íàÿ ãðûæà ãðóäíîãî îòäåëà
- ìåæïîçâîíî÷íàÿ ãðûæà ïîÿñíè÷íîãî îòäåëà
Äèàãíîñòèðóåòñÿ çàáîëåâàíèå ìåòîäîì ñíèìêà ÌÐÒ. Â çàâèñèìîñòè îò ëîêàëèçàöèè ãðûæè îùóùåíèÿ ó áîëüíîãî ìîãóò áûòü ðàçíûìè.
Ìåæïîçâîíî÷íàÿ ãðûæà: ñèìïòîìû
Ãðûæà ãðóäíîãî îòäåëà ïðîÿâëÿåòñÿ áîëüþ â îáëàñòè ãðóäíîé êëåòêè è ñåðäöà, íàïîìèíàþùóþ íåâðàëãèþ ëèáî ñòåíîêàðäèþ. Îíà íàèìåíåå ðàñïðîñòðàíåííàÿ ñðåäè ïîçâîíêîâûõ ãðûæ.
Ïðè ãðûæå øåéíîãî îòäåëà áîëèò øåÿ è çàòûëîê, ìîæåò îòäàâàòü â ðóêó è ëîïàòêó. Ïðè ýòîì áûâàåò îíåìåíèå ïàëüöåâ íà ðóêàõ. Êðîìå òîãî, çàáîëåâàíèå ìîæåò ñîïðîâîæäàåòñÿ áîëÿìè â ãîëîâå, ïîâûøåíèåì äàâëåíèÿ è âåñòèáþëÿðíûõ íàðóøåíèé.
Ãðûæà ïîÿñíè÷íîãî îòäåëà ÿâëÿåòñÿ íàèáîëåå ðàñïðîñòðàíåííûì âèäîì ìåæïîçâîíêîâîé ãðûæè. Îíà ñîïðîâîæäàåòñÿ áîëÿìè â ïîÿñíèöå è êðåñòöîâîé îáëàñòè, îòäþùèìè â çîíó ÿãîäèö, èíîãäà â áåäðî è ãîëåíü ñ çàäíåé ñòîðîíû. Òàêàÿ ãðûæà ìîæåò ïðîÿâëÿòüñÿ îíåìåíèåì íîãè èëè ïàëüöåâ íîã, âïëîòü äî ïðîáëåì ñ ìî÷åèñïóñêàíèåì è ïîÿâëåíèåì çàïîðîâ.
Çíàêîìûå ñèìïòîìû?
Ïðè ñõîæèõ ñèìïòîìàõ ðåêîìåíäóåòñÿ îáðàòèòüñÿ ê ñïåöèàëèñòó çà êîíñóëüòàöèåé è ëå÷åíèåì. Ïåðâûé ïðèåì âðà÷à â êëèíèêå «Âîññòàíîâèòåëüíàÿ ìåäèöèíà» ïðîâîäèòñÿ áåñïëàòíî.
Ïðè÷èíû çàáîëåâàíèÿ ìåæïîçâîíêîâîé ãðûæåé
Ïðè÷èí îáðàçîâàíèÿ ìåæïîçâîíêîâîé ãðûæè ìíîãî è îíà ìîæåò ïîÿâèòüñÿ î÷åíü âíåçàïíî. Ýòà áîëåçíü ñïîñîáíà ðàçâèâàòüñÿ íà ãåííîì óðîâíå è òîãäà åå òÿæåëî ïðåäîòâðàòèòü. Íî ãëàâíîé ïðè÷èíîé ÿâëÿåòñÿ îáðàç æèçíè è äàæå ïèòàíèå. Ìåæïîçâîíêîâûé äèñê ïîëó÷àåò âñå íåîáõîäèìûå âåùåñòâà ÷åðåç ñîñóäèñòóþ ñèñòåìó ÷åëîâåêà è ÷åðåç ìûøöû. Íåïðàâèëüíîå ïèòàíèå è âðåäíûå ïðèâû÷êè î÷åíü áûñòðî çàáèâàþò ñîñóäû è ïîçâîíî÷íèê íå ïîëó÷àåò íóæíûå âåùåñòâà, à äèñê òåðÿåò ñâîè ýëàñòè÷íûå ñïîñîáíîñòè, ñòàíîâèòñÿ ìÿãêèì è ðàññûï÷àòûì.
Íåïîäâèæíûé èëè ìàëîïîäâèæíûé îáðàç æèçíè òàêæå ñíèæàþò âåðîÿòíîñòü ïîñòóïëåíèÿ ïîëåçíûõ âåùåñòâ è ìûøöû ñïèíû ñòàíîâÿòñÿ êàìåííûìè, íå âûïîëíÿþò ñâîèõ ôóíêöèé ïîääåðæêè ïîçâîíî÷íèêà è åãî ïèòàíèÿ, ÷òî âåäåò ê ïîòåðå ïðî÷íîñòè äèñêîâ è ê èõ ðàçðûâó. Ýòà áîëåçíü ìîæåò ïðîÿâèòüñÿ êàê ïîñëåäñòâèå èëè îñëîæíåíèå çàáîëåâàíèé îñòåîõîíäðîçà, ñêîëèîçà, âèðóñíûõ, ðåâìàòîèäíûõ çàáîëåâàíèé è áîëåçíåé âíóòðåííèõ îðãàíîâ.
×àñòî ïðè÷èíîé âîçíèêíîâåíèÿ áîëåçíè ñòàíîâèòñÿ òðàâìû ïîçâîíî÷íèêà ïåðåëîìû, óäàðû, ðàñòÿæåíèÿ èëè ðåçêàÿ íàãðóçêà (ïîäíèìàíèå òÿæåñòè). Ýòîé áîëåçíè ñèëüíî ïîäâåðæåíû ïîæèëûå ëþäè, òàê êàê ïîçâîíî÷íèê èçíàøèâàåòñÿ è òåðÿåò ñâîþ êðåïîñòü è ôóíêöèîíàëüíîñòü, à òàêæå ëþäè êóðÿùèå è óïîòðåáëÿþùèå àëêîãîëü, èìåþùèå ëèøíèé âåñ. È êàê ãîâîðèò ñòàòèñòèêà, ìåæïîçâîíêîâàÿ ãðûæà ÷àùå âñòðå÷àåòñÿ ó îñîáåé æåíùèíñêîãî ïîëà.
×åì îïàñíà ãðûæà ïîçâîíî÷íèêà?
 ðåäêèõ ñëó÷àÿõ ìåæïîçâîíî÷íàÿ ãðûæà óãðîæàåò æèçíè ÷åëîâåêà, íî ïðè ýòîì â çíà÷èòåëüíîé ìåðå âëèÿåò íà åå êà÷åñòâî. Ãðûæà ñäàâëèâàåò íåðâíûå îêîí÷àíèÿ, âëèÿÿ íà ôóíêöèîíàëüíîñòü îðãàíîâ è âûçûâàÿ ðàçäðàæåíèå íåðâíûõ ñòðóêòóð. Åñëè ãðûæó íå ëå÷èòü ñâîåâðåìåííî, îíà ìîæåò ðàçâèâàòüñÿ è äîâåäåò äî íåîáðàòèìûõ ïîñëåäñòâèé, êðàéíå íåãàòèâíî âëèÿÿ íà çäîðîâüå îðãàíèçìà è åãî íîðìàëüíóþ æèçíåäåÿòåëüíîñòü.
Ãðóäíîé îòäåë ïîçâîíî÷íèêà îòâå÷àåò çà çäîðîâîå ôóíêöèîíèðîâàíèå âíóòðåííèõ îðãàíîâ, ïîýòîìó òàêàÿ ãðûæà îïàñíà òåì, ÷òî îíà ïåðåäàâëèâàåò äèñêè íåðâíûõ êîðåøêîâ è íàðóøàåò ðàáîòó îðãàíîâ, âûçûâàÿ èõ çàáîëåâàíèÿ. Ãðûæà ïîÿñíè÷íîãî îòäåëà îïàñíà ïîòåðåé ÷åëîâåêà ïîëíîé èëè ÷àñòè÷íîé òðóäîñïîñîáíîñòè, òàê êàê îíà ïðîòåêàåò î÷åíü áîëåçíåííî è ìîæåò ïàðàëèçîâàòü íèæíèå êîíå÷íîñòè îðãàíèçìà.
Âíåçàïíîå çàùåìëåíèå ìåæïîçâîíêîâîé ãðûæè ïðèâîäèò â íåêîòîðûõ ñëó÷àÿõ ê íåêðîçó (îìåðòâåíèþ òêàíåé) èëè ïåðèòîíèòó (ãíîéíîìó âîñïàëåíèþ). Îáà ñëó÷àÿ áåç ñâîåâðåìåííîãî âðà÷åáíîãî âìåøàòåëüñòâà ïðèâîäÿò ê ëåòàëüíîìó èñõîäó. Óùåìëåííàÿ ãðûæà â òå÷åíèè ñóòîê óâåëè÷èâàåò âåðîÿòíîñòü ñìåðòåëüíîãî èñõîäà äî 25% äàæå â ñëó÷àå îïåðàöèîííîãî âìåøàòåëüñòâà. Îáÿçàòåëüíî ñâîåâðåìåííîå îáðàùåíèå â áîëüíèöó ïðè ïîäîçðåíèè íà ìåæïîçâîíêîâóþ ãðûæó.
Ìåòîä ëå÷åíèÿ ìåæïîçâîíêîâîé ãðûæè îïðåäåëÿåòñÿ âðà÷îì â çàâèñèìîñòè îò ñòåïåíè òÿæåñòè çàáîëåâàíèÿ, åãî ëîêàëèçàöèè, ðàçìåðà è æðóãèõ ôàêòîðîâ.  ìåäèöèíñêîé ïðàêòèêå èñïîëüçóþòñÿ îïåðàòèâíûå è êîíñåðâàòèâíûå ìåòîäû.
Áåçîïåðàöèîííîå ëå÷åíèå ìåæïîçâîíî÷íîé ãðûæè ðàçäåëÿþò íà ðàçëè÷íûå ìåòîäû:
- âûòÿæêà ïîçâîíî÷íèêà (ïèìåíÿþò ïðè îñòðîé ôîðìå áîëåçíè, ÷òîáû óìåíüøèòü äàâëåíèåäèñêîâ íà íåðâíûå êîðåøêè);
- ìåòîä óäàðíî-âîëíîâîé òåðàïèè (äîâîëüíî íîâûé ìåòîä è çàðåêîìåíäîâàë ñåáÿ êàê ýôôåêòèâíûé, îí óñòðàíÿåò ìèîôàñöèàëüíûé áîëåâîé ñèíäðîì, íàëàæèâàåò êðîâîîáðàùåíèå è òðîôèêó òêàíåé);
- ðó÷íàÿ êîððåêöèÿ (ýòî ìåòîä äåëèêàòíîãî ëîêàëüíîãî óñòðàíåíèÿ ãðûæè ñ ïîìîùüþ âûòÿãèâàíèÿ ïîçâîíî÷íèêà è ðàññëàáëåíèÿ ìûøö);
- ìåòîä ïàðàâåðòåáàëüíûõ áëîêàä (ââåäåíèå îáåçáîëèâàþùèõ ïðåïàðàòîâ, áëîêèðóþùèõ áîëåâîé ñèíäðîì);
- ëå÷åáíàÿ ôèçêóëüòóðà (ïðèìåíÿåòñÿ ïðè ðåàáèëèòàöèè ïîñëå çàáîëâàíèÿ, âîññòàíàâëèâàÿ çäîðîâîå ôóíêöèîíèðîâàíèå ïîçâîíî÷íèêà, ýòî õîðîøèé ìåòîä â êà÷åñòâå ïðîôèëàêòèêè ìåæïîçâîíêîâîé ãðûæè);
- ìåäèêàìåíòîçíûé ìåòîä (ïðèìåíåíèå ëåêàðñòâåííûõ ïðåïàðàòîâ: ïðîòèâîâîñïàëèòåëüíûõ, ïðîòèâîîòå÷íûõ, îáåçáàëèâàþùèõ è äðóãèõ);
- ìàññàæ (âîññòàíàâëèâàåò ìûøå÷íûé òîíóñ íà ýòàïå ðåàáèëèòàöèè).
Âñå ýòè ìåòîäèêè èñïîëüçóþòñÿ â êëèíèêå Âîññòàíîâèòåëüíîé ìåäèöèíû, ãäå ìîæíî ïîëó÷èòü ïðîôåññèîíàëüíóþ êîíñóëüòàöèþ ñïåöèàëèñòîâ, à òàêæå ïðîéòè êóðñ ëå÷åíèÿ.
Источник
Межпозвоночная грыжа – распространенное заболевание опорно-двигательного аппарата, при котором фрагменты межпозвоночного диска выпячиваются или выпадают в позвоночный канал. Коварство заболевания в том, что на начальной стадии оно почти не беспокоит пациента, но без лечения и соблюдения осторожности патология быстро прогрессирует.
Патология нередко вызывает болезненные симптомы, на первый взгляд не связанные с позвоночником. Межпозвонковая грыжа может привести к параличу, вызвать нарушения мочеиспускания и дефекации, спровоцировать скачки артериального давления.
Как развивается заболевание
Молодой здоровый позвоночник подвижен и эластичен. Каждые позвоночный диск имеет оболочку – фиброзное кольцо. Внутри него заключено пульпозное ядро – студенистый хрящевидный наполнитель.
При травмах, чрезмерных нагрузках, заболеваниях, нарушении обмена веществ в фиброзном кольце появляются трещины или разрывы. Некоторое время пульпозное ядро удерживается продольной связкой, но потом выходит наружу – полностью или частично.

Есть четыре стадии развития болезни:
- Пролапс. При этой стадии небольшой фрагмент пульпозного ядра (до 3 мм) выходит за пределы диска, не нарушая его оболочку. Причина – первые дегенеративные изменения, нарушение кровоснабжения, обезвоживание, растрескивание оболочки.
Симптомы протрузии похожи на проявления остеохондроза: после физических нагрузок пациента беспокоит ноющая боль, он быстро утомляется. На этой стадии пациенты редко обращаются за врачебной помощью, списывая происходящее на усталость или возраст.
- Протрузия. От 4 до 16 мм пульпозного ядра выходит за пределы анатомических размеров фиброзного кольца. Это нарушает кровоснабжение диска, ядро давит на фиброзную оболочку и вызывает боль. Но если не зажаты кровеносные сосуды и нервы, она не слишком интенсивна.
На этой стадии оболочка диска еще не повреждена, но игнорировать симптомы уже опасно. Ведь если пациенту повезло меньше и выпятившееся ядро все же сдавило нерв, он будет страдать от нарушения чувствительности рук и ног, онемения и холода в пальцах. Если протрузия произошла в шейном отделе, может подниматься артериальное давление, начаться мигрень, головокружения, упасть зрение. Если в поясничном отделе – возникает люмбалгия и нарушения в работе органов малого таза.
- Экструзия. Ядро «выдавлено» со своего места на 6-15 мм, то есть почти полностью, но его форма сохранена. Человек ощущает резкую боль, ограничение подвижности, мышцы каменеют, возникает отек мягких тканей. «Прострел » происходит при каком-то внешнем воздействии: при поднятии тяжестей, резком движении, травме, простуде или стрессе.
На этом этапе хирургическое вмешательство не понадобится. Достаточно медикаментозно снять болевой синдром, отек и спазм мышц. Когда ослабеет спазм нервных окончаний, врач составит индивидуальную программу реабилитации. Это позволит избежать рецидивов.
- Секвестрация. Ядро выпадает, межпозвонковый диск защемляет нервные окончания, боль становится постоянной. Выпячивание ущемлено, питание тканей невозможно и оно отмирает, вызывая воспаление. В самом сложном случае грыжа выдавливается в спинномозговой канал и там провоцирует гнойные процессы.
Кроме сильной боли и скованности секвестированная грыжа может вызвать неврологические болезни, отказ работы внутренних органов, лишить способности двигаться самостоятельно. В этом случае промедление опасно, его последствия могут быть необратимы. Если безоперационная терапия неэффективна, врач предложит хирургическое вмешательство.
Какие бывают межпозвоночные грыжи
Болезнь имеет градацию по нескольким признакам.
По расположению:
- в поясничном отделе. Самый распространенный тип патологии, до 65 % грыж возникают именно в пояснице;
- в грудном отделе, до 31% случаев;
- в области шеи, 4%.
По времени возникновения:
- Первичные;
- Вторичные, возникают вследствии дегенерации диска.
По анатомическим особенностям:
- свободная. Продольная связка сохраняет вертикальное положение позвоночника, содержимое пульпозного ядра проходит через нее.
- блуждающая. Ядро вытекает, отрывается от диска и перемещается по спинномозговому каналу;
- Перемещающаяся. Возникает при травме или экстремальной нагрузке, сопровождающейся смещением диска. Когда нагрузка исчезает, ядро может вернуться на место или закрепиться в неправильной позиции.
По направлению выпадения ядра:
- Переднебоковая, находится в передней части позвонка. Внедряется в продольную связку и вызывает сильную боль.
- Заднебоковая, проникает сквозь заднюю стенку фиброзного кольца
По виду тканей, которые выступают за границы кольца:
- пульпозная, возникает когда ядро выдавливается через трещины фиброзного кольца;
- хрящевая, в этом случае выдавливается потерявший эластичность хрящ;
- костная, на нервные окончания давят костные разрастания и остеофиты. Чаще встречается у пожилых пациентов, страдающих спондилёзом.
Важно! у пациента одновременно могут возникнуть несколько разных видов межпозвонковых грыж. Необходимо внимательно исследовать каждый болезненный участок и дифференцировать лечение.
Причины возникновения и факторы риска
Определить этиологию болезни в каждом конкретном случае непросто, ведь пусковым механизмом может стать несколько причин или хронические заболевания. Самыми распространенными являются:
- травмы позвоночника;
- наследственная предрасположенность;
- доброкачественные или злокачественные новообразования;
- болезни позвоночника – лордоз, сколиоз, остеохондроз;
- инфекционные и вирусные заболевания;
- лишний вес;
- тяжелые физические нагрузки;
- беременность;
- малоподвижный образ жизни;
- возрастные изменения.
Симптомы грыжи позвоночника
Небольшие грыжи межпозвоночного диска не давят на нервные окончания и пациент не подозревает о заболевании. Первые проявления легко перепутать с признаками остеохондроза. Но чем сильнее разрушается фиброзное кольцо, тем интенсивнее становятся боль. Кроме того, первыми признаками грыжи являются:
- отечность и напряженность мышц;
- кифоз или сколиоз;
- ощущение жжения, покалывания;
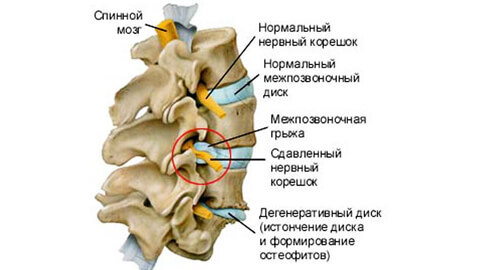
Боли при грыже могут быть тупыми ноющими и острыми, рвущими или стреляющими. Пациент ищет положение, в котором страдания ослабевают и принимает вынужденное положение, рефлекторно изгибая позвоночник. Нарушается походка, болезненны не только мышцы поясницы, ягодиц и голени, но даже кожа. В ответ на легкий укол или щипок она проявляет гиперестезию – резкую болезненность. Меняются рефлексы коленных или ахилловых сухожилий. Появляется слабость и легкая атрофия ног, дряблость мышц.
При грыже пациент ощущает боли постоянно. Они усиливаются при определенных движениях, ходьбе, кашле, чихании, иногда сопровождаются повышением температуры, онемением рук и ног.
Дополнительные симптомы зависят от локализации грыжи. Если патология развивается в шейном отделе- это головная боль и зажатость шеи, тошнота, шум в ушах повышение внутричерепного давления и даже эпилепсия.
При повреждении грудного отдела боль имитирует сердечный приступ, в пояснице – простреливает в бедро. Нередко поясничная грыжа вызывает частое и болезненное мочеиспускание, обострение геморроя, непривычную потливость или сухость ног.
Чем опасно заболевание
Если пациент не находит времени на полноценное лечение, он серьезно рискует собственным здоровьем. Самая серьезная опасность – полный паралич, он возникает вследствии выраженного пролапса, когда деформированный хрящ повреждает спинной мозг.
Грыжа поясничного отдела позвоночника приводит к нарушению иннервации органов брюшной полости и малого таза: дисфункции кишечника, мочевого пузыря, репродуктивных органов, снижению мышечной силы, ущемлению седалищного нерва. У мужчины развивается аденома простаты. Геморрой и варикозное расширение вен – тоже следствие нарушений в работе опорно-двигательного аппарата.
Грыжа грудного отдела вызывает коксартроз, нарушает правильное положение структур коленного сустава, постановку стоп. Искривляется положение берцовых костей.
Увеличивающаяся грыжа шейного отдела может спровоцировать ишемический инсульт, сопровождающийся парализацией, утратой речи, атаксией. В области шеи расположены важнейшие кровеносные сосуды, нарушение их проходимости повлечет проблемы мозгового кровообращения. Следствием будут парезы, боль в локтевых суставах, запястьях и плечах, нарушения в работе легких, сердца и щитовидной железы.
Диагностика
Врачебную помощь при заболевании оказывают невролог, терапевт и ортопед. Первые тревожные сигналы врач заметит при визуальном осмотре пациента – нарушение осанки и недостаточную чувствительность участков тела в зоне действия защемленного нерва. Прощупывая позвоночник специалист определит, насколько спазмированы и болезненны мышцы и местоположение патологии. Вас могут попросить согнуться и разогнуться, чтобы оценить ограничение подвижности. Врач проведет диагностику рефлексов в коленном и ахилловом сухожилии.
Размер и локализацию грыжи поможет определить МРТ, КТ и рентгенография в боковой и фронтальной проекциях.
Методы лечения
Первостепенная задача – облегчить состояние пациента, поэтому терапия начинается с приема обезболивающих средств и полного покоя. Для устранения болевых неврологических проявлений врач выпишет противовоспалительные нестероидные препараты, миорелаксанты, лечебные мази – раздражающего действия и для снятия отечности.
Надежный способ обезболивания пораженного участка – рентген-контролируемая блокада. Под местным обезболиванием врач введёт лекарство в место пережима нервных окончаний.
Когда появится устойчивая положительная динамика, врач скорректирует прием лекарств. Главное на этом этапе – следовать комплексу лечебно-профилактических мероприятий. За динамикой лечения будет наблюдать невропатолог, пациент должен проходить осмотр не реже, чем раз в месяц.
Для восстановления хрящевой ткани применяются хондропротекторы. Минимальный курс лечения – 3 месяца. Хорошо зарекомендовали себя препараты для улучшения кровообращения. Важно провести курсовой прием витаминов группы В, D, A, E. Это улучшит питание тканей и запустит процессы восстановления.
При лечении грыжи к хирургическому вмешательству прибегают только в крайних случаях: при большом размере грыжи и ее секвестрации, если нарушены важнейшие жизненные процессы или консервативная терапия оказалась неэффективной.
Безоперационные методы лечения
После полного обследования врач может рекомендовать лечение грыжи позвоночника средствами мануальной или физиотерапии. Однако эти методы оправданы только в отношении небольших грыж безопасной локализации.
Самые популярные методы безоперационного лечения:
- гирудотерапия. Фермент слюны пиявок способствует рассасыванию грыжи и улучшает кровообращение;
- криотерапия. При действии жидкого азота в пораженном участке активнее циркулирует кровь, благодаря чему улучшается питание тканей;
- остеопатия. Специалист активирует обменные процессы в тканях организма, снимая блоки, зажимы и застойные процессы при помощи массажа и точечного воздействия;
- иглоукалывание. Воздействие на организм пациента при помощи безболезненных направленных проколов специальными иглами.
Лучшими средствами физиотерапии грыжи позвоночника являются:
- массаж;
- лечебная физкультура;
- УВЧ;
- электрофорез и фонофорез;
- рефлексотерапия.
Каждый метод имеет свои особенности и противопоказания, оптимальный комплекс порекомендует лечащий врач.
Мануальная терапия не исцеляет заболевание, она лишь на некоторое время облегчает самочувствие пациента. Главное, что должен сделать пациент – исключить факторы риска и заботится о состоянии позвоночника.
Физические нагрузки
Отказываться от посильных физических упражнений нельзя. Разумные нагрузки мягко разгоняют застойные процессы, мышечный корсет обеспечивают стабильность грыжи. Движение восстанавливает правильный двигательный стереотип и симметрию движения.
Однако есть упражнения, которые категорически запрещены при грыже позвоночника:
- движения, связанные с осевой нагрузкой на позвоночник – поднятие гантелей, штанги, перенос тяжестей, жим ногами и скручивания;
- физическая активность, сопровождающаяся длительным пребыванием в вертикальном положении – бег, футбол, катание на лыжах.
- упражнения на прямых ногах и связанные с сокращением мышц спины;
- глубокие приседания.
Под запретом игра в гольф, бодибилдинг и конный спорт.
Занимайтесь плаванием, аквааэробикой, йогой и пилатесом, выполняйте разработанный тренером комплекс ЛФК. Полезна скандинавская ходьба, ведь в этом случае нагрузка распределяется и на спортинвентарь.
Профилактика
Чтобы не допустить опасного заболевания, необходимо:
- Улучшить подвижность позвоночника;
- Нормализовать питание диска;
- Сформировать мышечный корсет.
Это комплексный подход, он требует настойчивости и изменения образа жизни.
Чтобы свести опасность к минимуму:
- нормализуйте вес. Избыточная масса тела – это тяжелое испытание для позвоночника и всего опорно-двигательного аппарата. Но сбрасывайте килограммы постепенно, одновременно укрепляя мышечный корсет;
- следите за осанкой. Так нагрузка будет равномерно распределятся на каждый отдел позвоночника, это исключит застойные процессы, отеки и спазмы;
- откажитесь от курения. Циркулирующий в крови никотин затрудняет питание межпозвоночного диска, хрящевые ткани сохнут и растрескиваются;
- проходите сеансы массажа. Это улучшит кровообращение в малоподвижных зонах позвоночника, поддержит в тонусе мышцы и межпозвоночные диски;
- питайтесь сбалансированно. Продукты должны полностью восполнять потребность в витаминах, микроэлементах, жирах. Тяжелую балластную пищу следует исключить. Для здоровья позвоночника полезен животный белок, овощи и фрукты без термической обработки.
- не перегружайте спину, выполняйте разминку перед комплексом упражнений;
- прыгая, не приземляйтесь на пятки;
- отработайте технику бега, исключив сотрясения и жесткую постановку стопы;
- не сидите в одном положении более 30 минут;
- не сутультесь, следите за постановкой головы;
- не спите на мягком матрасе.
Источник
