Я прооперировал грыжу позвоночника
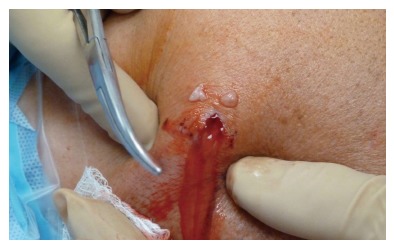
Как показывает практический опыт, 1/5 часть из общего количества пациентов при таком диагнозе нуждается в хирургическом лечении. Практически 50% из числа всех существующих вмешательств на позвоночнике выполняются именно по поводу удаления межпозвонковых грыж. Например, в США ежегодно оперируют 200-300 тыс. человек.
Даже при успешно проведенных манипуляциях, у части пациентов (примерно у 25%) остается или через какое-то время рецидивирует корешковый синдром, сохраняются или возникают неврологические и двигательные расстройства. Клиническое обследование больных, которые попали в группу людей с неудовлетворительными результатами, установило, что причинами синдрома неудачно прооперированного позвоночника по большей мере являются:
- рецидивы грыжеообразования на том же уровне (8%);
- сужение позвоночного канала из-за экзостозов и артроза межпозвоночных суставов (4,5%);
- появление грыжи на смежном с прооперированным сегментом диске (3,5%);
- образование патологических рубцов и спаек в позвоночном канале (3%);
- рубцово-спаечных образований в нервных корешках (3%)
- постоперационные псевдоменингоцеле и спинально-эпидуральные гематомы (1%).
Зоны, куда может отдавать болевой синдром.
Как можно проследить, особенную тревогу вызывают рецидивы заболевания в том же месте, где производилась резекция грыжевой ткани. И довольно часто – это следствие допущенных ошибок и неточностей в ходе реабилитационного периода, игнорирование в отдаленные сроки требований и ограничений, касающихся повседневного образа жизни. Кто после качественной реабилитации продолжил восстановление в санатории, меньше остальных рискуют столкнуться с последствиями. Поэтому этот факт нужно принять к сведению всем пациентам, поскольку закрепление достигнутых функциональных результатов сразу по окончании основной реабилитационной программы играет далеко не второстепенную роль.
Заживший операционный шрам.
По поводу осложнений на форум часто приходят письма, где пациенты винят в их появлении нейрохирургов, которые плохо сделали операцию. Непосредственно хирургия в разы реже становится виновницей осложнений. Современные нейрохирургические технологии великолепно продуманы от создания безопасного доступа до точной визуализации, они отлично изучены, освоены и отточены до мелочей.
Зарубежное и российское лечение: какой прогноз
Отечественные клиники иногда не имеют отлаженной системы реабилитации.
Поэтому лучше проходить операцию в зарубежных странах по хирургии позвоночника и опорно-двигательного аппарата (в Чехии, Германии, Израиле). Даже самые сложные в техническом плане манипуляции здесь вам проведут «чисто», безукоризненность ответственной процедуры обеспечена.
Очень значимо и реабилитационное пособие получить качественно и в полном объеме, а вот эту часть лечебного процесса могут предоставить уже далеко не все зарубежные страны-лидеры. Кроме того, стоимость полноценной чешской программы высокопрофессионального комплексного лечения в 2-3 раза ниже, чем цена в Германии и Израиле только на одну услугу врача-хирурга. Прогнозы на благополучный послеоперационный исход в Чехии – 95%-100%.
Памятка после удаления грыжи: два важных дополнения
Мы не будем перечислять все пункты инструкции, она вам известна, поскольку всегда выдается на руки при выписке из стационара. Но вот о некоторых неосвещенных в выданной инструкции требованиях, о чем чаще всего на форумах спрашивают пациенты, считаем нужным осведомить. Итак, два самых распространенных вопроса: разрешена ли баня после операции и когда можно заниматься сексом?
- Где-то можно вычитать, что баня эффективна против спаечно-рубцового процесса после удаления позвоночной грыжи. Внимание! Этот факт не имеет подтверждений. Более того, в баню ходить запрещено после операции минимум 6 месяцев, а еще лучше год. Температурные процедуры, это стимуляторы метаболизма и нормализации функций организма и если имеется хотя бы малый признак внутреннего или наружного воспаления в зоне операционного поля, они же могут так же интенсивно и простимулировать прогрессирование воспалительной реакции. Парная способна вызвать отек операционной раны, расхождение «свежих» швов. А это – благоприятная среда для попадания патогенных бактерий и развития гнойно-инфекционного патогенеза.
- Что касается секса, его следует ненадолго исключить. Обычно врачи не советуют возобновлять половую активность как минимум 14 дней со дня вмешательства. И даже с этого момента, пока вы окончательно не восстановитесь, сексуальный контакт должен быть максимально безопасным. Вы должны быть пассивным партнером. Чтобы не причинить травму прооперированной части хребта, секс допускается щадящего типа, не отличающийся высоким напряжением. Правило отсутствия избыточной нагрузки на позвоночник, в частности на пояснично-крестцовый отдел (чаще грыжи удаляют именно в этом сегменте), должно соблюдаться примерно 6 месяцев.
Важно! Чтобы добиться полноценного восстановления качества жизни и избежать последствий, соблюдайте в строгости все противопоказания и показания, которые изложены в памятке, выданной вам при выписке из хирургического стационара. И непременно продолжите восстановление в реабилитационном центре. Стандартный срок обязательной реабилитации при условии положительной динамики составляет 3 месяца.
Боли после удаления грыжи позвоночника
В первую очередь любое оперативное вмешательство, выполняемое при грыже позвоночника, преследует декомпрессию нервных структур, чтобы избавить пациента от неврологического дефицита и мучительной боли в спине и конечностях. Если чувствительность не возобновилась, а боли не устранены, можно говорить либо об остаточных симптомах, либо о последствиях. Болевой синдром в районе раны в ранний период наблюдается практически у всех, как нормальная реакция организма на операционную травму. Когда шов хорошо заживет, что обычно происходит в течение 3-7 дней, локальные болезненные признаки ликвидируются.
Грыжа поясничного отдела.
Постоперационным осложнением считается рецидив грыжи, встречаемость – 11,5% случаев из 100%. Произойти он может как в прооперированном сегменте (8%), так и на совершенно других сегментарных уровнях (3,5%). Полных гарантий, что грыжевое выпячивание не возникнет в ближнем или отдаленном будущем, вам не даст ни один оперирующий хирург, даже самый успешный. Однако можно максимально обезопасить себя от очередного формирования злополучного процесса в дисках позвоночника.
Вы должны понимать, что полноценная медреабилитация после процедуры удаления существенно сокращает вероятность повторного возвращения патологии, в связи с чем не должны отступать ни на шаг от предложенной реабилитологом и хирургом индивидуальной программы послеоперационного лечения. По максимуму предупредить данное последствие помогают интенсивные физические методы – ЛФК, физиотерапия, строго дозированный режим физической активности и пр.
Когда можно садиться
Кроме того, человек должен знать, когда можно садиться, так как преждевременная отмена запрета на положение «сидя» – нередкая причина развития повторных деформаций хрящевых структур диска. Обычно запрещается сидеть 4-6 недель, но продолжительность сроков должен устанавливать в любом случае врач. Также вы обязаны носить корсет для позвоночника, который поможет быстрее восстановиться проблемному отделу и внести свою лепту в профилактику последствий. А вот относительно того, как долго ортопедическое устройство придется использовать, тоже определяется сугубо компетентным специалистом с учетом клинических данных по динамике восстановления.
Кто-то восстанавливается согласно плану – через 3 месяца, а кому-то может понадобиться и увеличить длительность восстановительного периода еще на несколько месяцев. Сроки напрямую зависят от индивидуальных особенностей организма к функциональному восстановлению, дооперационного состояния больного, объема и сложности проведенной операции. Но и после выздоровления делайте регулярно зарядку и соблюдайте все меры предосторожности. Не подвергайте себя недопустимым нагрузкам, так как даже поднятие тяжеловесного предмета способно вернуть заболевание.
Этот комплекс выполняется как до, так и после операции.
Остаточные боли могут еще какой-то период сохраняться, особенно у людей, поступивших в лечебное учреждение изначально с серьезными вертеброгенными нарушениями, которые прогрессировали слишком продолжительное время. По мере восстановления нервной ткани и мышечных структур неприятные симптомы, не устранившиеся сразу после вмешательства, постепенно будут утихать. Но примите к сведению, что сами по себе, без надлежащего послеоперационного лечения, они не только не пройдут, но и могут приобрести стойкую хроническую форму, иногда с необратимым характером.
Будьте бдительны! Если вас беспокоит боль после удаления грыжи, нужна консультация нейрохирурга! Не пытайтесь связываться с онлайн-докторами через интернет, они вам ничем не помогут, так как не имеют ни малейшего представления об особенностях вашего клинического случая, нюансах хирургического вмешательства, специфике вашего восстановления.
Осложнения после удаления грыжи позвоночника
Все хотят получить ответ на наиболее волнующий вопрос: опасна ли операция по поводу грыжи позвоночника? Абсолютно у каждого оперативного метода лечения есть риски возможного развития осложнений. В нашем случае опасность операции тоже не исключается, и в доминирующем количестве она состоит в появлении рецидива, который решается повторным вмешательством. Безусловно, особенное значение еще играет качество интраоперационного сеанса, но, как правило, в преуспевающих клиниках операция проходит благополучно.
Какими могут быть интраоперационные последствия? Преимущественно они связаны с ранением нерва или твердой мозговой оболочки спинного мозга.
- Первое осложнение будет проявляться болями и нарушением чувствительности в ногах или руках, в зависимости от места нахождения травмированного нерва. Если нервная структура повреждена сильно, прогноз на ее восстановление, к сожалению, неутешительный.
- При повреждении твердой спинномозговой оболочки, если хирург своевременно обнаружил причиненный дефект, он его ушьет. В противном случае будет вытекать спинномозговая жидкость. Нарушенная циркуляция ликвора вызовет проблемы с внутричерепным давлением и, как следствие, пациент будет испытывать сильные головные боли. Твердая оболочка может зажить самостоятельно, примерно за 2 недели.
Негативные реакции бывают и послеоперационными, ранние и поздние:
- К ранним осложнениям относят гнойно-септические процессы, в числе которых эпидурит, остеомиелит, нагноение шва, пневмония. Кроме того, в группу ранних постоперационных последствий входят тромбоз глубоких вен нижних конечностей и тромбоэмболия легких.
- Поздние негативные реакции – это повторные рецидивы, вторичные дегенеративно-дистрофические патологии. Сюда же входят грубые рубцово-спаечные разрастания, которые в свою очередь сдавливают нервные образования, что, как и при межпозвоночных грыжах, проявляется болевым синдромом и/или парестезиями, распространяющимися по ходу защемленного нерва.
Если операция проведена качественно, соблюдены все профилактические меры и безупречно выполняются врачебные рекомендации, вероятность возникновения любых последствий сводится к самому предельному минимуму.
Источник
Çíàêîìüòåñü, ýòî Ôàíå÷êà. È åñëè ó âàñ ñîáàêà â ïîõîæåì òèïå, òî âû íàõîäèòåñü â ãðóïïå ðèñêà, ïîòîìó ÷òî ïðîáëåìû ñî ñïèíîé ó òàêèõ ñîáàê, óâû, âñòðå÷àþòñÿ äîâîëüíî ÷àñòî. Ìû îá ýòîì íå çíàëè, à êîãäà óçíàëè – áûëî óæå íåñêîëüêî ïîçäíî.
Îò÷àñòè ïîýòîìó è ðåøèëàñü íà ýòîò ïîñò – ÷òîáû ïîìî÷ü êîìó-òî, êòî ìîæåò îêàçàòüñÿ â òàêîé æå ñèòóàöèè. Ñðàçó ïðåäóïðåæó, ÷òî çàíèìàòüñÿ ñàìîëå÷åíèåì â òàêîé ñèòóàöèè îïàñíî è åñëè âû çàìåòèòå ó ñâîåé ñîáàêè êàêèå-òî èç ñèìïòîìîâ, îïèñàííûõ íèæå – õâàòàéòå åå â îõàïêó è áåãèòå ê âðà÷ó. Íå òðàòüòå âðåìÿ, îíî â òàêèõ ñèòóàöèÿõ íà âåñü çîëîòà.
6 àâãóñòà Ôàííè ñ óòðà áûëà î÷åíü âÿëàÿ, âåëà ñåáÿ áåñïîêîéíî. Íàêàíóíå ó íåå íåìíîãî ïðèõâàòûâàëî æèâîò, ìû âûâåëè åå íà óëèöó, à îáðàòíî ïî ëåñòíèöå íà âòîðîé ýòàæ îíà ïîäíÿòüñÿ óæå íå ñìîãëà – îòêàçàëè çàäíèå ëàïû. Ê òîìó ìîìåíòó, êàê ìû ïîäíÿëè åå â êâàðòèðó, åé ñòàëî ñîâñåì ïëîõî, íàáëþäàëñÿ âûðàæåííûé ãèïåðòîíóñ ìûøö. Îíà ëåæàëà ïëàñòîì, âûòÿíóâøèñü â ñòðóíó, è åé ÿâíî áûëî áîëüíî.
Òîãäà ìû ýòîãî íå çíàëè, íî ñ ýòîãî ìîìåíòà íà÷èíàåòñÿ îáðàòíûé îòñ÷åò. ×åì áûñòðåå âû ïîêàæåòå ñîáàêó íåâðîïàòîëîãó â òàêîé ñèòóàöèè, òåì áîëüøå âåðîÿòíîñòè íà áëàãîïðèÿòíûé èñõîä ëå÷åíèÿ. Ó âàñ åñòü ñóòêè, à â èäåàëå – çîëîòûå äâåíàäöàòü ÷àñîâ, êîãäà ýêñòðåííàÿ ìåäèöèíñêàÿ ïîìîùü ìîæåò îêàçàòü ïîëüçó.
Íî ìû æèâåì â ìàëåíüêîì ãîðîäå â ñòà êì îò Ìîñêâû, è ó íàñ íåò íåâðîïàòîëîãà.  âåòêëèíèêå ñêàçàëè – ïèðîïëàçìîç. Àíàëèç íà ïèðîïëàçìîç ÷èñòûé? Íåâàæíî, âñå ðàâíî ïèðîïëàçìîç!
Ïîñêîëüêó âñå ïðîèçîøëî âå÷åðîì, à êðóãëîñóòî÷íûõ êëèíèê ó íàñ òîæå íåò, íàì ïðèøëîñü æäàòü äî óòðà, ïîêà íå îòêðîåòñÿ äðóãàÿ, áîëåå ïðåñòèæíàÿ êëèíèêà.  ïåðâîé êëèíèêå ñîáàêå ñäåëàëè óêîë îáåçáîëèâàþùåãî, åé ñòàëî íåìíîãî ïîëó÷øå. Åé õîòåëîñü ïèòü, íî â òóàëåò îíà ñõîäèòü íå ìîãëà. Âñå îñëîæíÿëîñü åùå òåì, ÷òî åñòü áîëüøèå ïðîáëåìû ñ ëè÷íûì òðàíñïîðòîì. Ïðèøëîñü ïðîñèòü äðóçåé ïîìî÷ü, îíè ïîäñòàâèëè ðóêè.
 ïðåñòèæíîé êëèíèêå òîæå ðàçâåëè ðóêàìè. Ìû ïîïðîñèëè ïîñòàâèòü óðåòðàëüíûé êàòåòåð, ÷òîáû ñïóñòèòü ìî÷ó, íàñ ñïðîñèëè: “À çà÷åì?” Âîò âû ñïåðâà ïîåçæàéòå íà ÓÇÈ íà äðóãóþ íàøó ïëîùàäêó, à òî âäðóã ó ñîáàêè ìî÷åâîé ïóçûðü ïóñòîé (ïîñëå 12 ÷àñîâ, àãà). Îòêàçàëèñü âçÿòü äàæå êðîâü íà àíàëèç, ïîòîìó ÷òî, öèòèðóþ “Åé è òàê áîëüíî, çà÷åì åùå èãëàìè òûêàòü”.  èòîãå, ïîñëå òîãî, êàê ÿ ñîðâàëàñü íà êðèê, âðà÷è ñäåëàëè óêîë âèòàìèíîâ è åùå óêîë îáåçáîëèâàþùåãî. Ìû ñåëè â ìàøèíó ê ìîåé ïîäðóãå, è ÿ ïðîñòî ðàçðûäàëàñü. Ïîòîìó ÷òî êîãäà âàì òàê îòêàçûâàþò â ïîìîùè, êîãäà ó âàñ íà ðóêàõ ñîáèðàåòñÿ óìåðåòü äîðîãîå âàì ñóùåñòâî – ýòî óæàñíî. Òîãäà ÿ ïðîñòî îò áåçûñõîäíîñòè ïîçâîíèëà çíàêîìîìó âåòåðèíàðó, êîòîðûé çàíèìàåòñÿ ëå÷åíèåì ëîøàäåé, è îíà äàëà êîíòàêòû õîðîøåé êëèíèêè â Ìîñêâå. ß ñîìíåâàëàñü, ÷òî ìû äîâåçåì Ôàíüêó, íàñòîëüêî îíà áûëà ïëîõàÿ, íî âàðèàíòîâ áîëüøå íå áûëî. Ìû çàõâàòèëè åùå îäíó ïîäðóãó è ïîåõàëè.
Âñþ äîðîãó ÿ äóìàëà î òîì, ÷òî áóäåò, åñëè âñå çàêîí÷èòñÿ ïëîõî, è ïðèäåòñÿ âîçâðàùàòüñÿ äîìîé áåç ñîáàêè. Ýòî áûëà ñòðàøíàÿ ïîåçäêà.
1. Èòàê, ïåðâîå, ÷òî âàì ïîíàäîáèòñÿ – ýòî õîðîøèé íåâðîïàòîëîã è àïïàðàò ÌÐÒ.  êëèíèêå íàì ïåðâûì äåëîì îêàçàëè íåîòëîæíóþ ìåäèöèíñêóþ ïîìîùü: ïîñòàâèëè êàòåòåð, ÷òîáû ñïóñòèòü ìî÷ó, âçÿëè ÎÀÊ è áèîõèìèþ êðîâè, ïîñòàâèëè êàïåëüíèöó. Îñìîòð íåâðîïàòîëîãà ïîêàçàë ïîëíóþ ïîòåðþ ãëóáîêîé áîëåâîé ÷óâñòâèòåëüíîñòè (ÃÁ×) â çàäíèõ ëàïàõ è î÷åíü ñëàáûå ðåôëåêñû. ×àñòü èç íèõ îòñóòñòâîâàëà âîâñå. Íàì ïîñòàâèëè ïðåäâàðèòåëüíûé äèàãíîç ôèáðîçíîõðÿùåâàÿ ýìáîëèÿ/ãðûæà ìåæïîçâîíî÷íîãî äèñêà.  ïåðâîì ñëó÷àå ñîáàêó íå îïåðèðóþò, âî âòîðîì îïåðàöèÿ âîçìîæíà – åñëè ñ ìîìåíòà ïîòåðè ÃÁ× ïðîøëî íå áîëåå ñóòîê, à â èäåàëå – 12 ÷àñîâ. Íî äàæå òîãäà âàì íèêòî íå äàñò ñòîïðîöåíòíîé ãàðàíòèè. Ó íàñ ïðîãíîç áûë íåáëàãîïðèÿòíûé. ×òîáû ïîäòâåðäèòü äèàãíîç, îòïðàâèëè íà ÌÐÒ – òàì âûÿñíèëîñü, ÷òî â ïîçâîíî÷íèêå ó Ôàíüêè äâå ãðûæè + ïðèñóòñòâîâàë ñèëüíûé îòåê ñïèííîãî ìîçãà, òàêîé, ÷òî êîíòðàñò ïðîøåë íå âåçäå, ãäå äîëæåí áûë.
Ñ ðåçóëüòàòàìè ÌÐÒ ìû îòïðàâèëèñü íà êîíñóëüòàöèþ ê õèðóðãó. Õèðóðã ÷åñòíî íàì ñêàçàë, ÷òî, ïîñêîëüêó òî÷íîå âðåìÿ ïîòåðè ÃÁ× íå èçâåñòíî, ðèñê îò îïåðàöèè ìîæåò ïðåâûñèòü âåñüìà ïðèçðà÷íóþ ïîëüçó. Ïîýòîìó íàì áûëè ïðåäëîæåíû ðåêîìåíäàöèè ïî ðåàáèëèòàöèè, è ìû óåõàëè äîìîé ñ âíóøèòåëüíûì ñïèñêîì ëåêàðñòâ.
2. Äàëüøå âàì ïîíàäîáÿòñÿ äåíüãè. Ìíîãî äåíåã. Íà âèçèò â êëèíèêó + ÌÐÒ ñ êîíòðàñòîì ó íàñ óøëî ïîðÿäêà äâàäöàòè òûñÿ÷ (7 òûñÿ÷ ïðèåì íåâðîïàòîëîãà+àíàëèçû+âñå ìåäèöèíñêèå ìàíèïóëÿöèè; 11300 ÌÐÒ ñ êîíòðàñòîì äâóõ îòäåëîâ ïîçâîíî÷íèêà – çäåñü íàì ïîâåçëî, â òîò äåíü íà ÌÐÒ áûëè ñêèäêè. Åùå âû ìîæåòå ñòîëêíóòüñÿ ñ òåì, ÷òî íà ÌÐÒ áóäóò î÷åðåäè. Íåâðîïàòîëîã îáçâîíèëà íåñêîëüêî êëèíèê, ïðåæäå ÷åì íàøëà íàì ìåñòî, ãäå áûëî îêíî).
Åñëè áû ìû äåëàëè îïåðàöèþ, òî åå ñòîèìîñòü ñ âîññòàíîâèòåëüíûì ïåðèîäîì îáîøëàñü áû â 60-70 òûñÿ÷.
Äàëåå ïðèäåòñÿ çàêóïèòüñÿ ëåêàðñòâàìè, à åùå ïåëåíêàìè ñ ïàìïåðñàìè. Ñïèñîê ëåêàðñòâ çäåñü ïðèâîäèòü íå áóäó, èõ äîëæåí íàçíà÷àòü íåâðîïàòîëîã, íî òóäà ïðåæäå âñåãî âõîäèëè ïðåïàðàòû, ñòèìóëèðóþùèå íåðâíî-ìûøå÷íóþ äåÿòåëüíîñòü, ñèëüíûå ïðîòèâîâîñïàëèòåëüíûå, îáùåóêðåïëÿþùèå, îáåçáîëèâàþùèå + àíòèáèîòèê, ïîòîìó ÷òî íàì íà íåñêîëüêî äíåé ïîñòàâèëè êàòåòåð Ôîëåÿ, à ëþáàÿ êàòåòåðèçàöèÿ – ðèñê çàíåñåíèÿ èíôåêöèè. Ïåðâûå íåñêîëüêî äíåé ìû äîìà ñòàâèëè êàïåëüíèöû, â ëàïó â êëèíèêå ïîñòàâèëè è çàôèêñèðîâàëè êàòåòåð.  îáùåé ñòîèìîñòè äàæå ñåé÷àñ, òðè ìåñÿöà ñïóñòÿ, êàæäûé ïîõîä â àïòåêó îáõîäèòñÿ â 2-3 òûñÿ÷è. Ïðåïàðàòû â áîëüøèíñòâå ñâîåì ÷åëîâå÷åñêèå, ðåöåïòóðíûå (íå âñå ìîæíî íàéòè â íàøåì ìàëåíüêîì ãîðîäêå, ïðèõîäèòñÿ åçäèòü â Ìîñêâó) – è äîðîãèå. Åùå ìû êóðñîì ïðîêîëîëè õîíäðîïðîòåêòîð – 8 òûñÿ÷ íà êóðñ.
Ïåëåíêè ìû èñïîëüçóåì ÷åëîâå÷åñêèå, ðàçìåðîì 60õ90. Òðóäíåå âñåãî ïîäîáðàòü ïàìïåðñû. Ñîáà÷üè ñòîÿò î÷åíü äîðîãî è íå âñåãäà åñòü íóæíûå ðàçìåðû. Ìû ïîêóïàåì ñàìûå áîëüøèå äåòñêèå (îáû÷íûå àøàíîâñêèå, íà ðåáåíêà âåñîì äî 35 êèëî), ëèáî ñàìûå ìàëåíüêèå âçðîñëûå, è ïðîðåçàåì äûðêó ïîä õâîñò. Íà ñîáàêó ïàìïåðñû óäîáíåå íàäåâàòü çàäîì íàïåðåä, òàê ÷òî äûðêó ïðîðåçàåì ñïåðåäè. Íà ïåëåíêè è ïàìïåðñû óæå óøëî ìàëåíüêîå ñîñòîÿíèå, ëþäè, ó êîòîðûõ åñòü ìàëåíüêèå äåòè èëè ëåæà÷èå ðîäñòâåííèêè, ïðåäñòàâëÿþò, î ÷åì ÿ ãîâîðþ.
3. Ïîçàáîòüòåñü î ñâîèõ íåðâàõ. Ñ ìîìåíòà, êîãäà ó Ôàíüêè îòêàçàëè ëàïû, äî ìîìåíòà, êîãäà ÿ ñìîãëà íîðìàëüíî åñòü, ïðîøëî îêîëî òðåõ ñóòîê. Äî ìîìåíòà, êîãäà ÿ ïðèíÿëà ñèòóàöèþ – îêîëî ìåñÿöà, ïîæàëóé. ß ñèäåëà ðÿäîì ñ íåé, ÷èòàëà ïðî óõîä çà ïàðàëèçîâàííûìè ñîáàêàìè, ñìîòðåëà âèäåî – è ðåâåëà, ðåâåëà, ðåâåëà. Âèäåëà ëàïû ñ àòðîôèðîâàâøèìèñÿ ìûøöàìè ó ñîáàê â èíòåðíåòå, ñìîòðåëà íà ñèëüíûå ëàïû Ôàíüêè, êîòîðûå åùå ïàðó äíåé íàçàä áåãàëè, è ìíå ñòàíîâèëîñü ôèçè÷åñêè ïëîõî, êîãäà ÿ äóìàëà, ÷òî îíè ñòàíóò òàêèìè æå. Ïîìîãëè ñëîâà îäíîé çíàêîìîé, ÷òî ëþäè â òàêèõ ñèòóàöèÿõ ñòðàäàþò áîëüøå, ÷åì ñîáàêè, ïîòîìó ÷òî ó íèõ íåò îñîçíàíèÿ ñîáñòâåííîé óùåðáíîñòè. Äà òàêàÿ ñîáàêà è íå ÿâëÿåòñÿ óùåðáíîé, íî îá ýòîì íèæå. Íî ãîòîâüòåñü ê òîìó, ÷òî âàì ïîòðåáóåòñÿ õîëîäíàÿ ãîëîâà è ìíîãî ìîðàëüíûõ ñèë. Ìíå î÷åíü ïîìîãëè äðóçüÿ – è ìîðàëüíî, è ôèíàíñîâî, è âîîáùå – âñÿ ýòà ñèòóàöèÿ ïîêàçàëà, êàê ìíîãî çàìå÷àòåëüíûõ ëþäåé ìåíÿ îêðóæàåò.
4. Îáåñïå÷üòå ñîáàêå êîìôîðò. Ó ñîáàê-ñïèíàëüíèêîâ âåëèê ðèñê îáðàçîâàíèÿ ïðîëåæíåé. Èõ íàäî ðåãóëÿðíî ïåðåâîðà÷èâàòü, äåëàòü ìàññàæ. Åñòü ñïåöèàëüíûå ïðîòèâîïðîëåæíåâûå êîâðèêè, íî ó íàñ òàêîãî íåò, ïîýòîìó Ôàíüêå âûäåëèëè ìåñòî íà æåñòêîì äèâàíå. Ýòî íåïðàâèëüíî, íî îíà ñêàíäàëèëà, ñòîèëî åé îñòàòüñÿ îäíîé â êîìíàòå. Åñëè âû äåëàåòå òàê – ÍÈ Â ÊÎÅÌ ÑËÓ×ÀÅ ÍÅ ÎÑÒÀÂËßÉÒÅ ÑÎÁÀÊÓ Â ÎÄÈÍÎ×ÅÑÒÂÅ. Îíà ìîæåò óïàñòü è òðàâìèðîâàòüñÿ! Ïåðâûå òðè íåäåëè ÿ áåçâûëàçíî ñèäåëà äîìà, ïåðåâîðà÷èâàëà Ôàíüêó ïî ÷àñàì, ïî ÷àñàì êîðìèëà, ïî ÷àñàì ëåêàðñòâà, ïî ÷àñàì ãèãèåíè÷åñêèå ïðîöåäóðû – ñëîâîì, ìèíè-âåðñèÿ äåêðåòà.
5. Âîïðîñû ãèãèåíû. Ïåðåä âàìè íåèçáåæíî âñòàíåò âîïðîñ òóàëåòà. Òóò âîçìîæíû äâà âàðèàíòà – ëèáî ó ñîáàêè ðàññëàáëåíû ñôèíêòåðû, è òîãäà âàì íóæíî áóäåò îáåñïå÷èòü ãèãèåíó, ëèáî ñôèíêòåðû íàõîäÿòñÿ â ñîñòîÿíèè ñïàçìà. Ó Ôàíüêè àíàëüíûé ñôèíêòåð áûë ðàññëàáëåí, à óðåòðàëüíûé íàõîäèëñÿ â ñîñòîÿíèè ñïàçìà. Íà ïåðâîå âðåìÿ íàì ïîñòàâèëè êàòåòåð Ôîëåÿ, íî çà íèì òðåáóåòñÿ î÷åíü òùàòåëüíûé óõîä, íåîáõîäèìî ñëåäèòü, ÷òîáû ñîáàêà åãî íå äåðíóëà, èíà÷å âîçìîæíû òðàâìû óðåòðû. Ïîñòàíîâêà êàòåòåðà äîëæíà ñîïðîâîæäàòüñÿ îáÿçàòåëüíûì ïðèåìîì àíòèáèîòèêîâ, èíà÷å åñòü ðèñê èíôåêöèè (íî äàæå àíòèáèîòèêè íå âñåãäà åå ïðåäîòâðàùàþò.  ëþáîì ñëó÷àå – íå äàâàéòå ñîáàêå íè÷åãî áåç íàçíà÷åíèÿ âðà÷à). Áûë ñòðàøíûé ìîìåíò, êîãäà ïðèøëî âðåìÿ âûòàùèòü êàòåòåð, à ïîïèñàòü ñîáàêà òàê è íå ìîãëà.  èíòåðíåòå åñòü ìíîãî ðîëèêîâ ñ ìàññàæîì ìî÷åâîãî ïóçûðÿ, íî îíè ìàëî ÷åì ïîìîãàþò, êîãäà ó ñîáàêè ñïàçì óðåòðàëüíîãî ñôèíêòåðà, à âû ïîíÿòèÿ íå èìååòå, êàê íàùóïàòü ìî÷åâîé ïóçûðü. Çäåñü âàì ïîìîæåò òîëüêî âåòåðèíàð – è ñþðïðèç-ñþðïðèç, êîãäà ìû îáðàòèëèñü ñ ýòîé ïðîáëåìîé ê ìåñòíûì âåòåðèíàðàì, âûÿñíèëîñü, ÷òî ìíîãèå íå çíàþò, ÷òî äåëàòü â òàêîé ñèòóàöèè.  êàêèõ-òî êëèíèêàõ íå áûëî êàòåòåðà äëÿ ñîáàê, òîëüêî êîøà÷üè, ãäå-òî ðåêîìåíäîâàëè óêîëîòü ìî÷åãîííîå – ýòîãî äåëàòü â òàêîé ñèòóàöèè êàòåãîðè÷åñêè íåëüçÿ!  èòîãå íàøåëñÿ âðà÷, êîòîðûé íàì ïîìîã è ïîêàçàë, êàê ïðàâèëüíî äåëàòü ìàññàæ ìî÷åâîãî ïóçûðÿ. Îñîáåííî âàæíî ñëåäèòü, ÷òîáû ïîñëå ìàññàæà â ìî÷åâîì ïóçûðå íå îñòàâàëîñü îñòàòêîâ ìî÷è – ýòî ÷ðåâàòî çàñòîÿìè, à ñëåäîâàòåëüíî – ðàçëè÷íûìè èíôåêöèÿìè. Ïîíÿòü ýòî ñëîæíî. Ïîíà÷àëó ìû ïîñòîÿííî ñòàëêèâàëèñü ñ òåì, ÷òî âðîäå áû â ìî÷åâîì ïóçûðå íè÷åãî íå îñòàëîñü, à ñïóñòÿ ïàðó ìèíóò ñîáàêà îñòàâëÿëà íà ïîëó âíóøèòåëüíóþ ëóæó. Ïåðâîå âðåìÿ ïðèõîäèëîñü îòñëåæèâàòü îáúåì ïîòðåáëÿåìîé è âûäåëÿåìîé æèäêîñòè – ýòî ïîçâîëÿëî õîòü íåìíîãî îðèåíòèðîâàòüñÿ. Ðàçðàáîòàéòå ãðàôèê, ïî êîòîðîìó âû áóäåòå ñöåæèâàòü ìî÷ó, è ñòàðàéòåñü åãî ïðèäåðæèâàòüñÿ – ýòî òîæå ïîìîãàåò.
È äà, ãîòîâüòåñü ÷àñòî ìûòü ïîëû.  àâãóñòå íàì ïðèõîäèëîñü ìûòü ïîëû èíîé ðàç ïî ïÿòü-øåñòü ðàç â ñóòêè. Ïàìïåðñû, êîíå÷íî, íåìíîãî ïîìîãàëè, íî îñòàâëÿòü ñîáàêó â íèõ ïîñòîÿííî òîæå âðåäíî. Ïîìèìî àâàðèé ìûòüå ïîëîâ ÿâëÿåòñÿ âûíóæäåííîé ìåðîé, ÷òîáû ñîáëþäàòü òó æå ïðåñëîâóòóþ ãèãèåíó.
Îòäåëüíîé ñëîæíîñòüþ îêàçàëñÿ ïñèõîëîãè÷åñêèé áëîê, ìåøàâøèé ñîáàêå ñõîäèòü â òóàëåò äîìà. Ìû íèêîãäà íå íàêàçûâàëè åå çà àâàðèè, íî îíà èçíà÷àëüíî áûëà î÷åíü ÷èñòîïëîòíûì è ùåïåòèëüíûì ùåíêîì è áûñòðî ïðèâûêëà ê óëèöå. Ïîýòîìó íåîáõîäèìîñòü õîäèòü â òóàëåò äîìà âûçûâàëà ó íåå ïàíèêó è ñóåòó, íåñìîòðÿ íà íàøè ïîïûòêè åå óñïîêîèòü.  ñâÿçè ñ ÷åì ïåðåä íàìè âñòàëà ïðîáëåìà âûãóëà.
6. Êîëÿñêè.
Ïî ïîâîäó êîëÿñêè îäíîçíà÷íîãî ìíåíèÿ íå ñóùåñòâóåò. Íåêîòîðûå ðåàáèëèòîëîãè êàòåãîðè÷åñêè ïðîòèâ êîëÿñîê, ñ÷èòàÿ, ÷òî îíè ðàññëàáëÿþò ñîáàêó è ëèøàþò åå ìîòèâàöèè ïåðåäâèãàòüñÿ ñàìîñòîÿòåëüíî. Îïðåäåëåííîå çåðíî èñòèíû â ýòîì åñòü, ïîýòîìó êîëÿñêó ìû èñïîëüçîâàëè êðàéíå îãðàíè÷åííî ïî âðåìåíè. Ñäåëàëè êîëÿñêó ñàìîñòîÿòåëüíî, íî â èíòåðíåòå åñòü íåñêîëüêî ôèðì, êîòîðûå èçãîòàâëèâàþò èõ íà çàêàç. Åñëè ñîáàêå â êîëÿñêå óäîáíî, òî îíà îñâàèâàåòñÿ è íà÷èíàåò äâèãàòüñÿ â íåé ïðàêòè÷åñêè ìîìåíòàëüíî. Ãîòîâüòåñü ê ñèíÿêàì íà íîãàõ))Íàøå ìàëåíüêîå ÷óäîâèùå ëþáèò ðàçîãíàòüñÿ è ïðîåõàòüñÿ ïî íîãàì, à åùå ïðèõîäèòñÿ ñëåäèòü, ÷òîáû îíà íå ïîöàðàïàëà íåíàðîêîì ìàøèíû. Ãîðîäîê ìàëåíüêèé, ïîýòîìó íà êàæäîé ïðîãóëêå ìû îêàçûâàåìñÿ â öåíòðå âíèìàíèÿ – ñîáàêà íà êîëÿñêå íåèçìåííî ïðèêîâûâàåò âçãëÿäû.
Åñëè ñîáàêà ìîæåò øåâåëèòü çàäíèìè ëàïàìè, òî öåëåñîîáðàçíî èñïîëüçîâàòü ñïåöèàëüíûå õîäóíêè-ïåðåíîñêó ïîä çàäíèå íîãè. Ìû ïëàíèðóåì çàêàçàòü òàêèå â ñêîðîì âðåìåíè.
7. Ðåàáèëèòàöèÿ.
Âàì ïðèäåòñÿ íàéòè õîðîøåãî òåðàïåâòà-ðåàáèëèòîëîãà. Â Ìîñêâå è Ïèòåðå åñòü íåñêîëüêî ðåàáèëèòàöèîííûõ öåíòðîâ ñ êâàëèôèöèðîâàííûìè ñïåöèàëèñòàìè è íåîáõîäèìûì îáîðóäîâàíèåì, íî åñëè âû íàõîäèòåñü íà ïåðèôåðèè, êàê ìû, òî åñòü ñïåöèàëèñòû, êîòîðûå âûåçæàþò íà äîì. Âûçîâ ðåàáèëèòîëîãà îáõîäèòñÿ íàì â 6500. Âðà÷ îöåíèâàåò äèíàìèêó, ïîêàçûâàåò óïðàæíåíèÿ, äåëàåò ìàññàæ. Õîðîøî ïîìîãàåò èãëîóêàëûâàíèå, áàññåéí.
Ñàìîñòîÿòåëüíî ìû ñ ïåðâûõ æå äíåé íà÷àëè ìàññèðîâàòü çàäíèå ëàïû, ñãèáàòü è ðàçãèáàòü èõ â êàæäîì ñóñòàâå, ÷òîáû ðàçðàáàòûâàòü ñóõîæèëèÿ. Âû íå ïîâåðèòå, êàê áûñòðî àòðîôèðóþòñÿ ìûøöû è îáðàçóþòñÿ êîíòðàêòóðû, è êàê òÿæåëî ïîòîì âñå ýòî âîññòàíàâëèâàòü!
Òùàòåëüíî ðàñòèðàëè ëàïû, ðàçìèíàëè ìûøöû, ïî ñîâåòó ðåàáèëèòîëîãà ïîùèïûâàëè ïîäóøå÷êè, ðàñòèðàëè è ëåãîíüêî òÿíóëè çà ïåðåïîíêè ìåæäó ïàëüöàìè. Ó ñîáàê òàì ìíîãî íåðâíûõ îêîí÷àíèé, è ýòî äîñòàòî÷íî ñèëüíûé ðàçäðàæèòåëü. ×óâñòâî ðàäîñòè è ïîáåäû, êîòîðîå ïîÿâèëîñü, êîãäà îíà ñòàëà îòòÿãèâàòü ëàïû, íå ïåðåäàòü ñëîâàìè. Ðàçóìååòñÿ, ýòî ðåôëåêòîðíîå äâèæåíèå, íî îíî ïîÿâèëîñü, ïîÿâèëîñü!..
Îáÿçàòåëüíî íóæíî ìàññèðîâàòü ïåðåäíèå ëàïû òîæå. Ïðåäñòàâüòå, ÷òî âàì ïðèõîäèòñÿ ïåðåäâèãàòüñÿ, èñêëþ÷èòåëüíî ïîäòÿãèâàÿ ñåáÿ ðóêàìè. Êàê áûñòðî çàáüþòñÿ ìûøöû âàøèõ ïëå÷, ñïèíû è ãðóäè? Ó ñîáàê àíàëîãè÷íàÿ ñèòóàöèÿ. Íóæíî îáÿçàòåëüíî äåëàòü ðàññëàáëÿþùèé ìàññàæ.
Ìîæíî êóïèòü àïïàðàòû äëÿ ìàãíèòíîé òåðàïèè, èëè ëþáîé äðóãîé ôèçèîòåðàïèè, êîòîðûå ïîñîâåòóåò âàì âàø âðà÷. Ñòîÿò îíè íå ñëèøêîì äîðîãî, ïðîäàþòñÿ â ìàãàçèíàõ ìåäòåõíèêè, ëèáî ìîæíî çàêàçàòü ïî èíòåðíåòó.
Ïî ïîâîäó ðåàáèëèòàöèè íèêòî íèêàêèõ ïðîãíîçîâ íå äàåò. Íàì ñðàçó ñêàçàëè: øàíñîâ íà âîññòàíîâëåíèå î÷åíü ìàëî. Âñå çàâèñèò îò äèàãíîçà, îò ëå÷åíèÿ, âî ìíîãîì – îò ñàìîé ñîáàêè. Íî ôèçèîòåðàïèÿ ïîìîæåò ñãëàäèòü áîëåçíåííûå ñèìïòîìû è óêðåïèòü ìûøöû ïðè ëþáîì ðàñêëàäå.
Ìåñÿö ÿ åæåâå÷åðíå ðàñòèðàëà, ãëàäèëà, ùèïàëà ëàïû. Ñïåðâà íå áûëî íèêàêîé ðåàêöèè, ïîòîì Ôàíå÷êà îò ðàçà ê ðàçó íà÷àëà òÿíóòü ëàïó íà ñåáÿ, åëå-åëå, åäâà çàìåòíî.  ñåíòÿáðå îíà óæå óâåðåííî îòòàëêèâàëà ìîþ ðóêó. Ìû íà÷àëè ñòàâèòü åå íà ëàïû. Ñïåðâà áóêâàëüíî íà ïàðó ìèíóò, ïîääåðæèâàëè ïîä æèâîò, ïîòîìó ÷òî îíà ïî÷òè ñðàçó ïàäàëà. Ê ýòîìó ìîìåíòó ìûøöû ëàï óæå äîñòàòî÷íî ñèëüíî îñëàáëè.
Âñêîðå îíà óæå ñòîÿëà ñàìîñòîÿòåëüíî. Êîãäà îíà óâåðåííî ìîãëà ñòîÿòü áåç ìîåé ïîääåðæêè ïîä æèâîò, ÿ íà÷àëà ïåðåäâèãàòü åå ëàïû, èìèòèðóÿ õîäüáó. Áóêâàëüíî ïàðó øàãîâ, íå áîëüøå.
À ïîòîì îíà øàãíóëà ïðàâîé ëàïîé ñàìîñòîÿòåëüíî. ß òîãäà äàæå çàìåðëà íà ñåêóíäó, äóìàëà – ïîêàçàëîñü. Íî íåò, íà ñëåäóþùèé äåíü ýòîò øàã ïîâòîðèëñÿ. Ïîíà÷àëó øàãàëà òîëüêî ïðàâàÿ ëàïà, à ëåâóþ äâèãàëà ÿ. Ê ñåðåäèíå ñåíòÿáðÿ øàãàëè îáå ëàïû, ÿ ëèøü ïîääåðæèâàëà åå ïîä æèâîò.
Ê ñåðåäèíå îêòÿáðÿ Ôàíüêà ìîãëà øàãàòü ïðàêòè÷åñêè áåç ïîääåðæêè (ÿ òîëüêî ñëåãêà ôèêñèðîâàëà åå ñ áîêîâ, ÷òîáû îíà íå òåðÿëà ðàâíîâåñèå). Ìîãëà. Íî íå õîòåëà. Ïåðåäâèãàòüñÿ, ñèäÿ íà æîïå, åé ê ýòîìó ìîìåíòó ñòàëî óäîáíåå, ïîýòîìó âñòàâàëà è øëà îíà òîëüêî â òåõ ìåñòàõ, ãäå íà çàäíèöå áûëî íå ïðîåõàòü. Ñëîâîì, ìîòèâàöèÿ îòñóòñòâîâàëà ñîâñåì. Ïðèøëîñü èäòè íà óõèùðåíèÿ, ÷òîáû çàñòàâèòü åå õîäèòü – âå÷åðàìè ìû õîäèëè èç êîìíàòû â êîìíàòó çà âêóñíÿøêó. Ñïåðâà ÿ ïðèäåðæèâàëà åå, ïîòîì ïîòèõîíüêó îòâîäèëà ðóêè. Íå ïîòîìó, ÷òî áîÿëàñü, ÷òî Ôàíüêà óïàäåò, à ïîòîìó ÷òî ñòîèëî ýòîé õèòðîé æîïå îáåðíóòüñÿ è óâèäåòü, ÷òî ÿ åå íå äåðæó, îíà òóò æå – ñîâåðøåííî âíåçàïíî – òåðÿëà ðàâíîâåñèå è ïàäàëà íà çàäíèöó.
Íà ýòîì ýòàïå ìû ñíÿëè ïîääåðæêó ïîä ëàïû ñ êîëÿñêè è ñòàëè èñïîëüçîâàòü åå êàê õîäóíêè. Ñåé÷àñ Ôàíüêà âñþ ïðîãóëêó èäåò íà ñâîèõ ëàïàõ â êîëÿñêå, íî ïî êâàðòèðå ïî-ïðåæíåìó ìíîãî ïåðåäâèãàåòñÿ íà çàäíèöå. Õîòÿ è âñòàâàòü íà÷àëà ÷àùå.
×óòü ðàíüøå, ÷åì ëàïû, îæèë õâîñò. Îíà ïàðó ðàç âèëüíóëà èì, êîãäà âñòðå÷àëà ìàìó ñ ðàáîòû – è âû äàæå íå ïðåäñòàâëÿåòå, ñêîëüêî ðàäîñòè ýòî ïðèíåñëî. Íèêîãäà íå äóìàëà, ÷òî áóäó òàê ðàäîâàòüñÿ òîìó, ÷òî ñîáàêà âèëÿåò ìíå õâîñòîì, êîãäà ÿ ïðèõîæó äîìîé.
À åùå îíà ñòàëà âèçæàòü, êîãäà åé äåëàþò óêîëû – è ýòî òîæå ðàäîñòíûé ïðèçíàê, ïîòîìó ÷òî ñ àâãóñòà ëàïû íå ÷óâñòâîâàëè ñîâñåì íè÷åãî. Õîòÿ íà ïîäóøå÷êàõ ÷óâñòâèòåëüíîñòè ïî-ïðåæíåìó íåò, è ÿ íå óâåðåíà, ÷òî îíà âîññòàíîâèòñÿ.
Ìû ïðîäîëæàåì ðàáîòó – çäåñü î÷åíü-î÷åíü âàæíà ñèñòåìàòè÷íîñòü. Äàæå åñëè êàæåòñÿ, ÷òî ðàáîòà íå ïðèíîñèò íèêàêîãî ðåçóëüòàòà – ïðîäîëæàéòå.
8. Ñîïóòñòâóþùèå çàáîëåâàíèÿ.
Ê ñîæàëåíèþ, ñîáàêè-ñïèíàëüíèêè ïîäâåðæåíû ìíîãèì ñîïóòñòâóþùèì çàáîëåâàíèÿì. Íåêîòîðûå ëåêàðñòâà, êîòîðûå ïðîïèñûâàþò â êà÷åñòâå òåðàïèè, òîêñè÷íû äëÿ ïå÷åíè è æåëóäêà. ×àñòî ñòðàäàåò ìî÷åâîé ïóçûðü. Ó íàñ, â ÷àñòíîñòè, âîçíèêëà áàêòåðèàëüíàÿ èíôåêöèÿ ìî÷åâûâîäÿùèõ ïóòåé – òî ëè èç-çà êàòåòåðà, òî ëè èç-çà çàñòîÿ ìî÷è, òî ëè èç-çà âñåãî ñðàçó. Ñïðàâèòüñÿ ñ íåé òÿæåëî, ëå÷èìñÿ äî ñèõ ïîð, íåñìîòðÿ íà òî, ÷òî ñäåëàëè âåñü ñïåêòð íåîáõîäèìûõ àíàëèçîâ, âêëþ÷àÿ áàêïîñåâ íà âîçáóäèòåëÿ è ÷óâñòâèòåëüíîñòü ê àíòèáèîòèêàì. Ïîýòîìó çà ìàëåéøèìè èçìåíåíèÿìè â ñîñòîÿíèè ñîáàêè-ñïèíàëüíèêà íàäî ñëåäèòü î÷åíü òùàòåëüíî. Åñëè èçìåíèëñÿ çàïàõ ìî÷è, åå êîëè÷åñòâî, ñîáàêà âÿëàÿ – ñëîâîì, ëþáîé ñèìïòîì, êîòîðîãî íå áûëî ðàíüøå – õâàòàéòå ñîáàêó è òàùèòå åå ê âðà÷ó.
9. Äîñòóïíàÿ ñðåäà.
Ãëàâíûì âðàãîì Ôàíüêè îêàçàëèñü ñêîëüçêèå ïîëû è âûñòóïàþùèå ïîðîãè, îá êîòîðûå îíà ñèëüíî ñáèâàëà ëàïû. Ïîðîãè îáèëè òêàíüþ, íà ïîë íàñòåëèëè ïåíêè è êîâðèêè, ÷òîáû áûëî áîëüøå ñöåïëåíèÿ. Ñëîâîì, íàäî ïîñòàðàòüñÿ ñäåëàòü âñå, ÷òîáû ñâåñòè òðàâìàòèçì ê ìèíèìóìó.
Åùå òåïåðü åå ïðèõîäèòñÿ ÷åñàòü. Çà ýòè òðè ìåñÿöà ÿ íàó÷èëàñü óãàäûâàòü, ÷òî è ãäå ó ñîáàêè ÷åøåòñÿ, ïî åå âçãëÿäó. Ïåðâîå âðåìÿ îíà íåäîóìåííî îãëÿäûâàëàñü íà ëàïû – íèêàê íå ìîãëà ïîíÿòü, ïî÷åìó îíè åå íå ñëóøàþòñÿ. Ñåé÷àñ îíà óæå ïûòàåòñÿ ïî÷åñàòüñÿ ñàìîñòîÿòåëüíî, íî ïîêà ïîëó÷àåòñÿ ïëîõîâàòî – ïðèõîäèòñÿ ïîìîãàòü.
10. È ïîäâåäåì èòîã.
Æèòü ñ ñîáàêîé-ñïèíàëüíèêîì íå íàìíîãî ñëîæíåå, ÷åì ñî çäîðîâîé. Íî íóæíî íàëàäèòü ñèñòåìó, à ñàìîå ãëàâíîå – îñòàâàòüñÿ ñ õîëîäíîé ãîëîâîé, âåðèòü â ëó÷øåå è íå ïðåêðàùàòü ðàáîòó. È òîãäà ñîáàêà ñìîæåò âåñòè ïîëíîöåííóþ ñ÷àñòëèâóþ æèçíü.
Íî âñå æå, åñëè ó âàñ äëèííàÿ ïðèçåìèñòàÿ ñîáàêà, è âû çàìå÷àåòå, ÷òî èíîãäà åé òÿæåëî âñòàòü èëè ïðèñóòñòâóåò êàêàÿ-òî ñêîâàííîñòü â çàäíèõ ëàïàõ – íå òåðÿéòå âðåìåíè, ïîêàæèòå åå âðà÷ó. Âîçìîæíî, åñëè âûÿâèòü ïðîáëåìó âîâðåìÿ, ïîëó÷èòñÿ íå äîïóñòèòü åå ðàçâèòèÿ äî êðèòè÷åñêîé ñèòóàöèè. È åùå, ñàìûé ãëàâíûé âðàã ñîáàêè â ïîäîáíûõ ñëó÷àÿõ – ëèøíèé âåñ.  ïîñëåäíåå âðåìÿ ÿ ñòàëà ñîâñåì äðóãèìè ãëàçàìè ñìîòðåòü íà çàáàâíûõ òîëñòåíüêèõ òàêñ è êîðæèêîâ. Íå íàäî òàê.
Ôàíüêå òîæå ïðèõîäèòñÿ õóäåòü. Ìû âîîáùå ïðîäîëæàåì ëå÷åíèå, è ÿ ïîêà íå çíàþ, ÷åì âñå ýòî çàêîí÷èòñÿ. Î÷åíü áîþñü ðåöèäèâà è ÷àñòî äóìàþ, ÷òî íèêîãäà áîëüøå íå çàâåäó äëèííóþ ñîáàêó) Íå ãîâîðþ, ÷òî âñå ëåãêî è ïðîñòî – íåò, òÿæåëî è ýìîöèîíàëüíî, è ôèçè÷åñêè, è î÷åíü çàòðàòíî ïî âðåìåíè. Íî îíî òîãî ñòîèò, íà ìîé âçãëÿä – ÿ óáåæäàþñü â ýòîì êàæäûé ðàç, êîãäà Ôàíüêà âñòðå÷àåò ìåíÿ äîìà.
Ïîñò ïîëó÷èëñÿ ýìîöèîíàëüíûì, íî íàäåþñü, ÷òî è èíôîðìàòèâíûì òîæå è ÷òî îí ïîìîæåò õîòü êîìó-íèáóäü.
Íå áîëåéòå!
Источник
