Клинические случаи с грыжами дисков

Над статьей доктора
Кричевцов В. Л.
работали
литературный редактор
Елена Бережная,
научный редактор
Сергей Федосов
Дата публикации 6 февраля 2018Обновлено 20 июня 2019
Определение болезни. Причины заболевания
Грыжа диска позвоночника — это одно из самых серьёзных проявлений остеохондроза.
Как известно, человеческий позвоночник состоит из позвонков, разделенных специальными дисками. При остеохондрозе вначале происходит дегенерация пульпозного ядра, оно обезвоживается, разволокняется, тургор его постепенно уменьшается и исчезает.[1] Под влиянием главным образом резких физических нагрузок может произойти растяжение или разрыв фиброзного кольца диска с выпячиванием студенистого диска в стороны и образованием грыжи. В большинстве случаев выпяченный диск или остеофиты травмируют не только корешок, но и близлежащие ткани, которые тоже служат источником боли.[5]
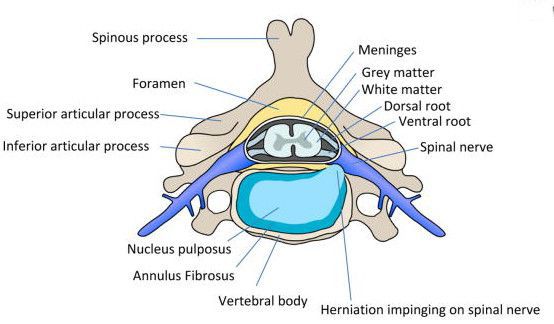
Межпозвоночный диск содержит три категории коллагенов, относительное количество которых изменяется с возрастом. Коллагеновая сеть диска состоит преимущественно из фибриллярного коллагена I и II типа, который составляет приблизительно 80% от общего коллагена диска. Поврежденный фибриллярный коллаген ослабляет механическую прочность ткани диска и приводит к образованию неферментативных поперечных связей между основными аминокислотами коллагена и восстановительными сахарами. С возрастом образование коллагеновых волокон нарушается, и молекулярные изменения могут привести к снижению структурной целостности и биомеханической функции диска.[3]
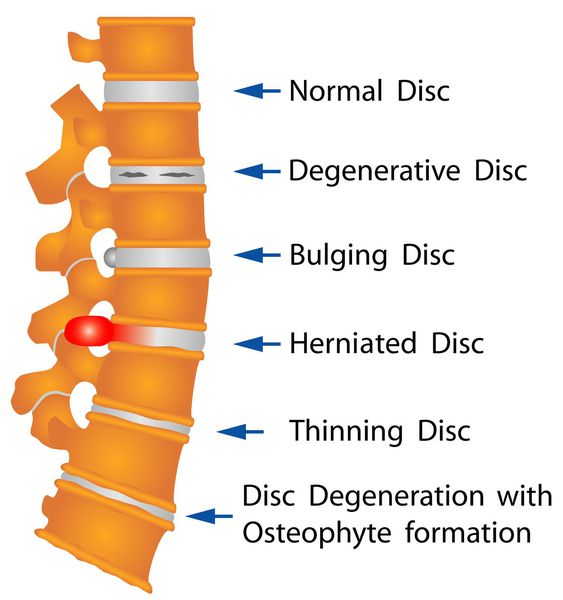
Грыжи диска встречаются в разном возрасте — от 20 до 50 лет и старше. Впервые были установлены в 20-х годах прошлого столетия перимиелографическим путем и на операциях.[2]
Грыжа диска поясничного отдела является одним из наиболее распространенных клинических диагнозов, наблюдаемых в спинальной практике. Известные факторы риска для грыжи диска включают в себя ручной труд, длительное вождение автомобиля и работу с наклонами или вращениями. От 70 до 85% людей хотя бы раз в жизни сталкивались с болью в пояснице. Это существенно ограничивает работоспособность у лиц моложе 45 лет и имеет серьезные социально-экономические последствия. Этиология этого болевого синдрома до конца неясна, но в 40% случаев он связан с дегенерацией межпозвонкового диска.[4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы межпозвоночной грыжи
Чаще всего заболевание возникает в поясничном отделе позвоночника, гораздо реже — в шейном и грудном.
Первым и самым главным симптомом, который свидетельствует о такой патологии, становится сильная боль.
Широко признанным источником боли в спине является дегенерация межпозвоночного диска, мягких тканей между позвонками, которые поглощают и распределяют нагрузки и придают гибкость позвоночнику. По мере того, как происходит дегенерация, наблюдается повышение уровня воспалительных цитокинов, деградация коллагена, изменения фенотипа клеток диска. Потеря молекул гидрофильной матрицы приводит к структурным изменениям и спинальной нестабильности и является основной причиной грыжи, ишиаса и, возможно, стеноза.[6]
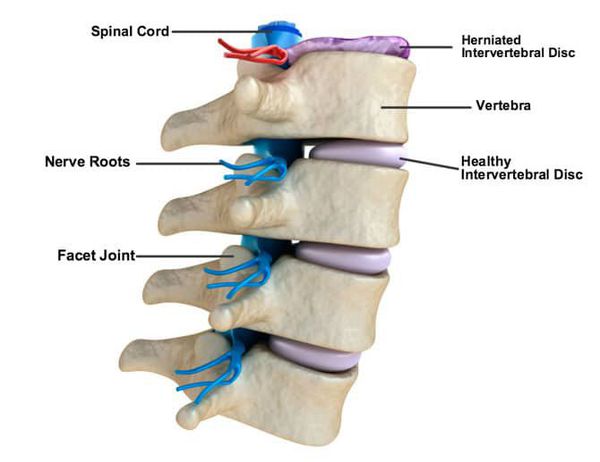
Характер болей различный: от тупых, ноющих до острых, режущих, рвущих, иногда стреляющих болей, принимающих непереносимый характер и лишающих больного всяких движений. Боли носят постоянный характер, усиливаются при определенных движениях больного, ходьбе, кашле, чихании, дефекации. Могут сменяться парестезиями тактильного, реже — температурного характера.
Боль можно спровоцировать натяжением (симптом Ласега). Вследствие болей создается вынужденное положение больного в постели, в сидячем положении, нарушается походка. Нередко наблюдается рефлекторное искривление позвоночника в виде сколиоза, выпуклостью обращенное в больную сторону. Нередко можно обнаружить болезненность мышц поясницы, ягодицы и голени, а также гиперестезию кожи (резкая болезненность на щипок или укол). Слабость в дистальном отделе ноги, легкая атрофия, гипотония, дряблость мышц. Имеется изменение рефлексов, чаще ахилловых, реже — коленных.[2]
Патогенез межпозвоночной грыжи
Межпозвонковые диски представляют собой хрящевые суставы, функция которых состоит в основном в обеспечении поддержки и гибкости позвоночника. Между позвонками располагаются диски, которые состоят из фиброзной ткани. Диски связаны с соседними позвонками верхними и нижними хрящевыми торцевыми пластинами (CEP). Фиброзная ткань диска предназначена для поддержания периферического напряжения при изгибе или скручивании.
Нормальный межпозвоночный диск представляет собой слабо иннервированный орган, снабженный только сенсорными (преимущественно ноцицептивными) и постганглионарными симпатическими (вазомоторными эфферентами) нервными волокнами. Интересно, что при дегенерации межпозвоночный диск становится плотно иннервируемым даже там, где в нормальных условиях нет иннервации. Механизмы, ответственные за рост нервов и гипериннервацию патологических межпозвоночных дисков, до сих пор неизвестны. Среди молекул, которые предположительно участвуют в этом процессе, называются некоторые члены семейства нейротрофинов, которые, как известно, обладают как нейротрофическими, так и нейротропными свойствами и регулируют плотность и распределение нервных волокон в периферических тканях. Нейротропины и их рецепторы имеются в здоровых межпозвоночных дисках, но в патологических наблюдаются гораздо более высокие уровни, что свидетельствует о корреляции между уровнями экспрессии нейротропинов и плотностью иннервации в межпозвоночном диске. Кроме того, нейротропины также играют роль в воспалительных реакциях и передаче боли, увеличивая экспрессию связанных с болью пептидов и модулируя синапсы ноцицептивных нейронов в спинном мозге.[7]
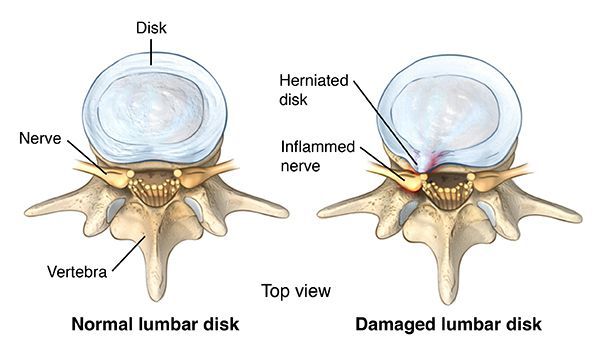
Аномальная механическая нагрузка представляет собой еще один важный потенциальный стресс, который может способствовать повреждению ткани диска. Когортные исследования указывают на связь между длительной физической нагрузкой и потерей подвижности позвоночника и высотой диска и другими возрастными факторами.
Низкое обеспечение питательными веществами и низкий уровень pH также являются факторами, снижающими устойчивость диска к дополнительным питательным и экологическим нагрузкам. Гибель клеток диска начинается, если концентрация глюкозы падает ниже критических порогов (<0,5 мМ). Кислотные состояния (рН <6,7) также могут снижать жизнеспособность клеток. Показано, что низкие уровни O2 и pH уменьшают синтез коллагена.
Важно отметить, что старение диска является системным процессом, который не возникает в изоляции и, вероятно, зависит от процессов старения соседних спинальных структур.[3]
Классификация и стадии развития межпозвоночной грыжи
В литературе наиболее принята классификация стадий по L. Armstrong (1952).
- I стадия. Начальные дистрофические изменения в студенистом ядре и задней части фиброзного кольца, которое набухает, выпячивается по направлению к позвоночному каналу, раздражая рецепторы задней продольной связки и твердой мозговой оболочки. Появляются боли в спине.
- II стадия. Смещенное пульпозное ядро располагается в выпятившейся части фиброзного кольца, через дефект которого она выпадает, — грыжа диска. В этой стадии Э. И. Раудам (1965), Р. И. Паймре (1966, 1973) различали подстадию А с подсвязочным расположением грыжи через прорванную заднюю продольную связку, а в редких случаях — и подстадию В, когда диск перфорирует твердую мозговую оболочку, попадая в надпаутинное пространство. Для второй стадии клинически характерно появление корешковых симптомов и, нередко, грубых антальгических компонентов вертебрального синдрома.
- III стадия. Дегенерация пролабированного диска, возможная как подсвязочно, так и в эпидуральном пространстве за пределами перфорированной задней продольной связки. Начинается рассасывание или обызвествление частей диска, его фиброз. В области разрыва задней продольной связки могут образоваться костные разрастания — остеофиты. Выпадение секвестров часто вызывает рубцово-спаечный асептический эпидурит. Непосредственное давление на корешок уменьшается, и течение болезни приобретает хронический характер. Будучи «идеальным показанием» для оперативного вмешательства, секвестр лучше всего выявляется компьютерной или МР-томографией.[8]
Межпозвоночные грыжи делятся по размеру:
- пролапс;
- выступ;
- экструзия
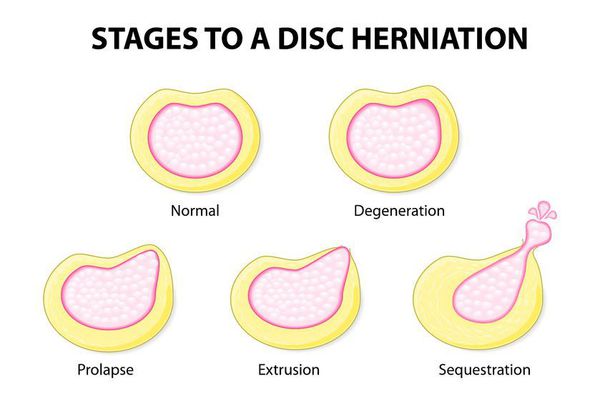
И по местоположению:
- боковые;
- переднебоковые;
- заднебоковые;
- медиальные;
- комбинированные.
Осложнения межпозвоночной грыжи
У больных с грыжей диска позвоночника могут встречаться осложнения:
1.Ирритативно-рефлекторные синдромы.
- болевые
- мышечно-тонические
- компрессионно-сосудистые
2. Синдром позвоночной артерии.
3. Компрессионная миелопатия.[8]
Диагностика межпозвоночной грыжи
Межпозвоночная грыжа диагностируется на основании жалоб пациента, результатов анализов и дополнительных обследований.
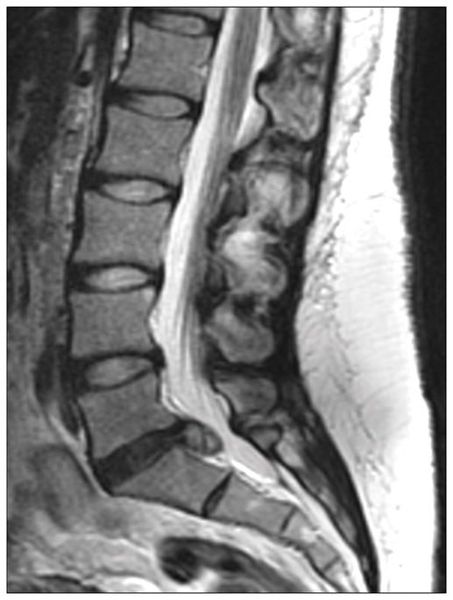
С появлением КТ и МРТ диагностика грыжи диска значительно упростилась, так как данный вид обследований видит как костную ткань, так и мягкие ткани. Врач рентгенолог по снимкам описывает конфликт тканей (кости, диск, нервы, связки, мышцы и др.), который обязателен при выпячивании грыжи. В настоящее время рентгенография используется только при травме.
Лечение межпозвоночной грыжи
Лечение больному назначают исходя из причинной и симптоматической терапии. Симптоматическая терапия направлена на ослабление и снятие боли. Для этого применяют средства, в задачу которых входит изменение нарушенных функций нервов, и средства, направленные на ликвидацию воспалительных очагов.[2]
Оперативное вмешательство при дискогенных радикулитах следует производить после того, как испробовано консервативное лечение. Показанием к операции служит длительное течение болезни, частые рецидивы, отсутствие эффекта от консервативного лечения, появление каудальных и спинальных симптомов хотя бы в легкой степени.[2]
В остром периоде — покой, больного укладывают на твердый матрац или деревянный щит.[9] Назначают обезболивающие препараты.
При поражении межпозвоночных дисков со сдавлением корешков показано вытяжение. В современных клиниках вытяжение проводят на специальных тракционных столах с подключенным электрическим приводом.
При сильных болях назначают:[9]
- промедол;
- глюкокортикоиды (дипроспан, дексаметазон);
- НСПС (Диклофенак, Вольтарен, Ксефокам и др.);
- хондропротекторы (Гиалуроновая кислота, Хондроитина сульфат, Глюкозамина сульфат);
- витамины группы В (В1, В6, В12);
- витамин С;
- сосудистые препараты (Актовегин, Трентал, Лизина аэсцинат и др.);
- миорелаксанты (Мидокалм, Сирдалуд, Баклосан и др.);
- антидепрессанты (Амитриптилин и др.).
Есть предположение, что основным медиатором воспаления при грыже межпозвонкового диска является «фактор некроза опухоли».[10]
Стандартные процедуры:
- УВЧ;
- электросветовые ванны;
- электрофорез с новокаином;
- облучение ультрафиолетовыми лучами;
- ультразвук;
- диадинамические токи;
- соляные и хвойные ванны;
- родоновые ванны;
- грязелечение;
- массаж.
При рецидивах и упорных болях — рентгенотерапия. При упорном радикулите — оперативное лечение (удаление ущемленного межпозвоночного диска).[9] Было показано, что дискэктомия является эффективным методом лечения острой дисковой грыжи в отношении неврологических симптомов, но не устраняет последствий измененных биомеханических свойств сегмента. В этой ситуации хирург сталкивается с дилеммой, как следует проводить обширную дискэктомию: если резецировать только экструдирующий материал, есть риск рецидивной грыжи диска; однако если вся или большая часть ткани диска подвергается резекции, также существует значительная вероятность того, что потеря биомеханической функции приведет к нестабильности или коллапсу сегмента. Из-за медленно прогрессирующей дегенерации диска, которая связана со старением клеток, повышенной катаболической активностью и уменьшением синтеза матриц, клеточная терапия является привлекательным подходом к регенерации межпозвонкового диска.[10]
Прогноз. Профилактика
Межпозвоночная грыжа — это заболевание, при котором больной на длительное время может потерять работоспособность, а нередко — становится инвалидом.
Очень эффективными методами борьбы с грыжами являются:
- физическое укрепление организма;
- предупреждение переохлаждений;
- своевременное лечение острых инфекций;
- тщательное лечение хронических инфекций.
Массаж, мануальная терапия, иглорефлексотерапия, фитопрепараты, ЛФК, выполняемые регулярно, не позволят развиться или существенно ограничат развитие межпозвоночной грыжи.
Источник
Êàê âðà÷, ìíîãî ðàáîòàþùèé ñ çàáîëåâàíèÿìè îïîðíî-äâèãàòåëüíîãî àïïàðàòà, ÿ ëþáëþ ãîâîðèòü î íèõ . î ìåæïîçâîíêîâûõ ãðûæàõ äèñêà. Õî÷ó, ÷òîáû ýòà òåìà ñòàëà ïðîçðà÷íîé è ïîíÿòíîé äëÿ êàæäîãî ÷åëîâåêà, âåäü èìåííî ýòî ïîìîãàåò èçáåæàòü îøèáîê ïðè ñàìîëå÷åíèè è óñóãóáëåíèÿ ñîñòîÿíèÿ.
ß ïîñòàðàëñÿ ñîáðàòü ðàñïðîñòðàíåííûå ñêàçàíèÿ è ìèôû î ãðûæàõ, ñ êîòîðûìè ÷àùå âñåãî âñòðå÷àþñü: è â æèçíè, è â êîììåíòàðèÿõ îò ìîèõ 2305 ïîäïèñ÷èêîâ (ÿ âàñ âñåõ ïî÷òè ëþáëþ, íî îòâåòèòü íà 500+ êîììåíòàðèåâ ïîñëå êàæäîãî ïîñòà ÿ íå ìîãó).
ÌÈÔ1. Ïðèø¸ë, óâèäåë, ïîëå÷èë.
Íà÷í¸ì ñ òîãî, ÷òî äàëåêî íå âñå ãðûæè âîîáùå íóæíî ëå÷èòü.
Ìåæïîçâîíêîâàÿ ãðûæà äèñêà èìååòñÿ ó ïîëîâèíû ïîïóëÿöèè, ïðè÷åì ó ëþäåé ðàçíîãî âîçðàñòà, âåñà è ñòåïåíè ôèçè÷åñêîé àêòèâíîñòè. Äàëåêî íå ó âñåõ ýòî ñîñòîÿíèå êàê-ëèáî ïðîÿâëÿåòñÿ.
Åñòü ÷¸òêîå ïðàâèëî: åñëè ãðûæà åñòü, à æàëîá íåò – âûäîõíèòå è æèâèòå ñïîêîéíî.
Ïðîñòî âàø ïîçâîíî÷íèê òàê âûãëÿäèò íà ÌÐÒ, ýòî ìîðôîëîãè÷åñêîå (ñòðóêòóðíîå) èçìåíåíèå, êîòîðîå ñàìî ïî ñåáå ñëó÷àéíàÿ íàõîäêà, õîòÿ ýòî êîñâåííîå ñëåäñòâèå ñòàðåíèÿ òêàíè. Âîñïðèíèìàéòå òàêóþ ãðûæó íà ÌÐÒ-ñíèìêå êàê, ê ïðèìåðó, ñåäèíó. Ñîõðàíèòå ñâîé ñíèìîê â ÿùèêå è âîçâðàùàéòåñü ê ýòîé òåìå, åñëè ó âàñ ïîÿâÿòñÿ áîëè, îíåìåíèå, ïîëçàíèå ìóðàøåê, ïîòåðÿ ñèëû è ïðî÷èå ñòðàííûå îùóùåíèÿ, êîòîðûõ ðàíüøå íå áûëî.
Åñëè æàëîáû åñòü è ãðûæà åñòü íóæíî íà ïðèåìå ó íåâðîëîãà óáåäèòüñÿ, ÷òî ýòè äâà ôàêòà âçàèìîñâÿçàíû, ïðåæäå ÷åì äåéñòâîâàòü.
P.S. Íå èìåÿ ñîîòâåòñòâóþùèõ ñèìïòîìîâ è ïðè÷èí, äåëàòü ÌÐÒ ïîçâîíî÷íèêà «÷òîáû ïðîâåðèòñÿ» – íå î÷åíü õîðîøàÿ èäåÿ. Åñëè òàì íàéäåòñÿ ãðûæà åäèíñòâåííîé ïåðåìåíîé ñòàíåò îãðîìíûé ñîáëàçí ÷òî-òî ïî ýòîìó ïîâîäó äåëàòü.

ÌÈÔ2. Åñëè ãðûæà ïîÿâèëàñü ýòî íàâñåãäà.
Òå, èç ïîäïèñ÷èêîâ, êòî íå ðàç çàãëÿäûâàë â ìîé áëîã, ñêîðåå âñåãî çàïîìíèëè, ÷òî ýòî íåïðàâäà.  îäíîèìåííûõ ïîñòå è pdf-ðóêîâîäñòâå, ïîñâÿùåííûõ ðåçîðáöèè (òî åñòü óìåíüøåíèþ) ãðûæè äèñêà, ÿ ñ èëëþñòðàöèÿìè â âèäå ÌÐÒ ðàññêàçûâàþ, êàê ãðûæè äèñêîâ óìåíüøàþòñÿ ïðè ïðàâèëüíîì ïîäõîäå è ëå÷åíèè.
Ïî ñòàòèñòèêå, 70-96% ãðûæ ïîäâåðãàþòñÿ ðåçîðáöèè, â òîì ÷èñëå ñïîíòàííî, òî åñòü áåç ëå÷åíèÿ.
Íî è ïðè ïîñëåäíåì ñöåíàðèè îñòàâëÿòü ïðîöåññ íà ñàìîò¸ê îïàñíî: ïðè íåíàäëåæàùèõ óñëîâèÿõ è íàëè÷èè âûðàæåííîé áîëè, òàêàÿ áîëü ìîæåò ñòàòü õðîíè÷åñêîé. ×òî îçíà÷àåò, ìîçã çàïîìèíàåò ïóòü áîëåâîãî ñèãíàëà è â äàëüíåéøåì ìîæåò àêòèâèðîâàòü åãî ñàì îò èìïóëüñîâ, êîòîðûå âîîáùå íå ÿâëÿþòñÿ áîëåâûìè.
Îò ëþáîé õðîíè÷åñêîé áîëè èçáàâèòñÿ ñëîæíåå ÷åì îò îñòðîé, è ÷åì äëèííåå èñòîðèÿ ëå÷åíèÿ òàêîé áîëè, òåì ñëîæíåå âðà÷ó è ïàöèåíòó äîáèâàòüñÿ ðåçóëüòàòà.
Âîò ïðèìåð èç ðóêîâîäñòâà.
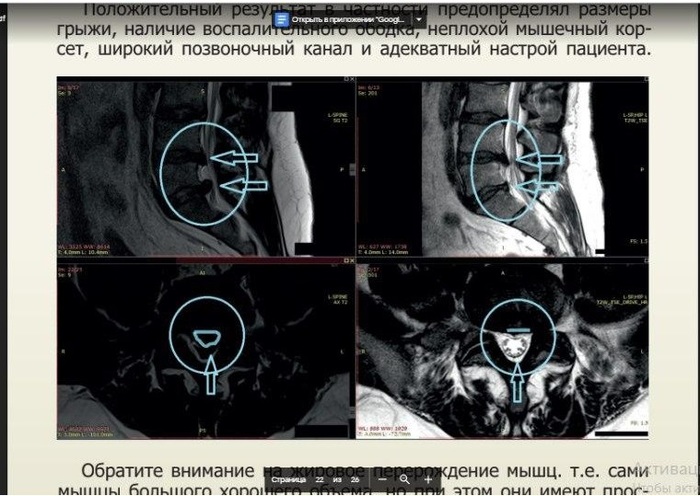
ÌÈÔ3. Ïîìîæåò òîëüêî îïåðàöèÿ.
Ðàçâåí÷àíèå ìèôà – ñëåäñòâèå ïðåäûäóùåãî ïóíêòà. Åñëè âîçìîæíî äîáèòüñÿ ðåçîðáöèè ãðûæè è èñ÷åçíîâåíèÿ ñèìïòîìàòèêè, ê ÷åìó òîãäà îïåðàöèÿ?
À åñëè ó÷åñòü, ÷òî ãðûæè ðåäêî ÿâëÿþòñÿ ïðè÷èíîé áîëè (íå áîëåå 5% ñëó÷àåâ áîëè â ñïèíå)?
Îòâåò: äëÿ îòíîñèòåëüíî ðåäêèõ ñëó÷àåâ, êîãäà íåâðîëîãè÷åñêèå îñëîæíåíèÿ ñåðüåçíû, çíà÷èòåëüíî óõóäøàþò êà÷åñòâî æèçíè è íàðóøåíèÿ íå êîððåêòèðóþòñÿ êîíñåðâàòèâíûì ëå÷åíèåì òðåáóåòñÿ îïåðàòèâíîå ëå÷åíèå.
Èç òåõ, ÷òî áîëÿò – ëèøü 1-5% ãðûæ òðåáóþò õèðóðãè÷åñêîãî ëå÷åíèÿ è â áîëüøåé ñòåïåíè ýòî õðîíè÷åñêèå ãðûæè. Ïðîöåíò ñëîæíî èñïîëüçîâàòü, ÷òîáû ïîíÿòü, ÷òî äåëàòü ñî ñâîåé êîíêðåòíîé ãðûæåé.
Òóò ïðèãîäÿòñÿ «êðàñíûå ôëàæêè», óêàçûâàþùèå íà òî, ÷òî íåîáõîäèìî ðàññìàòðèâàòü îïåðàöèþ:
-íàðóøåíèå òàçîâûõ ôóíêöèé (íåäåðæàíèå ìî÷è èëè êàëà, ñòîéêàÿ ýðåêòèëüíàÿ äèñôóíêöèÿ);
-ïîòåðÿ ÷óâñòâèòåëüíîñòè â îáëàñòè ïðîìåæíîñòè ïî òèïó ñåäëà (ïðåäñòàâüòå ñåáå êîæàíóþ íàøèâêó íà êîâáîéñêèõ áðþêàõ, âîò â ýòîé çîíå);
-âûðàæåííàÿ ñëàáîñòü ìûøö íîã (îáû÷íî ìûøö ñòîïû).
 ñëó÷àå, êîãäà íè îäíîãî èç ýòèõ ïðèçíàêîâ íåò, íóæíî îòâåòèòü íà âîïðîñ àäåêâàòíàÿ ëè òåðàïèÿ ïðîâîäèëàñü è ïðîâîäèòñÿ â òå÷åíèè 3õ ìåñÿöåâ.
Åñëè äà âîçâðàùàåìñÿ ê âîïðîñó î õèðóðãè÷åñêîì ëå÷åíèè.
ÌÈÔ4. «Âïðàâèì ìû âàì âàøó ãðûæó»
Åñòü ìíîæåñòâî ìàíóàëüíûõ ìåòîäèê, ïðåòåíäóþùèõ íà òî, ÷òî ìîãóò óìåíüøèòü ãðûæó, âåðíóòü íà ìåñòî ìåæïîçâîíêîâûé äèñê è ñäåëàòü ïîçâîíî÷íèê âíîâü çäîðîâûì.
Îäíàêî, ãðûæà íàõîäèòñÿ âíóòðè ïîçâîíî÷íîãî ñòîëáà, è çàùèùåíà îò ÷óæèõ ðóê äóæêàìè ïîçâîíêîâ, ñâÿçêàìè, ãëóáîêèìè ìûøöàìè, æèðîâîé êëåò÷àòêîé, ðåáðàìè, ñíîâà ìûøöàìè è êëåò÷àòêîé.
Âîçäåéñòâîâàòü íà íå¸ ìàíóàëüíî íåâîçìîæíî.
Âîçäåéñòâîâàòü íà ìÿãêèå òêàíè íà óðîâíå ãðûæè ìîæíî, íî íà ãðûæó ýòî íå ìîæåò èìåòü íèêàêîãî âëèÿíèÿ.

Íà ýòó òåìó âñåãäà åñòü ìíîæåñòâî âîçðàæåíèé, íî îïÿòü æå: ÿ ïðèäåðæèâàþñü òî÷êè çðåíèÿ îôèöèàëüíîé ìàòåðèàëèñòè÷íîé ìåäèöèíû.
Åñëè âàì ïîìîã òàêîé âèä ëå÷åíèÿ, òî îòâåò íà âîïðîñ «ïî÷åìó?» ïðîñò. Çíà÷èò áîëåëà íå ãðûæà, à ÷òî-òî èíîå, íàïðèìåð, ìûøöà, òîãäà åå ðàññëàáëåíèå ïðèâåëî ê óìåíüøåíèþ áîëè ýòî ëîãè÷íî è íà ñàìîì äåëå òàê.
Ìàññàæ ïðåêðàñíàÿ ïðîöåäóðà, ïðèíîñÿùàÿ ïðèÿòíûå ôèçè÷åñêèå îùóùåíèÿ è óëó÷øàþùàÿ ýìîöèîíàëüíîå ñîñòîÿíèå ÷åëîâåêà.
Îí óìåíüøàåò áîëè â ìûøöàõ, ÷òî îñîáåííî âàæíî ïðè õðîíè÷åñêîì áîëåâîì ñèíäðîìå ñ áîëüøîé âåðîÿòíîñòüþ åñòü ìûøå÷íûé êîìïîíåíò áîëè (ìûøöà ñïàçìèðîâàíà ñîñóäû â íåé ïåðåæàòû èøåìèÿ ìûøöû è áîëü â íåé ìûøöà ñïàçìèðîâàëàñü åùå ñèëüíåå).
Êàê ãîâîðÿò ïñèõîëîãè, «äåëàéòå ÷òî óãîäíî, íî îñîçíàâàéòå çà÷åì âû ýòî äåëàåòå».
Äëÿ óêàçàííûõ öåëåé ðàññëàáëÿþùèé ìàññàæ ó õîðîøåãî ñïåöèàëèñòà ïðåêðàñíî ïîäõîäèò (íî ãðûæè íå âïðàâëÿåò).

P.S. Ìàíóàëüíàÿ òåðàïèÿ áåç îáñëåäîâàíèé ìîæåò áûòü îïàñíà. Áîëüøîå êîëè÷åñòâî êëèíè÷åñêèõ ñëó÷àåò ðàññêàçûâàåò î âçàèìîñâÿçè ðàññëîåíèÿ ïîçâîíî÷íûõ àðòåðèé ñ ìàíóàëüíîé òåðàïèåé ØÅÉÍÎÃÎ ÎÒÄÅËÀ ïîçâîíî÷íèêà.
ÌÈÔ5. Ãðûæà «äà¸ò» ãîëîâîêðóæåíèå.
Î÷åíü ðàñïðîñòðàíåííîå óáåæäåíèå, ñêîðåå äëÿ âðà÷åé, ÷åì äëÿ ïàöèåíòîâ.
Ãîëîâîêðóæåíèå (Ã) – ñèìïòîì êîòîðûé ìîæåò èìåòü ìàññó ðàçëè÷íûõ ïðè÷èí, ñàìûå ÷àñòûå èç êîòîðûõ:
àíåìèÿ, îðòîñòàòè÷åñêàÿ ãèïîòåíçèÿ, âåñòèáóëÿðíûé íåéðîíèò, ãèïåðâåíòèëÿöèîííûé ñèíäðîì (â ÷.ò. êàê ïðîÿâëåíèå òðåâîæíûõ ðàññòðîéñòâ, ÷èòàé ïîñò ïðî ÂÑÄ), ÄÏÏà (äîáðîêà÷åñòâåííîå ïàðîêñèçìàëüíîå ãîëîâîêðóæåíèå), áîëåçíè ñðåäíåãî óõà, ãèïî/ãèïåðãëèêåìèÿ ïðè äèàáåòå, íåäîñòàòî÷íîñòü êðîâîñíàáæåíèÿ ñòâîëà ìîçãà è ìîçæå÷êà (òà ñàìàÿ âåðòåáðîáàçèëëÿðíàÿ íåäîñòàòî÷íîñòü, ÂÁÁ, òîëüêî ðåàëüíàÿ), ïðèåì ëåêàðñòâåííûõ ñðåäñòâ, àëêîãîëèçì, îïóõîëè VIII íåðâà, îïóõîëè ãîëîâíîãî ìîçãà â çàäíåé ÷åðåïíîé ÿìêå, àðèòìèè, áàçèëëÿðíàÿ ìèãðåíü(ïîñò ïðî ìèãðåíü) .
ÿ íàçâàë ìàëóþ ÷àñòü ïðè÷èí ãîëîâîêðóæåíèÿ, íî óæå ïåðåõîæó ê áîëåå ðåäêèì.

Ãîëîâîêðóæåíèå èíîãäà ìîæåò áûòü ñëåäñòâèåì ãðûæè äèñêà â øåéíîì îòäåëå ïîçâîíî÷íèêà, åñëè òà ñäàâëèâàåò ïîçâîíî÷íóþ àðòåðèþ ïðè íåîáû÷íîé àíàòîìèè (êîíêðåòíî âàøåé).
Íî ýòîò âûâîä äåëàþò ñëèøêîì ÷àñòî, çàáûâàÿ î ñàìûõ ðàñïðîñòðàíåííûõ ïðè÷èíàõ à â íà÷àëå ñïèñêà.
Åñëè ÷àñòûå ïðè÷èíû íå íàéäåíû, åñòü õîðîøèé ñïîñîá ïðîâåðèòü ãèïîòåçó ñ ãðûæåé: ñäåëàòü äóïëåêñíîå èññëåäîâàíèå ñîñóäîâ øåè (ýòî ÓÇÈ).
Åñëè îíè ñäàâëåíû è ïîòîê êðîâè, ïðîõîäÿ ÷åðåç ñîñóä, ñíèæàåòñÿ ãèïîòåçà âåðíà. (ò.å. ðåàëüíî îáúåêòèâíî ó èñòîêà è â óñòüå ðàçíàÿ îáúåìíàÿ ñêîðîñòü).
Åñëè æå íåò (èçâèòîñòü ñîñóäîâ, àïëàçèÿ è ïðî÷èå îñîáåííîñòè ñòðîåíèÿ íå ñ÷èòàþòñÿ) âåðäèêò “ãðûæà íå âèíîâàòà”.

ÌÈÔ6: Ðàç íå îïåðàöèÿ, ãðûæè ëå÷àò òàáëåòêàìè è áëîêàäàìè.
ÁËÎÊÀÄÛ Òî, ÷òî äåëàþò òîëüêî â Ðîññèè: áåç ÓÇÈ-íàâèãàöèè = âñëåïóþ ââîäÿò ïðåïàðàò â òêàíè âîçëå ïîçâîíî÷íèêà. Âîïðîñ çà÷åì, åñëè ãðûæà è ñäàâëèâàåìûå åé ñòðóêòóðû âíóòðè ïîçâîíî÷íèêà? Âîïðîñ áåç îòâåòà.
×òî çà ïðåïàðàòû: îôèöèàëüíî, ÷àùå âñåãî ýòî ãëþêîêîðòèêîñòåðîèä (Äèïðîñïàí), àíåñòåòèê (Ëèäîêàèí, Íîâîêàèí).
 ðóêàõ îòäåëüíûõ ñïåöèàëèñòîâ-ôðèëàíñåðîâ ýòî ìîæåò áûòü ëåêàðñòâåííûé êîêòåéëü ëþáîãî ñîñòàâà, ÷òî ðàçóìååòñÿ íå èññëåäîâàíî íè íà ýôôåêòèâíîñòü, íè íà áåçîïàñíîñòü! ×àñòî â øïðèöå ôèçðàñòâîð ñ äîáàâëåíèåì âèòàìèíîâ.
 îñòàëüíîì ìèðå èíîãäà ïðèìåíÿþò áëîêàäû äëÿ ëå÷åíèÿ ãðûæ, íî äðóãèå. Ïðåïàðàò ââîäÿò ýïèäóðàëüíî (ìåæäó òâåðäîé ìîçãîâîé îáîëî÷êîé è íàäêîñòíèöåé), òî åñòü ëåêàðñòâî ïîñòóïàåò áëèçêî ê ãðûæå.
ÒÀÁËÅÒÊÈ. Êàê ÿ ïèñàë âûøå, ðàáîòàåò ïðàâèëî: åñëè áîëèò íóæíî ñíÿòü áîëü. Ïîýòîìó ïðè íàëè÷èè æàëîá âàì âûïèøóò àíàëüãåòèê (÷àùå âñåãî ãðóïïû ÍÏÂÑ), ÷òî ïðàâèëüíî.
Ïåðâîå, ïîíèìàåì, ÷òî ýòî ñíÿòèå ñèìïòîìîâ, à íå ëå÷åíèå ãðûæè.
Âòîðîå, ëþáîïûòíî, íî, ñîãëàñíî èññëåäîâàíèÿì, ïðè ëå÷åíèè äàííîé áîëè ýôôåêòèâíîñòü ëå÷åíèÿ ÍÏÂÑ ëèøü íà 10% âûøå ýôôåêòèâíîñòè ïëàöåáî. Òåì íå ìåíåå, ÍÏÂÑ èñïîëüçóåì.
Äðóãèå òàáëåòêè:

Âèòàìèíû ãðóïïû  (÷àñòî ïîä èìåíåì Ìèëüãàììà). Åñëè ó âàñ íåò àâèòàìèíîçà ïî îäíîìó èç âèòàìèíîâ ãðóïïû, ïèòü èõ íå èìååò íèêàêîãî ñìûñëà.
Ìèîðåëàêñàíòû ïðèìåíÿþòñÿ â îòäåëüíûõ êëèíè÷åñêèõ ñëó÷àÿõ, ïðèìåíåíèå «íà ïîòîêå» íå èìååò ñìûñëà, èìååò íåïðèÿòíûå ïîáî÷íûå ýôôåêòû è ñèëüíî ïîâûøàåò ðèñê ïàäåíèé.
Àíòèêîíâóëüñàíòû (òå, êîòîðûìè ëå÷èòñÿ ýïèëåïñèÿ) íå óäèâëÿéòåñü, îíè ïîëíîïðàâíî ìîãóò ïîïàñòü â ðåöåïò äëÿ ëå÷åíèÿ ëþáîé íåéðîïàòè÷åñêîé (òî åñòü âûçâàííîé íàðóøåíèÿìè íåðâíîé ñèñòåìû) áîëè, âñ¸ ïðàâèëüíî.
Àíòèäåïðåññàíòû íå óäèâëÿéòåñü, âõîäÿò â ïðîòîêîë ëå÷åíèÿ ïî÷òè ëþáîé õðîíè÷åñêîé áîëè, âñ¸ ïðàâèëüíî.
Ñèìïòîìàòè÷åñêàÿ òåðàïèÿ óìåñòíà, íî îñíîâà ëå÷åíèå ãðûæè ãðàìîòíàÿ ôèçè÷åñêàÿ ðåàáèëèòàöèÿ, ðåãóëÿðíàÿ àýðîáíàÿ íàãðóçêà, óêðåïëåíèå îñëàáëåííûõ ìûøö óïðàæíåíèÿìè ëå÷åáíîé ôèçêóëüòóðû. À òàêæå ïðèäåðæèâàòüñÿ çäîðîâîãî âåñà è êîíòðîëèðîâàòü êîëè÷åñòâî ÷àñîâ â äåíü, ïðîâåäåííûõ áåç äâèæåíèÿ.
Âñåì óäà÷è. Íàäåþñü ìèôû åñëè è íå ðàçðóøèë, òî õîòÿ áû ïîøàòíóë.
Îáî ìíå: Êîâçåëåâ Ïàâåë Äìèòðèåâè÷, âðà÷ íåâðîëîã èç ÑÏá.
Ìîé áëîã â èñòàãðàì, ãäå ÷óòü áîëüøå ëè÷íîãî – òóò.
Íàâèãàöèÿ ïîñòîâ íà Ïèêàáó (â ïîðÿäêå ïóáëèêàöèè):
Áåñïëàòíîå ðóêîâîäñòâî ïî ðåçîðáöèè äëÿ ïàöèåíòîâ
Áîëü âíèçó ñïèíû, íåñïåöèôè÷åñêàÿ. Ñîâðåìåííûé âçãëÿä íà ïðîáëåìó
×åì ëå÷èòü áîëüíóþ ñïèíó? Ñðàâíåíèå ìåòîäîâ+ìîå ìíåíèå
Ãîëîâíàÿ áîëü íàïðÿæåíèÿ. Ïî÷åìó è ÷òî ñ íåé äåëàòü?
Ìèãðåíü. Ÿ ìíîãî, íî ïî÷åìó ìàëî êòî çíàåò êàê å¸ ëå÷èòü? Çàïèñêè íåâðîëîãà ñ ìèãðåíüþ.
Îñòåîõîíäðîç íàöèîíàëüíàÿ ïðîáëåìà Ðîññèè. ×òîáû íå áûëî îñòåîõîíäðîçà äîñòàòî÷íî 1 ðàç â äåíü ïðîñòî
ÂåãåòîÑîñóäèñòàÿÄèñòîíèÿ (ÂÑÄ) èëè ÂàìÑòàâÿòÄèàãíîç êîòîðîãî íå ñóùåñòâóåò. Ïî÷åìó òàê?
Источник
