Лечение грыжи на ягодицах

Прочитав данную статью, вы узнаете, что такое копчиковая грыжа и по каким причинам она может развиться. Получите информацию о том, как её диагностировать, узнаете о методах, применяемых в лечении, а также основных профилактических мероприятиях, предотвращающих развитие.
Копчиковая грыжа — это патология воспалительно-дегенеративного характера, поражающая нижний отдел позвоночника и развивающаяся вследствие сращения рудиментарных позвонков. Также причинами развития данного типа грыжи являются травмы и повреждения, которые способствуют деформации позвонков.
Другие причины развития
К таковым относятся:
- Различные заболевания и патологии мочеполовой системы;
- Туберкулез, болезнь Бехтерева и другие заболевания инфекционного характера;
- Спазмы мышц малого таза;
- Различные гинекологические заболевания;
- Доброкачественные и злокачественные опухоли как в области как крестца, так и органов малого таза.
Существенный риск развития копчиковой грыжи несут занятия верховой ездой, тяжелой атлетикой и восточными единоборствами. Также предрасположенность к возникновению грыжи повышает гиподинамия, злоупотребление алкоголем и табаком, лишний вес.
Симптомы заболевания
Первичные — болевой синдром в нижней части спины, неприятные ощущения в области заднего прохода и промежности. Интенсивность болевых ощущений увеличивается, когда больной сидит на твердой поверхности. Также грыжа может проявляться в запорах, диарее, болезненных ощущениях при дефекации и болях внизу живота схваткообразного характера.
Вторичные — копчиковая киста, следствием возникновения которой является утолщение эпителия и в дальнейшем накопление гноя, что может привести к образованию свища, развитию сепсиса, что нередко приводит к смертельному исходу. Также к вторичным проявлениям грыжи относятся нарушение психоэмоционального фона, тошнота, головные боли, бессонница.
Диагностика
Первичный осмотр пациента включает пальпацию болезненного участка и сбор анамнеза. Для постановки диагноза используют МРТ. В некоторых случаях прибегают к помощи таких врачей как эндокринолог, терапевт, уролог и гинеколог, а также гастроэнтеролог.
Как лечить грыжу
Сначала пациенту назначается медикаментозное лечение нестероидными препаратами для купирования болевого синдрома и устранения воспаления. Также назначаются витамины В и Д. При неосложненном течении заболевания используют следующие методы физиотерапевтического лечения:
- Электрофорез – воздействие переменным электрическим током, с его помощью вводят лекарственные препараты в организм;
- Ультразвук – воздействие ультразвуковыми волнами;
- Лазеротерапия — обработка области копчика лазером определенной длины волны;
- УВЧ – применяются электромагнитные поля ультравысокой частоты;
- Ректальная дарсонвализация – при локальном действии импульсного тока на слизистую прямой кишки снижается интенсивность болевых ощущений.
- Также применяют аппликации с озокеритом, грязевые ванны, лечебную физкультуру, мануальную терапию и плаванье.
Аппликации нашли широкое применение при лечении грыж. В состав озокерита входят минеральные масла и высокомолекулярные углеводороды. Воскообразную массу наносят на копчик и нижнюю часть поясницы. Аппликации способствуют улучшению лимфо – и кровообращения.
Грязевые ванны также находят свое применение. Различные витамины и органические соединения, содержащиеся в лечебных грязях, благоприятно влияют на позвоночник в целом и органы малого таза. Лечебная физкультура проводится строго под наблюдением врача и способствует восстановлению подвижности позвоночника и укреплению мышц.
вытяжение позвоночника и улучшение самочувствия обеспечивает мануальная терапия. Существуют противопоказания, при которых мануальную терапию использовать нельзя. К ним относятся:
- Беременность на любых сроках;
- Онкология;
- АГ и гипертонический криз;
- Инфекционные процессы в позвоночнике;
- Различные травмы и операции, проведенные на позвоночнике менее, чем полгода назад.
Плавание способствует укреплению мышечного и связочного аппаратов, не создает нагрузку на позвоночник, улучшает кровообращение в области органов малого таза.
При неэффективности консервативной терапии и появлении свищей прибегают к хирургическому лечению. К нему относятся эндоскопия, трансфеточная и микрохирургическая операция.
При эндоскопии хирург делает прокол диаметром не более одного сантиметра и с помощью хирургических ножниц или лазера удаляет грыжу. Реабилитационный период составляет несколько дней. При трансфеточной операции специалист делает небольшой разрез возле копчика и удаляет грыжу.
Микрохирургическая операция является самым эффективным и лучшим методом удаления грыжи. Хирург удаляет её через небольшой разрез в крестцовом отделе позвоночника. После операции пациенту необходимо на протяжении нескольких месяцев носить поддерживающий корсет.
Реабилитационный период может занимать от нескольких недель до трех месяцев и зависит от выбранного метода хирургического вмешательства. Также в это время необходимо свести физические нагрузки к минимуму, включить в рацион продукты, содержащие в себе большое количество белка, кальция, фосфора, витаминов и минералов.
Профилактика
К профилактическим мероприятиям относятся:
- Активный образ жизни – зарядка, ежедневная ходьба по 20-30 минут.
- Правильное и сбалансированное питание. Укреплению костей способствует употребление в пищу фруктов и овощей, мяса, молочной продукции, бобовых и яиц.
- Отказ от курения и употребления спиртных напитков.
- Своевременное обращение к специалисту.
- Равномерное распределение нагрузки на позвоночник.
- Регулярное (минимум раз в год) посещение профилактических курсов массажа.
- Своевременное лечение всех патологий и заболеваний малого таза.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Читайте так же
Диагностика заболеваний. Диагностика межреберной невралгии.
Межреберная невралгия – это заболевание, при котором происходит сдавливание межреберных нервов. Следствием болезненного раздражения нервных структур являются сильные боли, а также другие симптомы,…
Сколиоз у детей. Особенности заболевания, лечение
Искривление позвоночника (сколиоз) возникает в периоды интенсивного роста организма детей и подростков, но пока опорно-двигательная система до конца не сформировалась, хорошо поддается лечению. На…
Акупунктура: обезболивание или самовнушение?
Акупунктура (иглоукалывание) – популярное средство нетрадиционной медицины, эффективность которого ставится учеными под вопрос. В ряде исследований сравнивали состояние больных, не получающих…
Особенности лечения остеохондроза у беременных
Здесь мы рассмотрим сложности, с которыми можно столкнуться в лечении этого заболевания у беременных и выясним, как можно облегчить свое состояние. В период беременности, нагрузка на позвоночник…

Алла Дашевская
2014-08-25 22:26:07Прекрасный врач Иксанов Руслан очень помог мне при обращении с сильными болями в шейном отделе, головных болях и головокружении! С первого же приема боли прошли. Очень грамотный подход к пациенту, прекрасная диагностика и последующее лечение. Очень благодарна и буду рекомендовать этого врача… Читать дальше

Одинокова Наталья
2014-09-17 12:07:56Мучают головные боли с детства. Пройдены сотни врачей, сотни клиник! И нигде не могли мне помочь — прописывали лекарства, которые не помогали. Но, Бог свидетель, без малейшего преувеличения — у Михаила Анатольевича Бобыря руки действительно золотые! Боли прошли по прошествии первого же сеанса!… Читать дальше

Виталий
2016-01-17 17:00:45Обратился в клинику с болью в спине, пройдя МРТ нашли межпозвоночную грыжу. По рекомендации врача я начал лечение и совсем не пожалел, так как боль прошла полностью уже после двух сеансов, а по прохождению полного курса лечения и грыжа исчезла. Самое главное что все это без операции. Искренне… Читать дальше

Татьяна
2016-07-03 16:58:29Хочу поблагодарить доктора Скоритченко А.А. за внимательное и профессиональное отношение. Он буквально поставил меня на ноги и избавил от долгих и мучительных болей в спине. Большое ему спасибо и низкий поклон. Щеглова Татьяна Васильевна. Читать дальше
Врачи клиники Бобырястаж работы от 10 лет
Источник
317 просмотров
24 сентября 2020
Год назад на узи поставили диагноз -паховая грыжа(защемление сальника). К хирургу не обращалась, так как боль тупая, терпимая, кратковременная была. Две недели назад боль усилилась, больно в сидячем положении поднимать ногу. Сегодня появилась острая боль в паховой области, больно ходить и сидеть. Стреляет в ягодичную мышцу. Может ли эта боль быть связана с грыжей?
Возраст: 41
На сервисе СпросиВрача доступна консультация хирурга по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Педиатр, Терапевт
Дерматолог, Хирург, Косметолог
Добрый вечер, да, это именно от нее, вызывайте скорую и госпитализируйтесь в хирургический стационар для исключения экстренной патологии.
Пульмонолог, Терапевт
Здравствуйте. Конечно может. Вам нужно экстренно обратиться к хирургу. Лучше вызывайте сейчас скорую помощь. Ждать утра не стоит.
Гастроэнтеролог, Терапевт
Здравствуйте! Да может! Необходима госпитализация для исключения экстренной патологии!
Кардиохирург, Хирург, Флеболог
Здравствуйте. Да, может. Срочно вызывайте СМП. Не исключается ущемление грыжи.
Хирург
Здравствуйте, Екатерина !
Не совсем понятно, как Вне обратившись к хирургу могли диагностировать её ущемление, что в ней содержался сальник и непонятно ,что стало с тем ущемлением , – грыжа вправилась сама или что ?
При классических вариантах грыжи , грыжевых ворот боль в ягодицу отдавать не должна !
Если бы это было так важно (отдаёт в ягодицу или нет ), то я бы стал уточнять с Вами ,что Вы имеете в виду под ягодичной мышцей (не все не медики сильны в анатомии) , слева это или справа и т. д. ! Но это сейчас не важно, не имеет никакого значения ! В Вашей ситуации имеет важное значение только одно : ГРЫЖА УЩЕМЛЕННАЯ ИЛИ НЕТ ! Если с неущемленной грыжей люди могут живут много десятилетий без значимого ущерба для организма , то при ущемлении имеют значение даже часы , а не только дни, особенно если речь идёт не об ущемлении большого сальника , а о петле тонкой или толстой кишки ! Основным признаком ущемления является не распространение или нераспространение боли в ягодицу , а:
– В ПОЛОЖЕНИИ ЛЁЖА НА СПИНЕ УДАЁТСЯ ЛИ ВПРАВЛЯТЬ СОДЕРЖИМОЕ ГРЫЖИ В ЖИВОТ ИЛИ НЕТ(При ущемлении не удаётся ) ;
– УДАЁТСЯ ЛИ ВАМ БЕЗБОЛЕЗНЕННО ПОЩУПАТЬ ГРЫЖЕВОЕ ВЫПЯЧИВАНИЕ , ИЛИ ДОТРОНУТЬСЯ НЕВОЗМОЖНО , – БОЛЬНО (При ущемлении грыжа плотнее и страшно больно при пальпации ) ;
– ИМЕЕТСЯ ЛИ ТОШНОТА , РВОТА (Эти симптомы чаще присутствуют при ущемлении )
Если Вы уверены, что описанных симптомов у Вас нет, то можно не опасаться до завтра , а завтра обратиться очно к хирургу !
Если же эти симптомы у Вас имеются либо Вы не уверены они имеются или нет , то правильнее вызвать скорую чтобы дома осмотрел сотрудник скорой и при необходимости отвёз Вас в больницу !
Удачи Вам !
Екатерина, 25 сентября 2020
Клиент
Яков, добрый ден. Спасибо огромное за развёрнутый ответ. О том, что у меня имеется грыжа я узнала на узи, и была удивлена, так как никаких выпячивание у меня не имеется. Есть несколько мелких узелков. При прощупывании они немного болезненные. Вправить их я не могу. Находятся они в области паха с левой стороны. Болит паховая область, боль отдаёт в левую ногу в область ягодиц и в поясницу. Прострел происходит таким образом, при ходьбе я хочу переместить левую ногу, в этот момент резкая стреляющая боль отталкивает ногу в обратное положение, превозмогая эту боль я ее перемещаю. И ещё, когда сажусь и хочу приподнять и переставить ногу мне это удаётся сделать с помощью руки. С правой ногой таких проблем нет. При беге и подъёме по лестнице левую ногу я подтягиваю к правой.
Хирург
Здравствуйте, Екатерина !
Подобный болевой синдром , чаще встречается при бедренной грыже , но бывает и при паховой ! Эти 2 грыжи близки по локализации, бедренная выходит под паховой связкой , а паховая, – над, их места выхода разделяют всего 3 – 4 см !
Я, не исключаю, что доктор по УЗИ углубившись в описание грыжи , в его содержимое мог не обратить на место её выхода (выходит она из под паховой связки или над, т. е. она бедренная или паховая ) ! Место выхода бедренной грыжи тесно прилежит к месту выхода из полости таза бедренной вены, артерии и НЕРВА ! Сдавление грыжей этого нерва выхывает болевой синдром , распространяющийся на всю зону иннервации нерва ! Но такую же боль может вызвать и паховая грыжа , если опуститься до паховой связки и начнёт сдавливать тот же нерв не с боку как при бедренной грыже, а сверху !
Я из Вашего описания понял ,что убедительных данных за ущемление грыжи , какая бы она ни была (бедренная или паховая), – нет ! Но всегда , когда появляется болевой синдром в области грыжи , её правильнее расценить как предвестник будущего ущемления и желательно не тянуть с операцией !
Сегодня Вам правильнее будет повторить УЗИ , показаться хирургу , убедиться точно ,что нет ущемления и постепенно подготовиться к операции (сбор анализов ,ФГ, ЭКГ и т.д.) !
Екатерина, 25 сентября 2020
Клиент
Яков, спасибо огромное за комментарии. Все стало ясно. Здоровья Вам и удачи!!!
Терапевт
Добрый день , да может , скорее всего это связано . вам необходимо вызвать скорую и обратиться к хирургу .
Хирург
Здравствуйте, в вашей ситуации если больно в месте грыжи то обязательно покажитесь к хирургу в срочном /экстренном порядке. Лучше с этим не шутить.
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 2
Паховая грыжа
28 марта 2020
Екатерина, Санкт-Петербург
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Люмбоишалгия это термин обозначающий боль в пояснице с иррадиацией в ягодицу, в ногу, по задней поверхности ноги. Боль может сопровождаться онемением и покалыванием в зоне иннервации седалищного нерва. Термин люмбоишалгия (синоним пояснично-крестцовый радикулит) обозначает только болевой синдром и не является диагнозом.
Для люмбоишалгии характерны один или несколько симптомов:
- Постоянные боли только ягодице или бедре с одной стороны (реже в обеих ногах)
- Боль усиливается при сидении
- Жжение или покалывание, распространяющееся вниз по ноге
- Слабость, онемение или нарушение движений в ноге
- Постоянная боль на одной стороне
- Острая боль, которая может затруднять вставание или ходьбу
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии. Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.
Седалищный нерв является самым крупным нервом в туловище и состоит из отдельных нервных корешков, которые начинаются в поясничном отделе позвоночника (на уровне L3) и в совокупности образуют “седалищный нерв”. Cедалищный нерв проходит от поясничного отдела позвоночника к ноге. Части седалищного нерва, затем разветвляются в каждой ноге и иннервируют определенные части ноги – ягодицы, бедра, икры, стопы, пальцы ног.
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины
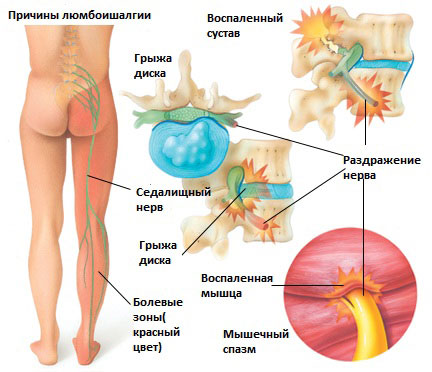
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Остеохондроз
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Спондилолистез
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Синдром грушевидной мышцы
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
- Боль в пояснице обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва – по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.
- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
Например:
- L4 корешок – симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец. Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Мануальная терапия
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Массаж
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
- Сильная боль в ноге, которая держится в течение более 4 – 6 недель.
- Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.
- Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельности
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Источник
