Послеоперационная вентральная грыжа что это такое

Статья подготовлена специалистом исключительно в ознакомительных целях. Мы настоятельно призываем вас не заниматься самолечением. При появлении первых симптомов – обращайтесь к врачу.
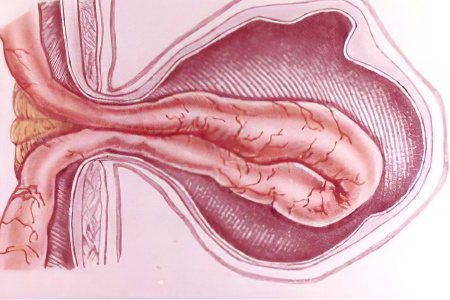
Вентральная грыжа – это послеоперационный изъян мышц и сухожилий брюшной стенки. Он формируется в обрасти рубца, который остается после хирургического вмешательства. Этот тип выпячивания относится к посттравматичным.
Что касается статистических данных, то вентральная грыжа формируется у 11-19% пациентов, перенесших операцию. 50% больных обнаруживают выпячивание уже на первом году после вмешательства. У остальных 50% грыжа появляется в пятилетний отрезок времени после операции. Случается, что выпячивание появляется после хирургического вмешательства на предмет удаления грыжи. В этом случае речь идёт о рецидивирующей вентральной грыже. Риск её появления выше, если операция была незапланированной и проводилась в срочном порядке.
Функции передней стенки брюшины многообразны, она имеет несколько слоев. Выпячивание появляется в самом прочном, но не эластичном слое – в мышечно-сухожильном.
Вентральный тип выпячивания, как и иные грыжи имеет ворота, мешок и содержимое мешка. Чаще всего они формируются после оперативных вмешательств на предмет избавления от миомы матки, кисты яичника, кишечной непроходимости, язвы желудка, аппендицита, холецистита, пупочной грыжи и некоторых других.
Содержание:
- Причины возникновения вентральной грыжи
- Симптомы вентральной грыжи
- Диагностика вентральной грыжи
- Лечение вентральной грыжи
Причины возникновения вентральной грыжи
Факт наследственности. Системная дисплазия или нарушение развития соединительной ткани – это генетически детерминированная патология, способная привести к формированию грыжи. Если пациент, перенесший операцию, имеет врожденную слабость соединительной ткани, сухожилий и связок, то риск формирования вентрального выпячивания значительно возрастает. На то, что у больного имеется наследственная дисплазия, может косвенно указать тонкая кожа, на которой легко формируются растяжки, высокий рост, грыжи в других областях, повышенная подвижность суставов и астенический тип телосложения. Если у пациента имеется два или более признака, указывающих на дисплазию, то лечение грыжи будет эффективно лишь с наложением синтетического протеза.
Несоблюдение режима, предписанного пациенту после операции. Невыполнение врачебных рекомендаций ведет к формированию грыжи. Необходимо понимать, что послеоперационный шов – это не только внешний дефект. Заживление кожной раны не означает полное выздоровление и возможность приступать к полноценному физическому труду. Дольше всего будет сращиваться сухожильная пластина (апоневротическая часть раны), которая отвечает за целостность стенки брюшины. Если у пациентов молодого возраста этот срок занимает до 4 месяцев, то люди пожилого возраста могут дождаться заживления лишь спустя полгода и более. Если у человека имеются сопутствующие заболевания, то процесс полного рубцевания может затянуться до года. Именно поэтому так важно выполнять все рекомендации хирурга, и, при необходимости, носить бандаж.
Сбой процесса заживления послеоперационной раны. Случается, что даже в условиях строжайшей стерильности происходит инфицирование раны. В итоге запускается процесс нагноения, что оказывает влияние на сроки заживления и на формирование полноценного рубца. В итоге он становится не таким прочным, как должен был бы быть. Инфекция, попавшая в рану, не указывает на непременное формирование грыжи, но значительно повышает риски её образования. В некоторых случаях наблюдается индивидуальная непереносимость материала, используемого для наложения швов. В итоге происходит его отторжение и несросшиеся края расходятся.
Наличие сопутствующих болезней. Повысить риск формирования выпячивания способны любые заболевания, провоцирующие повышение внутрибрюшного давления. Это и бронхиты, астма, запоры хронического характера. Кроме того, влияние оказывает лишний вес, аденома простаты и иные болезни. В итоге, края послеоперационной раны постоянно подвергаются натяжению. Нарушается их кровообращение, снабжение нервами – как результат, формируется неплотный рубец. Кроме того, на нормальное кровоснабжение могут повлиять: атеросклероз, гипертония, ишемия, сахарный диабет.
Причем риски повышаются даже при наличии одного из перечисленных заболеваний. Чтобы их снизить, следует попытаться избавиться от имеющихся проблем до начала операции. Ели заболевания носят хронический характер, то необходимо дождаться их стойкой ремиссии.
Опасен лишний вес в плане формирования грыжи. Если выпячивание оперировалось неоднократно, если оно имеет внушительные размеры, то следует снизить массу тела и лишь после этого выполнять хирургическое вмешательство.
Ошибка врача в плане выполнения техники ушивания. Эта причина является наименее распространенной. Тем не менее, иногда хирург выбирает неподходящую технику и способ ушивания раны, иногда слишком сильно, или слишком слабо стягивает её края. В итоге формируется дефект.
Симптомы вентральной грыжи

Выпячивание, образующееся в районе послеоперационной раны на передней стенке брюшины. Оно локализуется вдоль линии имеющегося рубца.
Если грыжа появилась недавно, то её можно вправить, болей на ранних этапах человек не испытывает.
Боли в районе выпячивания появляются по мере прогрессирования патологии. Они могут возникать в моменты подъема тяжестей, при натуживании и совершении резких движений.
Если грыжа не лечится, боль становится постоянной, её характер – схваткообразный.
Если грыжа формируется в надлобковой области, то возможны нарушения процесса мочеиспускания.
Гиперемия кожных покровов, повышение температуры тела, нарушения со стороны ЖКТ (тошнота, рвота, усиление газообразования), появление крови в испражнениях – эти симптомы появляются при ущемлении вентрального выпячивания или при развитии иных осложнений.
Диагностика вентральной грыжи
Трудностей в плане выявления патологии у диагностов не возникает. Как правило, бывает достаточно визуального осмотра пациента, чтобы увидеть вентральное выпячивание грыжи. Больного просят потужиться или покашлять, чтобы оценить истинный размер грыжи.
Ультразвуковое исследование позволяет оценить размеры и форму выпячивания, а также наличие спаек.
Различные вариации рентгенологического обследования позволяют оценить функционирование ЖКТ, определить наличие спаек и отношение внутренних органов к возникшему выпячиванию.
Для уточнения важных для доктора параметров, пациента иногда направляют на МСКТ или на МРТ. В некоторых случаях проводят колоноскопию.
Лечение вентральной грыжи
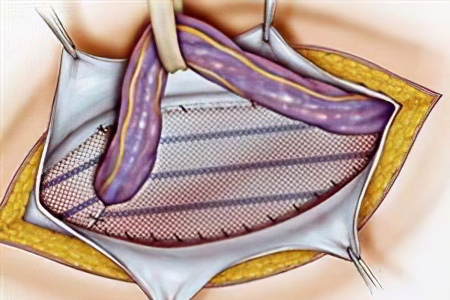
Без хирургического вмешательства избавиться от выпячивания вентральной грыжи не удастся. Потребуется лечение и коррекция стенки брюшины с удалением образовавшегося мешка и последующей пластикой.
Натяжная пластика
Выпячивание ушивается с помощью нитей. Выполнить эту процедуру возможно лишь у молодых пациентов, размер грыжи которых невелик. Кроме того, важно отсутствие сопутствующих заболеваний. Дело в том, что такой метод вмешательства имеет высокий процент рецидивов, который доходит до 30%.
Из преимуществ натяжного метода:
простота выполнения с технической точки зрения;
невысокая цена на материалы и используемое оборудование.
Из недостатков натяжного метода:
риск рецидива до 30%;
нарушения функции дыхания из-за слишком сильного натяжения раны;
возникновение боли по причине сильного натяжения.
Герниопластика ненатяжная
То место, где было выпячивание закрывается с помощью синтетического протеза. Он изготавливается из полипропиленовой сетки и внедряется непосредственно под кожу или по фасцию.
Из преимуществ данной методики:
Низкий процент рецидивов.
Отсутствие болевого синдрома после операции или его незначительная выраженность.
Отсутствие дыхательных нарушений.
При дополнении ненатяжного метода абдоминопластикой появляется возможность пластического восстановления стенки брюшины даже при выпячивании гигантского размера.
Из минусов ненатяжного метода:
Высокая ценовая категория проводимой операции.
Повышение риска развития осложнений – серомы, гематомы, нагноения.
В теории – отторжение имплантируемой сетки, появление чувства присутствия инородного тела.
При возникновении спаек между сеткой и кишечником возможно развитие кишечной непроходимости. (Читайте также: Причины и симптомы кишечной непроходимости)
Герниопластика протезирурюшая с использованием лапароскопа
Этот способ оперативного вмешательства является наименее травматичным и наиболее современным. В брюшную полость также вводится сетчатый имплантант, однако для этого не требуется выполнения разрезов в области самой грыжи. В результате риск её нагноения отсутствует.
Из преимуществ данного метода:
Брюшная полость пациента практически не травмируется.
Боль отсутствует, либо она минимальна.
Крайне низкий процент рецидивов.
Отсутствие раневых осложнений.
Короткий восстановительный этап и скорая возможность вернуться к трудовой деятельности.
Из недостатков метода:
Стоимость операции крайне высока.
Процесс обучения хирургов трудоемкий и длительный.
Требуется оснащение медицинского учреждения дорогостоящим оборудованием, что не всегда возможно.
Выводы по лечению вентральной грыжи
Сделать выбор в пользу того или иного метода хирургического вмешательства возможно лишь с учетом рекомендаций лечащего доктора. Для этого необходимо прохождение комплексного обследования с получением полных данных о состоянии пациента.
Кроме того, выбор методики осуществляется с учетом наличия у пациента возможности переносить общий наркоз.
Что касается консервативной терапии, то она возможна лишь при наличии серьезных противопоказаний к проведению операции. В этом случае больному рекомендуют придерживаться диетической схемы питания, отказаться от физических нагрузок, заниматься профилактикой запоров и метеоризма, носить индивидуально подобранный бандаж.
Чтобы избежать риска рецидива или свести его к минимуму, больному потребуется неукоснительно выполнять все рекомендации доктора, придерживаться правильного питания, нормализовать вес и добиться регулярного опорожнения кишечника.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование:
Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Источник
Общие сведения
Послеоперационной (вентральной грыжей) является дефект на передней брюшной стенке, сопровождающийся смещением (выходом) органов в грыжевой мешок, образовавшийся на месте послеоперационного рубца после ранее проводимого хирургического вмешательства на органах брюшной полости. Вентральная грыжа формируется в послеоперационный период (чаще всего в течение года после операции).
Вентральная грыжа состоит из грыжевых ворот (дефект в мышцах брюшной стенки), грыжевого мешка (растянутая часть брюшины) и грыжевого содержимого — части органа/органа, расположенного в грыжевом мешке.
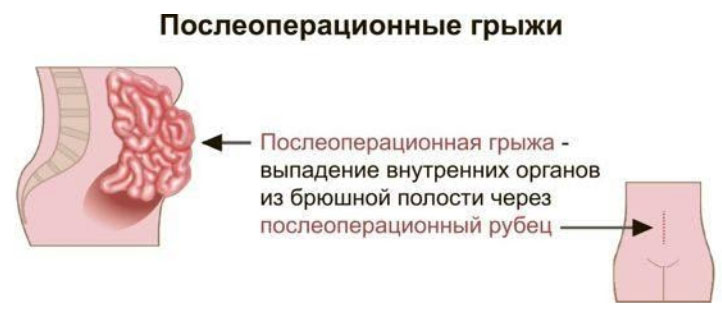 Дефект проявляется при напряжении живота и полностью пропадает в положении лежа. Вентральные грыжи являются распространенной хирургической патологией. По данным различных авторов послеоперационная вентральная грыжа (ПОВГ) возникают у 4-15% пациентов, перенесших лапаротомию. Наиболее часто возникают после экстренных хирургических вмешательств (после срочного удаления желчного пузыря, кесарева сечения). По локализации послеоперационные грыжи могут образовываться в различных отделах передней/боковой брюшной стенки, однако в структуре вентральных грыж преобладают грыжи срединной локализации. Из-за особого механизма возникновения паховой послеоперационной грыжи ее встречаемость значительно ниже. Код послеоперационной вентральной грыжи по МКБ- 10: K43.0.
Дефект проявляется при напряжении живота и полностью пропадает в положении лежа. Вентральные грыжи являются распространенной хирургической патологией. По данным различных авторов послеоперационная вентральная грыжа (ПОВГ) возникают у 4-15% пациентов, перенесших лапаротомию. Наиболее часто возникают после экстренных хирургических вмешательств (после срочного удаления желчного пузыря, кесарева сечения). По локализации послеоперационные грыжи могут образовываться в различных отделах передней/боковой брюшной стенки, однако в структуре вентральных грыж преобладают грыжи срединной локализации. Из-за особого механизма возникновения паховой послеоперационной грыжи ее встречаемость значительно ниже. Код послеоперационной вентральной грыжи по МКБ- 10: K43.0.
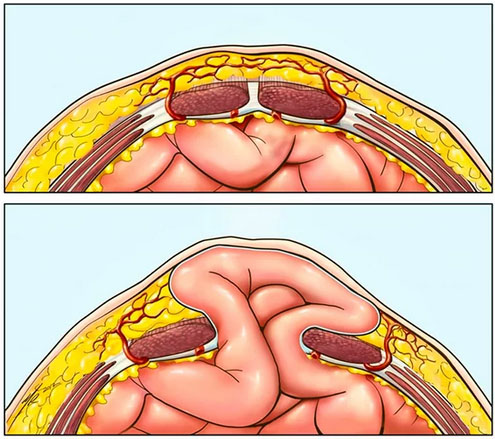
Практически осложняться послеоперационными грыжами могут любые операции на брюшной полости, однако наиболее часто грыжи после оперативного вмешательства образуются после удаления желчного пузыря, кишечной непроходимости, прободной язвы желудка, перитонита, аппендицита, грыжи белой линии живота/пупочной грыжи, миомы матки, кисты яичника, после кесарева сечения, проникающих ранений брюшной полости. В норме формирование послеоперационного рубца происходит на протяжении 2,5-3 месяцев, а окончательная его организация завершается через 12 месяцев.
Тенденция к росту образования вентральных грыж передней брюшной стенки (пупочные, околопупочные, грыжи белой линии живота) прямо коррелирует с возрастом пациента. Вентральная грыжа в пожилом возрасте обусловлена чаще всего жировым перерождением/атрофией мышечной ткани живота, наличием полиорганной патологии, уменьшением эластичности фасций/истончением апоневрозов, частичной гипотонией, увеличением в тканях передней брюшной стенки размеров/количества «слабых мест».
Кроме ускоренного развития инволюционных процессов в мышечных/соединительнотканных структурах брюшной стенки и замедления интенсивности репаративных процессов у пациентов в пожилом возрасте (старше 60 лет) и старческого возраста (свыше 75 лет) присутствуют и другие факторы риска: хроническая дыхательная недостаточность, затруднение мочеиспускания, запоры, аневризма брюшного отдела аорты. Послеоперационные вентральные грыжи у пациентов старше 60 лет зачастую приводят к инвалидизации, а при их осложнении и к летальному исходу.
В целом наличие вентральной грыжи и отсутствие адекватного лечения сопровождается высоким риском развития осложнений: ущемление внутренних органов, воспаление грыжевого содержимого, развитие угрожающего жизни больного острого перитонита.
Патогенез
В патогенезе развития послеоперационной грыжи лежат изменения структурной организации апоневроза. Характерно реомоделирование соединительной/мышечной ткани, обусловленное дистрофическими/восстановительными процессами. Процессы восстановления рассматривается в качестве заместительных компенсаторных процессов в ответ на гибель части ткани апоневроза. Трофическая функция апоневроза существенно снижается, что обусловлено редукцией микроциркуляторного русла, способствующей деструктивным трофическим изменениям соединительной ткани. В следствие нарушения метаболизма соединительной ткани апоневроз истончается, отмечается разволокнение коллагеновых пучков, а между его волокнами образуются заполненные жировой тканью пространства. Снижается соотношение коллагена I и III типов. Архитектоника рубца имеет разнонаправленные идущие в разных плоскостях эластические/коллагеновые волокна, образуя структуру неоформленной плотной соединительной ткани. Это существенно снижает прочность передней брюшной стенки и адаптацию ее к механическим нагрузкам, способствуя образованию грыж.
Классификация
Для вентральных грыж характерны разнообразие их локализации, размеров, форм, что затрудняет создание единственной их классификации. Согласно характерным признакам, выделяют:
- По величине грыж: малые, средние, обширные, гигантские.
- По локализации: нижние/верхние срединные и нижние/верхние правосторонние/левосторонние боковые.
- По наличию осложнений: неосложненная грыжа; ущемленная грыжа; перфорирующая грыжа с признаками кишечной непроходимости.
По составу грыжевого мешка: большой сальник, петли тонкого кишечника, мочевой пузырь, желудок.
По вправимости: вправимая/невправимая.
Причины
К основным причинам развития послеоперационных грыж относятся:
- Наследственные заболевания соединительной ткани (синдром Марфана), проявляющиеся ее слабостью, в том числе и несостоятельностью сформированных послеоперационных рубцов.
- Сопутствующие заболевания, приводящие к повышению внутрибрюшного давления (хронические запоры, бронхиальная астма, ожирение, хроническая задержка мочи, аденома простаты и др.) вызывающие постоянное напряжение краев раны/нарушение микроциркуляции и иннервации в этой зоне, что нарушает формирование плотного рубца.
- Неадекватные физические нагрузки после операции, нарушении режима ношения/неношение бандажа, что нарушает требования защиты рубца/поддержки мышечного каркаса в послеоперационном периоде.
- Воспаление послеоперационной раны, сопровождающееся нагноением рубца.
- Нарушение режима питания/диеты в период формирования рубца, приводящие к образованию запоров, что вызывает нарушение его структуры/снижению прочности.
- Погрешности в технике соединения тканей/технические ошибки хирурга при проведении операции (ошибки при выборе метода ушивания раны, чрезмерное натяжение тканей, некачественный шовный материал, расхождение швов и др.).
- К факторам, способствующим развитию вентральных грыж, относятся: обещая ослабленность организма, рвота/запоры в послеоперационном периоде, сахарный диабет, беременность/роды, системные заболевания, вызывающие нарушение структуры соединительной ткани.
Симптомы
В подавляющем большинстве случаев основным симптом является наличие выпячивания по линии/по сторонам послеоперационного рубца, для которого характерно:
- Локализация в месте послеоперационного шва.
- Увеличение опухолевидного выпячивания в положении стоя, при физической нагрузке (подъеме тяжестей), натуживании, кашле, резких движениях.
- Уменьшение/вправление опухолевидного выпячивания в горизонтальном положении.
- Легкость вправления при неосложненном течении.
- Клиническая картина может существенно варьировать в зависимости от состава грыжевого содержимого/наличия осложнений. Второй признак болезни по частоте встречаемости – боль., которая на ранних стадиях может быть незначительной или появляться лишь при физической нагрузке, но со временем становиться постоянной и резкой, особенно при невправимости грыжи.
- В дальнейшем, когда ущемляются в грыжевых воротах петли кишечника, начинается воспаление содержимого грыжевого мешка и изменения в ущемленной части кишечника, что проявляется отрыжкой, изжогой, чувством тяжести после еды, запорами, нарушением отхождения газов (вздутие кишечника вследствие застоя его содержимого), тошнотой, рвотой и кишечной непроходимостью. Грыжевое выпячивание в положении лежа становится невправимым. При грыжах с локализацией в области лобка, могут появляться дизурические расстройства.
Анализы и диагностика
Постановка диагноза уже на стадии физического обследования трудностей не вызывает: наличие в вертикальном положении несимметричного выпячивания в области послеоперационного рубца, увеличивающегося при покашливании/натуживании пациента и исчезающего в положении лежа является достоверным симптомом грыжи. Реже через истонченный рубец определяется перистальтика кишечных петель. Более детальные сведения о размерах/форме грыжи, изменения в мышечно-апоневротических структурах, наличии спаечных процессов можно получить с помощью инструментальных методов обследования: МРТ, КТ, УЗИ/обзорная рентгенография брюшной полости, эзофагогастродуоденоскопия, колоноскопия.
Лечение
Лечение послеоперационной грыжи проводится исключительно хирургическим путем и его задачей является возвращение в правильное анатомическое положение грыжевого содержимого (в брюшную полость) и восстановление целостности (пластика) брюшной стенки. Какое-либо лечение послеоперационной грыжи брюшной полости без операции неэффективно, поскольку не приводит к ликвидации дефекта брюшной стенки. Однако в ряде случаев (наличие противопоказаний/отказ пациента от операции) приходится обходится без операции. Противопоказанием к проведению операции может быть заболевания со стороны сердечной/дыхательной системы, беременность, нарушение свертывания крови. Консервативное лечение направлено не на ликвидацию дефекта брюшной стенки, а на предупреждение осложнений и включает:
- Исключение любой тяжелой физической нагрузки (подъем тяжестей/недопущение резких движений).
- Ношение специального бандажа.
- При ожирении — нормализацию массы тела.
- Лечебную физкультуру с целью укрепления мышц брюшного пресса.
- Лечение заболеваний, сопровождающихся хроническим кашлем.
- Соблюдение диеты с целью недопущения запоров/метеоризма.
Принципы хирургического лечения. Оперативное вмешательство по поводу послеоперационных грыж состоит из двух этапов:
- грыжесечения (иссечение грыжевого мешка);
- пластики (закрытия грыжевых ворот).
Существуют две группы методик пластики — натяжные и ненатяжные методы.
Натяжная пластика осуществляется местными тканями без их значительного натяжения и заключается в ушивании не рассасывающимися нитками дефекта апоневроза брюшной стенки. Однако эта методика используется в случаях небольшого размера дефекта апоневроза.
Ненатяжная пластика (закрытие дефекта апоневроза синтетическим протезом) является наиболее рациональным методом герниопластики. Наиболее часто используются сетчатые эндопротезы из различного материала (полипропиленовые, полиэфирные, политетрафлюороэтиленовые).

При этом, натяжение собственных тканей организма не возникает, протез постепенно прорастает соединительно-тканной капсулой, практически отсутствуют боли после операции, характерна относительно ранняя трудовая реабилитация прооперированного.
Однако, внедрение в качестве пластического материала синтетических сетчатых эндопротезов привело к появлению новых, ранее не встречавшихся при грыжесечениях аутотканями осложнений: отторжение эксплантата, образование в области расположения сетки кист, прорезывание швов в местах крепления протеза, инфицирование имплантанта, образование кишечных свищей, миграция синтетического протеза в брюшную полость, развитие спаечной кишечной непроходимости.
С целью минимизации осложнений при операции по поводу послеоперационных грыж показано однократное назначение антибиотиков широкого спектра действия (Ампициллин, Цефоперазон, Амоксициллин с Клавулановой кислотой, Имипенем + Циластатин, Пиперациллин +Тазобактам и др.).
Доктора
Лекарства
Антибиотики (Ампициллин, Цефоперазон, Амоксициллин с Клавулановой кислотой, Имипенем + Циластатин, Пиперациллин + Тазобактам).
Процедуры и операции
Существует много способов расположения сетчатых эндопротезов в анатомических структурах (слоях) передней брюшной стенки, в соответствии с чем выделяют несколько основных вариантов пластики дефектов передней боковой стенки брюшины (рис. ниже):
- Метод «onlay» — накладка сетчатого эндопротеза с поверх мышечно-апоневротического слоя.
- Метод «inlay» — вкладка сетчатого эндопротеза между краями мышечно-апоневротического слоя грыжевого дефекта.
- Метод «sublay» — подкладка сетчатого эндопротеза снизу мышечно-апоневротического слоя с его отграничением от органов брюшной полости.
- Метод «IPOM»— наложение сетчатого эндопротеза внутрибрюшинно (непосредственно на брюшину) в области грыжевых ворот. Выполняется открыто/лапароскопически.
- Комбинированный метод — использование местных собственных тканей пациента с укреплением сеткой. Операция может выполнятся 2 способами — техника разделения компонентов/пластика по принципу «край в край».

Диета
Специальной диеты при послеоперационных грыжах нет, однако рацион питания должен быть скорректирован в сторону ограничения объема принимаемой одновременно пищи (то есть показан 5-6 кратный прием пищи малыми порциями). Из рациона питания исключаются все продукты, усиливающие газообразование/запоры — насыщенные мясные бульоны, капусту, пряную, жирную и острую пищу, бобовые, рис, черный хлеб, молоко/молочные продукты, свежая сдоба, мучные изделия, вяжущие фрукты/ягоды, газированные напитки.
В основе рациона должны быть диетические сорта мяса, нежирная рыба, куриные яйца, творог, каши, запеченные овощи, фрукты, отвар шиповника, компот из сухофруктов, некрепкий чай.
Профилактика
С целью профилактики развития послеоперационных грыж рекомендуется:
- ношение соответствующего размера бандажа;
- ограничение физических нагрузок после полостных операций на установленный хирургом срок;
- нормализация массы тела;
- сбалансированный рацион питания с целью предупреждения метеоризма/запоров;
- соблюдение на всех этапах операции правил асептики, адекватная предоперационная подготовка пациента, применение качественного шовного материала, правильное ведение пациента после операции.
Последствия и осложнения
К осложнениям послеоперационных грыж относятся воспаление содержимого грыжевого мешка/оболочек грыжи, образование спаек в брюшной полости. Основным и наиболее грозным осложнением является ущемление грыжи с развитием кишечной непроходимости с высоким риском развития перитонита и летального исхода.
Прогноз
В большинстве случаев прогноз после хирургического лечения благоприятный. Сохраняется риск развития рецидива. При ущемлении грыжи – прогноз неблагоприятный, в 8,8% случаев отмечается летальный исход.
Список источников
- Грубник В.В., Парфентьев Р.С., Воротынцева К.О. Лапароскопические методы герниопластики при лечении вентральных грыж // Альманах Института хирургии им. А.В. Вишневского. – 2010.- Т 5, № 1. – С. 152.
- Дибиров М.Д., Торшин С.А., Измаилов М.И. Проблемы лечения вентральных грыж в пожилом и старческом возрасте // Мат. VII Всероссийской конференции общих хирургов. Красноярск, 2012. – С. 307-309.
- Егиев В. Н. Опыт внутрибрюшной пластики вентральных грыж / В.Н. Егиев, А.Л. Соколов, В.С. Волкоедов, Н.А. Ермаков // Альманах Института хирургии им. А. В. Вишневского. – 2010.- Т. 5, № 1. – С. 153.
- Морфологические и функциональные изменения мышц передней брюшной стенки при послеоперационных вентральных грыжах / Шпаковский Н.И., Филиппович Н.Ф., Володько Я.Т., Зуев В.С., Рылюк А.Ф. // Журнал здравоохранение Белоруссии, 1983.- №5.- С.39-42.
- Дибиров М.Д., Торшин С.А., Измаилов М.И. Проблемы лечения вентральных грыж в пожилом и старческом возрасте // Мат. VII Всероссийской конференции общих хирургов. Красноярск, 2012. – С. 307-309.
Источник
