Позвоночные грыжи в ушах
Здравствуйте! Мне 34 года, уже год, а может и больше живу с грыжей с5-с6 4мм. начну с фактов, а потом анализ!
в октябре- ноябре 2016 года вечером после работы слабость, сил совсем не оставалось, а на выходные головокружение и слабость постоянные! начал чаще и больше гулять, кушать фрукты итд-пользы не было, только если полежать полдня слабость уменьшалась. в декабре три круга орви-второй круг был с 26 декабря 2016 по новый год, но 30 промыл нос 2 литрами воды и начался шум в ушах и звон который то есть, то нет, но сохранился до сих пор… в общем в третий круг (01.01.17г.) назначили антибиотик цефтриаксон и прочее, температура 37 и признаки орви (ломка, звон, слабость) держались до 06.01.17г. Сходил на прием к неврологу платному (Око Эрик Франсуа), он все выслушал (головокружение, слабость, температура итд, я предполагал остеохондроз) и говорит, что остеохондроз бывает только у маленьких детей (сколиоз и прочее), а МНЕ НУЖНО УСПОКОИТЬСЯ! то же самое родители и жена говорили. УСПОКОЙСЯ!!! Со мной происходит что-то, а они мне успокойся… для лечения назначил фезам (капсулы 2-3 месяца), анвифен капсулы, семакс капли в нос.
08.01.17г. температура была в районе -25, когда замерзать начал звон в голове усилился. Осталось или появилось к 08.01.17 головокружение со слабостью, вышел на работу, а самого как пьяного качает, ходить прямо невозможно от стены к стене (притом что спиртное крайний раз употребил в середине декабря), плюс головные боли и толи дыхания не хватает, какое то состояние на грани сознания-всерьез опасался что упаду в обморок, но вроде как то держался. Терапевт открыл больничный только на неделю, мол последствия антибиотика – пройдут скоро, назначен нейрокс в уколах и циннаризин. Пошел на мрт платное – головной мозг и сосуды, позвоночник шейный отдел и сосуды (вышло 8900 с диском).
МРТ сосудов шеи: МРА картина асимметрии экстракраниальных отделов позвоночных отделов, без изменений по сравнению с исследованием от 09.10.15г.
МРТ ШОП от 10.01.17г.: анамнез жалобы на боли в шейном отделе позвоночника.
Физиологический шейный лордоз сохранен. Анатомия кранио-вертебрального перехода не нарушена (миндалины мозжечка расположены на уровне большого затылочного отверстия). Снижена интенсивность МР-сигнала от С5-7 дисков. Высота тел позвонков не изменена. Определяются краевые костные заострения по передним и боковым контурам тел С5-С7 позвонков. Замыкательные пластины позвонков существенно не изменены.
Дорзальные экструзии дисков:
медианная сублигаментарная С5-С6 размером 0,4см, позвоночный канал на уровне пролабирования диска не сужен; просвет корешковых каналов симметричен, не сужен. Позвоночный канал в сагиттальной плоскости на уровне исследования не сужен. Пре- и паравертебральные мягкие ткани не изменены.
Спинной мозг, включая цереброспинальный переход, имеет обычную конфигурацию, ширину и однородную структуру.
Позвоночные суставы конгруэнтны, выявлены признаки спондилоартроза на уровне С2-Th1 сегментов.
Заключение: МР-картина дистрофических изменений ШОП (остеохондроз); дорзальной экструзии С5/6 диска. Признаки спондилоартроза на уровне С2-Th1 сегментов. Нарушение статики ШОП (выпрямлен лордоз).
Был на приеме у 2-3 неврологов (поделайте упражнения лфк, воротник шанца, ортопедическая подушка, нейромидин, витамины группы В) и одного платного невролога (успокойтесь, попейте антидепрессанты).
Похудел с 82 (сухая масса 76 в декабре) до 74 в январе-феврале 2017г. (Сейчас 10.01.18г. сухая масса 68,5, а в среднем 71)
Через неделю вышел на работу, голова кружилась, но меньше. начались приступы удушья, сердце билось сильно казалось выскочит (скачки давления?), в целом чувствовал себя плохо (гипоксия? мозга и не только).
В феврале 2017г. профилакторий-санаторий: электрофорез на ШОП, магнит АЛМАГ-01, массаж ручной 5 сеансов достаточно аккуратно, кислородный коктейль, травы, свежий воздух и сауна 5-10 минут только согреться, 3 дня цефтриаксон, потом дексаметазон 3 дня и затем циннаризин и кортексин. упражнения лфк изометрические на шею каждые 1-2 часа по 15 минут.
В марте сходил к ортопеду назначили амелотекс пить в таблетках и мазать, витамины гр В и хандрогард в уколах 20 шт. через день.
Состояние в феврале и марте более менее, в общем и целом пока есть какое-то лечение вроде более-менее, а как заканчивается неделя-две проходит и опять начинались головные боли
Циннаризин перестал принимать в конце марта, в середине апреля опять головные боли, головокружения и ощущение рвоты пару раз, удушье с одышкой или ощущением, онемение пальцев среднего и безымянного на левой руке постоянное днем (до этого только ночью как будто отлежал).
В мае дневной стационар (сосудистые, ноотропы, капельницы, электрофорез) и физкультурный диспансер (лфк на шею и поясницу, вытяжка шеи, иглоукалывание, и магнит на спину).
Через пару недель в середине июня опять боли и головокружения со слабостью, напросился на электрофорез с карипазимом с эуфилином и димексидом, 9 раз сделали фирмы медфлорина, а в 10 вифитех – в этот же день или на следующий стало резко хуже, усилилось головокружение в сочетании с болью голову просто рвет что то внутри, прилег вроде полегче стало плюс теплый чай но ощущение тяжести в голове и боли и какого то хаоса в голове осталось но в меньшей степени. через пару дней на работе в течение 3-5 дней часов в 10 утра в голове начинался какой-то полный хаос, тяжело было сформулировать слова/речь и произнести их внятно и четко, невролог назначила цераксон и церетон через день пить в течение месяца и на консультацию нейрохирурга отправила. слова сформулировать могу и связно произнести, но шум в голове с хаосом остались.
где-то с апреля-мая усиленно начали беспокоить мушки в глазах, в июне-июле усилились, пик в июле.
был на приеме у нейрохирурга-предложил дискэктомию с передним доступом и установкой аллотрансплантанта с фиксацией пластиной спереди, гарантий никаких никто не дает, руки неметь перестанут, но боли так понимаю будут хотя и меньше видимо. Микродискэктомии нет от слова совсем! Уфа!
в начале июля был приступ удушья нехватки воздуха, учащенное сердцебиение, попытался поделать упражения, повисеть обычно помогало становилось легче, а тут только хуже, сел, прилег на траву- дыхание если не контролировать останавливалось, направился в сторону людей потихонечку разминаясь минут через 20-30 вроде отпустило.
с мая по август терафлекс капсулы 2-3 раза в день, в июле в отпуске на свежем воздухе, даже в бане боль не отпускала, сила есть, в теле здоровье чувствовалось, а в голове хаос, боль, звон, пока спать не ляжешь, только во время сна это мучение отступало вроде, хотя пальцы немели посреди ночи.
в августе назначили циннаризин, принимал до сентября, головные боли ушли в какой-то мере Потом вазобрал 2-3 месяца состояние еще лучше, но опять в октябре-ноябре приступы пошли, удушье, нехватка воздуха, скачки давления, немение пальцев.
был на приеме у другого нейрохирурга в октябре-предложил дискэктомию с передним доступом и установкой DCI, через полгода говорит приходите но руки могут онеметь по кисть и не вернуться! сказал об это неврологу-назначила церепро и нейрокс колоть и чередовать, по сегодняшний день 2-ой месяц колю.
пока колол церепро вроде даже руки неметь перестали, но сейчас опять большой палец и указательный то плохо чувствуют, то немеют, плюс шея и шум в голове.
Более краткую версию, результаты МРТ завтра постараюсь выложить!
Источник
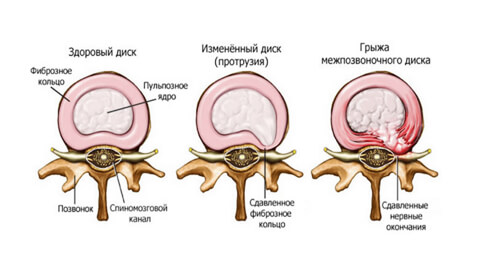
Межпозвоночная грыжа — распространенное заболевание опорно-двигательного аппарата, при котором фрагменты межпозвоночного диска выпячиваются или выпадают в позвоночный канал. Коварство заболевания в том, что на начальной стадии оно почти не беспокоит пациента, но без лечения и соблюдения осторожности патология быстро прогрессирует.
Патология нередко вызывает болезненные симптомы, на первый взгляд не связанные с позвоночником. Межпозвонковая грыжа может привести к параличу, вызвать нарушения мочеиспускания и дефекации, спровоцировать скачки артериального давления.
Как развивается заболевание
Молодой здоровый позвоночник подвижен и эластичен. Каждые позвоночный диск имеет оболочку — фиброзное кольцо. Внутри него заключено пульпозное ядро — студенистый хрящевидный наполнитель.
При травмах, чрезмерных нагрузках, заболеваниях, нарушении обмена веществ в фиброзном кольце появляются трещины или разрывы. Некоторое время пульпозное ядро удерживается продольной связкой, но потом выходит наружу — полностью или частично.

Есть четыре стадии развития болезни:
- Пролапс. При этой стадии небольшой фрагмент пульпозного ядра (до 3 мм) выходит за пределы диска, не нарушая его оболочку. Причина — первые дегенеративные изменения, нарушение кровоснабжения, обезвоживание, растрескивание оболочки.
Симптомы протрузии похожи на проявления остеохондроза: после физических нагрузок пациента беспокоит ноющая боль, он быстро утомляется. На этой стадии пациенты редко обращаются за врачебной помощью, списывая происходящее на усталость или возраст.
- Протрузия. От 4 до 16 мм пульпозного ядра выходит за пределы анатомических размеров фиброзного кольца. Это нарушает кровоснабжение диска, ядро давит на фиброзную оболочку и вызывает боль. Но если не зажаты кровеносные сосуды и нервы, она не слишком интенсивна.
На этой стадии оболочка диска еще не повреждена, но игнорировать симптомы уже опасно. Ведь если пациенту повезло меньше и выпятившееся ядро все же сдавило нерв, он будет страдать от нарушения чувствительности рук и ног, онемения и холода в пальцах. Если протрузия произошла в шейном отделе, может подниматься артериальное давление, начаться мигрень, головокружения, упасть зрение. Если в поясничном отделе — возникает люмбалгия и нарушения в работе органов малого таза.
- Экструзия. Ядро «выдавлено» со своего места на 6-15 мм, то есть почти полностью, но его форма сохранена. Человек ощущает резкую боль, ограничение подвижности, мышцы каменеют, возникает отек мягких тканей. «Прострел » происходит при каком-то внешнем воздействии: при поднятии тяжестей, резком движении, травме, простуде или стрессе.
На этом этапе хирургическое вмешательство не понадобится. Достаточно медикаментозно снять болевой синдром, отек и спазм мышц. Когда ослабеет спазм нервных окончаний, врач составит индивидуальную программу реабилитации. Это позволит избежать рецидивов.
- Секвестрация. Ядро выпадает, межпозвонковый диск защемляет нервные окончания, боль становится постоянной. Выпячивание ущемлено, питание тканей невозможно и оно отмирает, вызывая воспаление. В самом сложном случае грыжа выдавливается в спинномозговой канал и там провоцирует гнойные процессы.
Кроме сильной боли и скованности секвестированная грыжа может вызвать неврологические болезни, отказ работы внутренних органов, лишить способности двигаться самостоятельно. В этом случае промедление опасно, его последствия могут быть необратимы. Если безоперационная терапия неэффективна, врач предложит хирургическое вмешательство.
Какие бывают межпозвоночные грыжи
Болезнь имеет градацию по нескольким признакам.
По расположению:
- в поясничном отделе. Самый распространенный тип патологии, до 65 % грыж возникают именно в пояснице;
- в грудном отделе, до 31% случаев;
- в области шеи, 4%.
По времени возникновения:
- Первичные;
- Вторичные, возникают вследствии дегенерации диска.
По анатомическим особенностям:
- свободная. Продольная связка сохраняет вертикальное положение позвоночника, содержимое пульпозного ядра проходит через нее.
- блуждающая. Ядро вытекает, отрывается от диска и перемещается по спинномозговому каналу;
- Перемещающаяся. Возникает при травме или экстремальной нагрузке, сопровождающейся смещением диска. Когда нагрузка исчезает, ядро может вернуться на место или закрепиться в неправильной позиции.
По направлению выпадения ядра:
- Переднебоковая, находится в передней части позвонка. Внедряется в продольную связку и вызывает сильную боль.
- Заднебоковая, проникает сквозь заднюю стенку фиброзного кольца
По виду тканей, которые выступают за границы кольца:
- пульпозная, возникает когда ядро выдавливается через трещины фиброзного кольца;
- хрящевая, в этом случае выдавливается потерявший эластичность хрящ;
- костная, на нервные окончания давят костные разрастания и остеофиты. Чаще встречается у пожилых пациентов, страдающих спондилёзом.
Важно! у пациента одновременно могут возникнуть несколько разных видов межпозвонковых грыж. Необходимо внимательно исследовать каждый болезненный участок и дифференцировать лечение.
Причины возникновения и факторы риска
Определить этиологию болезни в каждом конкретном случае непросто, ведь пусковым механизмом может стать несколько причин или хронические заболевания. Самыми распространенными являются:
- травмы позвоночника;
- наследственная предрасположенность;
- доброкачественные или злокачественные новообразования;
- болезни позвоночника — лордоз, сколиоз, остеохондроз;
- инфекционные и вирусные заболевания;
- лишний вес;
- тяжелые физические нагрузки;
- беременность;
- малоподвижный образ жизни;
- возрастные изменения.
Симптомы грыжи позвоночника
Небольшие грыжи межпозвоночного диска не давят на нервные окончания и пациент не подозревает о заболевании. Первые проявления легко перепутать с признаками остеохондроза. Но чем сильнее разрушается фиброзное кольцо, тем интенсивнее становятся боль. Кроме того, первыми признаками грыжи являются:
- отечность и напряженность мышц;
- кифоз или сколиоз;
- ощущение жжения, покалывания;
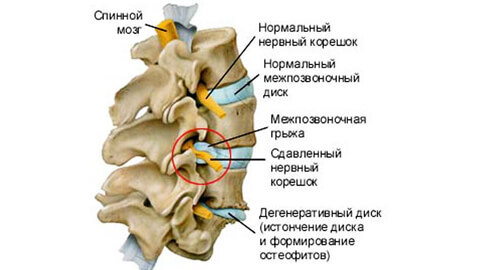
Боли при грыже могут быть тупыми ноющими и острыми, рвущими или стреляющими. Пациент ищет положение, в котором страдания ослабевают и принимает вынужденное положение, рефлекторно изгибая позвоночник. Нарушается походка, болезненны не только мышцы поясницы, ягодиц и голени, но даже кожа. В ответ на легкий укол или щипок она проявляет гиперестезию — резкую болезненность. Меняются рефлексы коленных или ахилловых сухожилий. Появляется слабость и легкая атрофия ног, дряблость мышц.
При грыже пациент ощущает боли постоянно. Они усиливаются при определенных движениях, ходьбе, кашле, чихании, иногда сопровождаются повышением температуры, онемением рук и ног.
Дополнительные симптомы зависят от локализации грыжи. Если патология развивается в шейном отделе— это головная боль и зажатость шеи, тошнота, шум в ушах повышение внутричерепного давления и даже эпилепсия.
При повреждении грудного отдела боль имитирует сердечный приступ, в пояснице — простреливает в бедро. Нередко поясничная грыжа вызывает частое и болезненное мочеиспускание, обострение геморроя, непривычную потливость или сухость ног.
Чем опасно заболевание
Если пациент не находит времени на полноценное лечение, он серьезно рискует собственным здоровьем. Самая серьезная опасность — полный паралич, он возникает вследствии выраженного пролапса, когда деформированный хрящ повреждает спинной мозг.
Грыжа поясничного отдела позвоночника приводит к нарушению иннервации органов брюшной полости и малого таза: дисфункции кишечника, мочевого пузыря, репродуктивных органов, снижению мышечной силы, ущемлению седалищного нерва. У мужчины развивается аденома простаты. Геморрой и варикозное расширение вен — тоже следствие нарушений в работе опорно-двигательного аппарата.
Грыжа грудного отдела вызывает коксартроз, нарушает правильное положение структур коленного сустава, постановку стоп. Искривляется положение берцовых костей.
Увеличивающаяся грыжа шейного отдела может спровоцировать ишемический инсульт, сопровождающийся парализацией, утратой речи, атаксией. В области шеи расположены важнейшие кровеносные сосуды, нарушение их проходимости повлечет проблемы мозгового кровообращения. Следствием будут парезы, боль в локтевых суставах, запястьях и плечах, нарушения в работе легких, сердца и щитовидной железы.
Диагностика
Врачебную помощь при заболевании оказывают невролог, терапевт и ортопед. Первые тревожные сигналы врач заметит при визуальном осмотре пациента — нарушение осанки и недостаточную чувствительность участков тела в зоне действия защемленного нерва. Прощупывая позвоночник специалист определит, насколько спазмированы и болезненны мышцы и местоположение патологии. Вас могут попросить согнуться и разогнуться, чтобы оценить ограничение подвижности. Врач проведет диагностику рефлексов в коленном и ахилловом сухожилии.
Размер и локализацию грыжи поможет определить МРТ, КТ и рентгенография в боковой и фронтальной проекциях.
Методы лечения
Первостепенная задача — облегчить состояние пациента, поэтому терапия начинается с приема обезболивающих средств и полного покоя. Для устранения болевых неврологических проявлений врач выпишет противовоспалительные нестероидные препараты, миорелаксанты, лечебные мази — раздражающего действия и для снятия отечности.
Надежный способ обезболивания пораженного участка — рентген-контролируемая блокада. Под местным обезболиванием врач введёт лекарство в место пережима нервных окончаний.
Когда появится устойчивая положительная динамика, врач скорректирует прием лекарств. Главное на этом этапе — следовать комплексу лечебно-профилактических мероприятий. За динамикой лечения будет наблюдать невропатолог, пациент должен проходить осмотр не реже, чем раз в месяц.
Для восстановления хрящевой ткани применяются хондропротекторы. Минимальный курс лечения — 3 месяца. Хорошо зарекомендовали себя препараты для улучшения кровообращения. Важно провести курсовой прием витаминов группы В, D, A, E. Это улучшит питание тканей и запустит процессы восстановления.
При лечении грыжи к хирургическому вмешательству прибегают только в крайних случаях: при большом размере грыжи и ее секвестрации, если нарушены важнейшие жизненные процессы или консервативная терапия оказалась неэффективной.
Безоперационные методы лечения
После полного обследования врач может рекомендовать лечение грыжи позвоночника средствами мануальной или физиотерапии. Однако эти методы оправданы только в отношении небольших грыж безопасной локализации.
Самые популярные методы безоперационного лечения:
- гирудотерапия. Фермент слюны пиявок способствует рассасыванию грыжи и улучшает кровообращение;
- криотерапия. При действии жидкого азота в пораженном участке активнее циркулирует кровь, благодаря чему улучшается питание тканей;
- остеопатия. Специалист активирует обменные процессы в тканях организма, снимая блоки, зажимы и застойные процессы при помощи массажа и точечного воздействия;
- иглоукалывание. Воздействие на организм пациента при помощи безболезненных направленных проколов специальными иглами.
Лучшими средствами физиотерапии грыжи позвоночника являются:
- массаж;
- лечебная физкультура;
- УВЧ;
- электрофорез и фонофорез;
- рефлексотерапия.
Каждый метод имеет свои особенности и противопоказания, оптимальный комплекс порекомендует лечащий врач.
Мануальная терапия не исцеляет заболевание, она лишь на некоторое время облегчает самочувствие пациента. Главное, что должен сделать пациент — исключить факторы риска и заботится о состоянии позвоночника.
Физические нагрузки
Отказываться от посильных физических упражнений нельзя. Разумные нагрузки мягко разгоняют застойные процессы, мышечный корсет обеспечивают стабильность грыжи. Движение восстанавливает правильный двигательный стереотип и симметрию движения.
Однако есть упражнения, которые категорически запрещены при грыже позвоночника:
- движения, связанные с осевой нагрузкой на позвоночник — поднятие гантелей, штанги, перенос тяжестей, жим ногами и скручивания;
- физическая активность, сопровождающаяся длительным пребыванием в вертикальном положении — бег, футбол, катание на лыжах.
- упражнения на прямых ногах и связанные с сокращением мышц спины;
- глубокие приседания.
Под запретом игра в гольф, бодибилдинг и конный спорт.
Занимайтесь плаванием, аквааэробикой, йогой и пилатесом, выполняйте разработанный тренером комплекс ЛФК. Полезна скандинавская ходьба, ведь в этом случае нагрузка распределяется и на спортинвентарь.
Профилактика
Чтобы не допустить опасного заболевания, необходимо:
- Улучшить подвижность позвоночника;
- Нормализовать питание диска;
- Сформировать мышечный корсет.
Это комплексный подход, он требует настойчивости и изменения образа жизни.
Чтобы свести опасность к минимуму:
- нормализуйте вес. Избыточная масса тела — это тяжелое испытание для позвоночника и всего опорно-двигательного аппарата. Но сбрасывайте килограммы постепенно, одновременно укрепляя мышечный корсет;
- следите за осанкой. Так нагрузка будет равномерно распределятся на каждый отдел позвоночника, это исключит застойные процессы, отеки и спазмы;
- откажитесь от курения. Циркулирующий в крови никотин затрудняет питание межпозвоночного диска, хрящевые ткани сохнут и растрескиваются;
- проходите сеансы массажа. Это улучшит кровообращение в малоподвижных зонах позвоночника, поддержит в тонусе мышцы и межпозвоночные диски;
- питайтесь сбалансированно. Продукты должны полностью восполнять потребность в витаминах, микроэлементах, жирах. Тяжелую балластную пищу следует исключить. Для здоровья позвоночника полезен животный белок, овощи и фрукты без термической обработки.
- не перегружайте спину, выполняйте разминку перед комплексом упражнений;
- прыгая, не приземляйтесь на пятки;
- отработайте технику бега, исключив сотрясения и жесткую постановку стопы;
- не сидите в одном положении более 30 минут;
- не сутультесь, следите за постановкой головы;
- не спите на мягком матрасе.
Источник
