Реабилитация после операционной грыжи

Развитие ущемления грыжи требует немедленной медицинской помощи. Любые неправильные действия, как и несвоевременное обращение к врачу, может закончиться развитием перитонита. Так называют острое хирургическое заболевание, при котором возникает воспалительный процесс на поверхности брюшины.
Если в момент ущемления в грыже были петли толстого или тонкого кишечника, может присоединиться острая кишечная недостаточность. Это опасное заболевание, которое проявляется:
- задержкой каловых масс из-за нарушения проходимости и перистальтики кишечника;
- интенсивными болями в абдоминальной области, которые возникают независимо от приема пищи;
- неукротимой рвотой.
Не менее грозным последствием является развитие воспаления в грыжевом мешке. Воспалительная патология приводит к покраснению в области грыжевого образования, местным повышением температуры тела, сильной непрекращающейся болью, отеком.
При проникновении инфекции в паховую грыжу у мужчины, грыжевой мешок полностью заполняется гноем. Так развивается флегмона, при которой есть большой риск разрыва тканей с излитием гноя в брюшную полость с последующим развитием перитонита.
Лапароскопическое удаление паховой грыжи у мужчин минимизирует риски развития осложнений. Они могут быть получены в ходе герниопластики при проколе органов, кровеносных сосудов, что может стать следствием недостаточного опыта у хирурга.
Иногда последствия после операции у мужчин развиваются в результате индивидуальных особенностей больного, несоблюдения рекомендаций хирурга во время реабилитационного периода. Реже к развитию осложнений приводят ошибки медицинского персонала.
К ятрогенным последствиям относят:
- Повреждение семенного канатика. Появляется по ошибке хирурга, когда при удалении грыжевого дефекта повреждаются семенники. Такое осложнение приводит к ослаблению мужской потенции, сбою гормонального фона и сперматогенеза, что в последующем может закончиться атрофией яичка и проблемами с фертильностью.
- Занесение инфекции в рану после операции. Это грозное осложнение, которое часто сопровождается развитием сепсиса.
- Повреждение петли кишки во время проведения герниопластики.
- Кровотечения с большой потерей крови и образованием внушительных гематом.
- Тромбозы глубоких вен нижних конечностей обычно появляются у мужчин пожилого возраста, а также у малоподвижных больных. Сопровождаются болезненными ощущениями в ногах, быстрой утомляемостью. Для предупреждения образования тромбов назначают антикоагулянты и тромболитики.
- Водянка яичка у пациента. Может развиться с одной или и с двух сторон. Состояние легко диагностируется по внешним признакам: мошонка сильно увеличивается на пораженной стороне.
- Отек яичка. В большинстве случаев возникает после операции, иногда проходит без специального лечения. Сопровождается болевым синдромом в области яичка.
- Повторное появление паховой грыжи при неправильных действиям во время реабилитации: интенсивная физическая активность, поднятие тяжелых предметов, резкие движения.
- Проникновение патогенной микрофлоры в область послеоперационного шва.
При нарушении режима двигательной активности, при тяжелых физических нагрузках, которые сопровождаются перенапряжением низа живота, может разойтись послеоперационный шов, появиться гематома или повторное формирование грыжи.
Источник
Рекомендации для больных, перенесших операцию по удалению грыжи межпозвонкового диска
Процесс реабилитации занимает от 3 месяцев до 1 года после операции в зависимости от ее сложности. После 6 месяцев пациентам рекомендуется продолжать занятия на реабилитационном оборудовании под контролем врача ЛФК или инструктора с целью профилактики рецидива грыжи межпозвонкового диска, для чего индивидуально подбирается комплекс упражнений для создания мышечного корсета и улучшения кровообращения в проблемных зонах.
Восстановительный период проходит под наблюдением врача невролога, который назначает курс медикаментозной терапии, рекомендует консультации других специалистов для более эффективного лечения.
Ранний реабилитационный период (от 1-ого до 3-х месяцев).
Рекомендации:
- Не сидеть в течение 3-6 недель после операции (в зависимости от тяжести операции).
- Не делать резких и глубоких движений в позвоночнике, наклоны вперёд, в стороны, скручивающие движения в поясничном отделе позвоночника в течение 1-2 месяцев после операции.
- Не садиться за руль и не ездить в транспорте в положении сидя в течение 2-3 месяцев после операции (можно ездить в качестве пассажира полулежа, разложив сиденье).
- Не поднимать более 3-5 килограмм в течение 3 месяцев.
- В течение 3 месяцев после операции не следуют ездить на велосипеде, заниматься игровыми видами спорта (футбол, волейбол, баскетбол, теннис и т.д.).
- Периодически разгружать позвоночник (отдых в положении лежа по 20-30 минут в течение дня).
- Ношение послеоперационного корсета не более 3 часов в день.
- Желательно не курить и не употреблять алкоголь в течение всего срока реабилитации. Интимная жизнь не противопоказана.
Реабилитация:
Как только пациенту разрешено ходить, он должен проконсультироваться с врачом ЛФК относительно сроков назначения и комплекса лечебной физкультуры, которые зависят от объёма и характера оперативного вмешательства, а также послеоперационных осложнений. Через месяц после неосложненной операции показаны занятия в гимнастическом зале (не в тренажёрном!) под контролем врача ЛФК, без становых нагрузок. Полезно плавание на животе.
Через месяц после операции в неосложненных случаях можно приступать к работе (вопрос о сроках и конкретно выполняемой работе решается в каждом случае индивидуально с лечащим врачом).
Поздний реабилитационный период (3-6 месяцев).
Рекомендации:
- Не рекомендуется поднимать более 5-8 килограмм, особенно без разминки и разогрева мышц спины, прыжки с высоты, длительные поездки на автомобиле.
- При выходе на улицу в непогоду: ветер, дождь, низкая температура, желательно надеть на область поясницы утепляющий пояс.
- Ношение корсета, особенно длительное, не рекомендуется во избежание атрофии длинных мышц спины.
Реабилитация:
В этот период можно осторожно под контролем врача ЛФК начинать формирование мышечного корсета, занимаясь упражнениями на укрепление мышц спины.
После 6 месяцев и не реже 2-х раз в год рекомендуется проходить курс массажа, физиотерапии и щадящей мануальной терапии на все отделы позвоночника.
Здоровый образ жизни, отказ от курения, регулярные занятия в гимнастическом зале, плавание, баня, ограничение поднятия тяжестей значительно уменьшают риск развития грыж межпозвонковых дисков.
Для профилактики боли в спине следует избегать: стрессов, переохлаждений, длительного монотонного труда в вынужденной позе, поднятие тяжестей, резких движений на холодные, не разогретые мышцы, появления избыточного веса тела.
Кроме того, на любом этапе реабилитации можно включить в комплекс реабилитационных мероприятий иглорефлексотерапию и физиотерапию.
Рекомендуемый комплекс упражнений (через месяц после операции)
Общие рекомендации:
- Вначале делайте от 1 до 5 повторений упражнений 2 раза в день, доведя до 10 повторов каждого упражнения 2 раза в день.
- Выполняйте упражнения плавно и медленно, без резких движений. Если при выполнении вы почувствуете дискомфорт или болезненные ощущения, то некоторое время не делайте это упражнение. Если такие ощущения приобретают стойкий характер, следует обратиться к врачу.
- Интенсивность нагрузок зависит от вашего самочувствия. Как только появляется боль, снижайте интенсивность упражнений.
Упражнение 1. Лечь на спину. Медленно согнуть ноги в коленях и прижать к груди, почувствовать напряжение в ягодичных мышцах. Расслабить ягодичные мышцы. Держать ноги согнутыми в течение 45-60 секунд, затем медленно их выпрямить.
Упражнение 2. Лечь на спину, ноги согнуть в коленях, руки на полу в разные стороны. Приподнять таз над полом и удерживать в течение 10-15 секунд. Довести время удерживания до 60 секунд.
Упражнение 3. Лечь на спину, руки за голову, ноги согнуты в коленях. Ноги поочередно поворачивайте сначала в правую, затем в левую сторону, касаясь коленом пола; верхняя часть тела остается в горизонтальном положении. Удерживать ноги в повернутом положении до 60 секунд.
Упражнение 4. Лечь на спину, ноги согнуть в коленях, руки скрестить на груди, подбородок прижать к груди. Напрягая мышцы брюшного пресса, согнуться вперед и удерживаться в таком положении 10 секунд, затем расслабиться. Повторить от 10 до 15 раз, постепенно увеличивая число повторений.
Упражнение 5. Исходное положение на руках и согнутых в коленях ногах. Одновременно левую ногу и правую руку вытягивать горизонтально и зафиксироваться в таком положении от 10 до 60 секунд. Повторить, поднимая правую руку и левую ногу.
Упражнение 6. Исходное положение: лежа на животе, руки согнуты в локтевых суставах, лежат около головы. Выпрямляя руки, поднимите верхнюю часть тела и голову вверх, прогнувшись в поясничной области, при этом бедра не отрывайте от пола. Удерживайтесь в таком положении в течение 10 секунд. Опуститесь на пол и расслабьтесь.
Упражнение 7. Исходное положение лежа на животе, кисти рук под подбородком. Медленно, невысоко, поднимайте прямую ногу вверх, не отрывая таза от пола. Медленно опустите ногу и повторите с другой ногой.
Упражнение 8. Исходное положение: встаньте на одну ногу, вторую, выпрямленную, положите на стул. Наклоняясь вперед, сгибайте в колене ногу, лежащую на стуле, и удерживайтесь в таком положении в течение 30-45 секунд. Выпрямитесь и вернитесь в исходное положение.
Автор: В.И. Дикуль
Источник
Подписывайтесь, чтобы не пропустить! Подписаться
Послеоперационные вентральные грыжи Лечение у профессора Пучкова К. В.
Послеоперационная грыжа, называемая также вентральной, проявляется выпячиванием внутренних органов или их частей через дефект в зоне рубца, появившийся в результате операции. Причиной появления грыжи этого типа является дефект мышечно-сухожильного каркаса, который расположен на передней стенке брюшины. Послеоперационные вентральные грыжи могут развиваться как в ранние сроки после проведенной операции, так и в отдаленные.
Локализация грыж этого вида зависит от места проведенной операции, появившиеся:
- в зоне белой линии живота – возникают после срединной лапаротомии;
- в подвздошной области – после апендэктомии;
- в правом подреберье – после холецистэктомии или операции на печени;
- в левом подреберье – после хирургического вмешательства на селезенке;
- в латеральной поясничной зоне – после операции на почках или мочеточниках;
- в надлобковой области – после урологических и гинекологических операций.
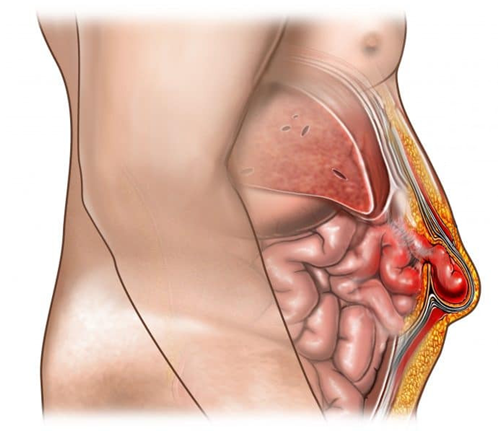
Причины появления послеоперационных (вентральных) грыж
Дефект мышечно-сухожильного каркаса развивается вследствие неспособности соединительной ткани справляться с нагрузкой, возникающей в результате повышенного внутрибрюшного давления или мышечных сокращений. Провоцирующими факторами, влияющими на развитие послеоперационной вентральной грыжи, являются:
- сопутствующие заболевания, в результате которых края операционной раны часто испытывают нагрузку, что ведет к нарушению иннервации и микроциркуляции, вследствие чего формирование плотного рубца невозможно; к таким заболеваниям или состояниям относятся: длительные запоры, упорный кашель, ожирение, аденома простаты, ишемия, гипертония и др.;
- особенность соединительной ткани (системная дисплазия) вследствие наследственных причин, от которой зависит прочность связок, сухожилий, послеоперационных рубцов;
- проведение операции в экстренном порядке – в этом случае невозможность достаточной предоперационной подготовки оборачивается нарушением моторики желудочно-кишечного тракта, как следствие – проблемы с пищеварением в послеоперационный период, что способствует повышению внутрибрюшного давления;
- технические погрешности в технике проведения операции – речь идет о некачественном шовном материале, излишнем натяжении тканей, воспалительном процессе, нагноениях, расхождении швов, длительной тампонаде или дренировании раны;
- несоблюдение пациентом рекомендаций в послеоперационном периоде – излишняя физическая активность, погрешности в диете, отказ от ношения бандажа.
Классификация
В зависимости от локализации различают вентральные грыжи:
- медиальные: срединные, верхне- и нижнесрединные;
- латеральные: верхние или нижние боковые, а также боковые право- или левосторонние.
В зависимости от размера дефекта послеоперационные грыжи могут быть:
- малыми – форма живота остается неизменной;
- средними – выпячивание занимает часть брюшной стенки;
- обширными – занимающими отдельную область стенки брюшины;
- гигантская послеоперационная вентральная грыжа – занимает 2-3 области брюшной стенки.
Также различают вправимые и невправимые выпячивания, рецидивные, осложненные и др. Классификация необходима для выбора подходящей тактики лечения послеоперационных вентральных грыж.
Клиническая картина
Выпячивание, появляющееся по линии или по сторонам послеоперационного рубца, на начальном этапе безболезненное и легко вправляется. Однако со временем появляются боли тянущего характера, усиливающиеся при действиях, способствующих увеличению внутрибрюшного давления. В зависимости от того, какие органы перемещаются в грыжевой мешок, появляются те или иные симптомы.
| Содержимое грыжевого мешка | Симптомы |
| Желудок | изжога, отрыжка, ощущение тяжести в эпигастрии, возможна периодическая рвота; |
| Петли кишечника | метеоризм, запоры, застой каловых масс; |
| Большой сальник | боль, не слишком интенсивная, без четкой локализации; |
| Мочевой пузырь | учащенное и болезненное мочеиспускание. |
При отсутствии лечения рано или поздно появляются осложнения, среди которых наиболее серьезным является ущемление грыжи, что может привести к развитию кишечной непроходимости, некрозу, перфорации, перитониту, септическому состоянию. При развитии осложнений вентральных операционных грыж интенсивность проявлений возрастает, появившаяся рвота, боли, наличие крови в испражнениях – повод к немедленному обращению к врачу. Отсутствие экстренной помощи приведет к летальному исходу.
Диагностика
Сегодня диагностировать послеоперационную грыжу не представляет сложности. О наличии отклонения свидетельствует ассиметричное выпячивание в зоне послеоперационного рубца, которое при натуживании увеличивается. При осмотре рубцовой ткани может просматриваться кишечная перистальтика. Показателем может быть симптом кашлевого толчка при введении пальца в грыжевые ворота. О попадании тех или иных органов в грыжевой мешок свидетельствует изменение звука при перкуссии (простукивании).
Если же диагностика затруднена, что возможно на начальных этапах или у пациентов с ожирением, может быть назначено обследование, куда входит, прежде всего УЗИ передней брюшной стенки, позволяющее подтвердить/исключить наличие грыжевого отверстия, оценить размеры дефекта, наличие спаек, кишечной непроходимости и т.д.
Также весьма информативна герниография, томография. С целью получения более полной картины, в том числе для оценки отношения других органов к грыже, могут быть также рекомендованы дополнительные методы обследования: эзофагогастродуоденоскопия, цистоскопия, колоноскопия и др.
Для определения стадии послеоперационной грыжи и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru фото живота в прямой и боковой проекции в надутом и спокойном состоянии (можно снять телефоном), полное описание УЗИ брюшной полости и передней брюшной стенки, выписки предшествующих операций, желательно осмотр хирурга, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.

Патент. Способ коррекции стресс-индуцированных изменений системы гемостаза при оперативных вмешательствах у пациентов с метаболическим синдромом

Патент. Способ коррекции стрессорной реакции и адаптационной стратегии организма при выполнении оперативных вмешательств
Лечение
Единственно возможным методом лечения послеоперационной вентральной грыжи является хирургическое вмешательство. Консервативная терапия возможна лишь при наличии противопоказаний к проведению операции. В этом случае пациенту рекомендуется использование специального бандажа.
Метод операции при вентральной послеоперационной грыже подбирается с учетом целого ряда факторов: размера выпячивания, локализации, наличия осложнений. При небольших грыжах, не превышающих в диаметре 2 см, возможно ушивание дефекта апоневроза. Большие дефекты закрываются с помощью пластики с использованием синтетического импланта – проводится так называемая ненатяжная герниопластика. В этом случае вместо сшивания краев апоневроза на дефект накладывается сетчатый имплант, который со временем прорастает соединительной тканью, образуя прочный каркас.
Послеоперационные вентральные грыжи живота требуют особого подхода, поскольку нередко процесс осложняется спаечной болезнью, наличием различных сопутствующих заболеваний, большими размерами дефекта на передней брюшной стенке, а также избыточным весом пациента.
Как проводится удаление послеоперационной вентральной грыжи
«Золотым» стандартом в лечении вентральных грыж является лапароскопия. Все манипуляции выполняются через несколько небольших проколов на животе. Среди достоинств лапароскопического доступа:
- отсутствие обширной травматизации тканей;
- безболезненность;
- быстрое восстановление;
- отличный косметический эффект.
Операция также может быть проведена традиционным методом – с помощью напряженной герниопластики, однако открытый доступ используется в редких случаях, поскольку, в отличие от лапароскопии, имеет меньше преимуществ.
Скорость восстановления после оперативного лечения послеоперационной вентральной грыжи зависит от вида оперативного вмешательства. После лапароскопии пациент выписывается, как правило, на второй день, спустя неделю человек возвращается к привычному образу жизни. При удалении гигантских послеоперационных вентральных грыж открытым методом восстановление может занять чуть больше времени, к тому же пациенту может быть рекомендовано ношение специального бандажа, временное ограничение излишней физической активности, соблюдение рекомендаций по питанию, направленных на коррекцию веса.
Авторская методика лечения послеоперационных грыж методом лапароскопии
У более чем 80% пациентов с вентральными грыжами операция в нашей клинике проводится с использованием лапароскопического доступа. Для повышения эффективности лечения я разработал методику, которая позволяет добиться максимального результата. Эта технология применима также при повторной операции после проведенной ранее открытой герниопластики.
В основе моей авторской методики – приемы, сочетающие в себе ненатяжную герниопластику, открытую операцию и лапароскопию. В результате мне удается фиксировать сетчатые импланты без укрытия брюшиной, что позволяет минимизировать травматизацию тканей, сократить время операции и добиться отличного косметического эффекта. Основные этапы операции по моей методике заключаются в следующем:
Видео из операционной. Лапароскопическая операция по поводу большой послеоперационной вентральной грыжи
- Использование лапароскопа под углом 30° для лучшего обзора внутренней брюшной стенки и органов, введение его как можно латеральнее от дефекта также улучшает визуализацию краев дефекта. При наличии срединной грыжи или расположенной правее я устанавливаю дополнительно троакары.
- После введения троакаров проводится обзорная лапароскопия, рассекаются спайки в зоне грыжевых ворот, при вовлечении в процесс кишечных петель или сальника я использую ультразвуковые ножницы или новейшие электрохирургические платформы Liga Sure (США, Швейцария). Максимальное рассечение спаек и структур важно для лучшего сопоставления сетки и брюшины в зоне операции.
- После точного определения размеров грыжевых ворот подбирается протез, слегка превышающий размер дефекта, что обеспечивает его перекрытие.
- Для уменьшения дефекта брюшной стенки я использую частичную герниографию; так удается не только уменьшить содержимое грыжевого мешка, но и предотвратить дальнейшее увеличение грыжевого выбухания, а также восстановить анатомическую и функциональную целостность стенки брюшины.
- Затем на дефект устанавливается сетка, перекрывая его на 3-5 см во всех направлениях. Более обширное перекрытие исключает возможное выдавливание импланта в грыжевые ворота, улучшает биологическую фиксацию, укрывает весь рубец, исключая риск появления незащищенного участка, где могли бы появиться новые грыжи в дальнейшем.
- После установки сетки проводится ее фиксация по периметру дефекта с отступом от края грыжевых ворот на 3-4 см. Использование комбинированной методики фиксации импланта (трансфасциальные швы, такеры – титановые и рассасывающиеся) позволяет не только надежно закрепить сетку, но и свести к минимуму болевой синдром после операции.
- Для лучшего слипания импланта и остатков грыжевого мешка в послеоперационном периоде пациенту надевается бандаж или специальное компрессионное белье. Такой подход предупреждает скопление жидкости в зоне вмешательства и улучшает косметический результат. Ношение бандажа рекомендовано в течение 2-3 месяцев.

Подготовка сетчатого импланта. Дополнительные нити фиксируются к сетке
Пациенты, прооперированные по авторской методике, в день операции могут подниматься с постели, причем даже те, у кого была удалена грыжа больших размеров. Разработанные мною приемы позволяют свести к минимуму риск развития осложнений и рецидивов после операции. Используемые композиционные эксплантаты, сочетающие антиадгезионные свойства с быстрым и качественным врастанием в ткани, через время замещаются собственной брюшиной, покрывающей имплант по всей поверхности. В дальнейшем пациент не ощущает его присутствия.
Послеоперационные вентральные грыжи практически не встречаются у пациентов, прошедших лечение в клиниках, оснащенных современным оборудованием, укомплектованных штатом высококлассных специалистов. Адекватная подготовка к операции, качественный материал, опытные специалисты, в совершенстве владеющие техникой проведения операций – тот минимум, который исключает риск развития послеоперационных осложнений, в том числе вентральных грыж.
Я провожу операции по удалению послеоперационных грыж с 1994 года, из них более 450 хирургических вмешательств было проведено с использованием сетчатых имплантов. Результаты проведенных операций обобщены в многочисленных научных публикациях. Для увеличения эффективности лечения я разработал собственную методику, которая успешно применяется у пациентов с вентральными грыжами разных размеров.
Наша клиника специализируется в области высокотехнологичной медицины, используя все достижения малоинвазивной эндоскопической хирургии. Оборудование экспертного класса, доступность всех видов диагностики, использование современных препаратов – мы делаем все, чтобы лечение было эффективным и безболезненным.
Задать вопросы или записаться на консультацию
ТЕЛЕМЕДИЦИНА
 «Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное – свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное – свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Искренне ваш,
хирург Константин Пучков»
Источник
