У кого чаще наблюдаются бедренные грыжи
2) у женщин
При каких грыжах грыжевой мешок чаще бывает многокамерным с дополнительными перегородками, карманами, кистами?
5) послеоперационных вентральных
4709 Укажите характерные симптомы ущемления в грыже мочевого пузыря:
4) дизурия, гематурия
4710 Какие осложнения грыжи могут наблюдаются у больного 80 лет с левосторонней пахово-мошоночной грыжей при постоянном ношении бандажа? а) превращение вправляемой грыжи в невправляемую; б) ущемление грыжи; в) трофические язвы на коже; г) травматизация и атрофия тканей передней брюшной стенки; д) лимфостаз нижних конечностей. Выберите правильную комбинацию ответов:
2) а, б, в, г
4711 Укажите формы грыж, которые не имеют грыжевого мешка: а) прямые паховые; б) бедренные; в) эмбриональные пупочные; г) скользящие; д) ложные травматические. Выберите правильную комбинацию ответов:
4) в, г, д
4712 Выберите ведущие признаки, отличающие косую паховую грыжу от прямой: а) грыжевой мешок находится в элементах семенного канатика; б) грыжевой мешок располагается отдельно от элементов семенного канатика; в) грыжевой мешок может быть врожденным; г) грыжевой мешок может быть приобретенным; д) грыжевой мешок выходит через глубокое паховое кольцо. Выберите правильную комбинацию ответов:
2) а, в, г, д
4713 Перечислите методы дополнительного обследования перед плановой операцией у больных пожилого возраста при грыжах белой линии живота: а) УЗИ брюшной полости; б) рентгенография легких; в) ЭГДС; г) электроэнцефалография; д) внутривенная урография. Выберите правильную комбинацию ответов:
1) а, б, в
4714 Какие из перечисленных видов грыж относят к внутренним? а) грыжи белой линии живота; б) диафрагмальные грыжи; в) спигелевой линии г) грыжи Трейтца; д) илеоцекальные грыжи. Выберите правильную комбинацию ответов:
1) б, г, д
Что такое рихтеровское ущемление грыжи?
4) любое пристеночное ущемление кишки
4716 Больная с избыточным питанием и гиперстеническим телосложением поступила для планового оперативного лечения по поводу послеоперационной вентральной грыжи. Грыжа см, вправимая. Укажите методы предоперационного обследования и подготовки больной:
5) рентгеноскопия желудка + спирометрия + стандартное обследование + ношение бандажапри вправленной грыже
Какой из факторов определяет абсолютные показания к операции при самопроизвольно вправившейся
Ущемленной грыже?
1) наличие симптомов перитонита
Какова клиническая картина при Рихтеровском ущемлении?
1) стертость клинической картины с минимальными изменениями в области грыжевого мешка
У пожилой больной с ущемленной паховой грыжей на обзорной рентгенограмме брюшной полости пневматизированные петли тонкой кишки, чаши Клойбера. Какой орган ущемлен?
4) тонкая кишка
4720 Для грыжи Литтре характерно ущемление:
4) меккелева дивертикула
Каков объем резекции в проксимальном и дистальном направлениях некротизированной на протяжении 10 см петли тонкой кишки?
4) проксимально ( 50 см, дистально ( 20 см
4722 У больной 60 лет с длительно существующей вправимой пупочной грыжей небольших размеров внезапно увеличилось в объеме грыжевое выпячивание, изменился характер болей, грыжа перестала полностью вправляться в брюшную полость. Укажите причину появившейся клинической симптоматики:
1) ущемление органа в грыжевом мешке
У больной с ожирением IV степени внезапно появились тянущие боли внизу живота справа с иррадиацией в правое бедро, тошнота, однократная рвота, пальпируется опухолевидное образование ниже паховой складки. О каком заболевании идет речь?
4) ущемленная бедренная грыжа
4724 Укажите признаки нежизнеспособности тонкой кишки при ущемленной паховой грыже: а) гиперемия стенки кишки; б) мутный выпот с неприятным запахом в грыжевом мешке; в) сегмент кишки между странгуляционными бороздами черного цвета с фибрином; г) пульсация сосудов брыжейки ущемленной кишки сохранена; д) после введения в брыжейку раствора новокаина пульсации сосудов не наблюдается. Выберите правильную комбинацию ответов:
3) б, в, д
4725 Какие клинические признаки встречаются при доброкачественных новообразованиях пищевода? а) дисфагия; б) потеря в весе; в) ощущение инородного тела в пищеводе; г) изжога; д) ноющая боль в подложечной области; е) гнилостный запах изо рта; ж) икота. Выберите правильную комбинацию ответов:
4) а, в
4726 Какие осложнения возможны при рубцовой послеожоговой стриктуре пищевода в отдаленном периоде: а) эзофагит хронический; б) кровотечение; в) рак пищевода; г) полипоз пищевода; д) перфорация пищевода; е) регургитация. Выберите правильную комбинацию ответов:
2) в
Какой метод исследования показан для выявления дивертикула пищевода?
1) рентгенологическое исследование
4728 Какие методы исследования наиболее информативны для диагностики доброкачественных новообразований пищевода? а) рентгенологическое исследование; б) эзофагоманометрия; в) эхография; г) эзофаго-ионометрия; д) эзофагоскопия. Выберите правильную комбинацию ответов:
4) а, д
4729 Какие исследования надо назначить при подозрении на рак пищевода? а) эзофагоманометрию; б) эзофагоскопию с биопсией; в) рентгенологическое исследование пищевода и желудка; г) электрокимографическое исследование пищевода; д) компьютерную томографию. Выберите правильную комбинацию ответов:
2) б, в
4730 Какой метод применяется для лечения доброкачественных новообразований пищевода: а) экстирпация пищевода; б) энуклеация опухоли пищевода; в) резекция сегмента пищевода; г) лучевая терапия; д) химиотерапия. Выберите правильную комбинацию ответов:
2) б, в
4731 Показанием к операции по поводу дивертикула пищевода следует считать: а) дивертикулы с задержкой контрастной взвеси менее 2 мин. (при рентгенологическом исследовании); б) выраженная клиническая картина (дисфагия, срыгивания, боли за грудиной, в спине); в) осложненные дивертикулы эзофаго- трахеальные, эзофаго-бронхиальные свищи; г) дивертикулы диаметром менее 2 см; д) подозрение на малигнизацию. Выберите правильную комбинацию ответов:
2) б, в
4732 Какие из перечисленных клинических признаков характерны для кардиоспазма? а) обильная рвота желудочным содержимым; б) срыгивание во время еды; в) избирательная дисфагия для некоторых продуктов, жидкостей (яблоки, апельсины, газированная вода); г) парадоксальная дисфагия; д) чередование анорексии с булимией. Выберите правильную комбинацию ответов:
2) б, в, г
4733 Больная 20 лет по ошибке приняла раствор каустической соды около 3 месяцев назад. В настоящее время развилась быстро прогрессирующая дисфагия. Рентгенологически определяется рубцовая стриктура средней трети пищевода. Диаметр его не превышает 2–3 мм. Показано лечение:
2) бужирование пищевода
Какой из перечисленных методов лечения кардиоспазма следует применить при стойком и длительном течении заболевания?
3) кардиодилатация
У больного 58 лет на фоне постоянных интенсивных болей за грудиной возникают мучительная изжога, срыгивание съеденной пищей. Боли нередко иррадиируют в межлопаточное пространство и левое плечо. Hа ЭКГ незначительные изменения миокарда. Какое исследование Вы предпочтете?
2) рентгенологическое исследование желудка
4736 Больной предъявляет жалобы на повышенную саливацию, чувство царапанья в горле, неловкость при глотании, кашель. Периодически после начала еды появляется дисфагия и припухлость на шее. Иногда, чтобы проглотить пищу, приходится принимать вынужденные положения, при этом слышны булькающие звуки, а припухлость исчезает. Ваш диагноз:
4) глоточно-пищеводный дивертикул
4737 Больная 47 лет эмоционально лабильна, удовлетворительного питания, жалуется на дисфагию, изжогу и загрудинные боли, при эмоциональном стрессе более выраженные. Загрудинная боль продолжается от нескольких минут до часа, иррадирует в челюсть, спину, возникают боли ночью, при ходьбе навстречу холодному ветру. Hитроглицерин уменьшает боль, после отрыжки или после приема соды боль также уменьшается. Hа ЭКГ патологии нет. Рентгеноскопия пищевода также без патологии. Ваш диагноз:
5) диффузный эзофагоспазм
4738 Больной 55 лет, страдающий циррозом печени, поступил в хирургическое отделение с кровотечением средней тяжести из варикозно расширенных вен пишевода. Hb – 85 г/л, АД – 110/60 мм рт. ст. Тактика:
1) зонд Блэкмора, питуитрин 20 ед. в 200 мл глюкозы, гемостатическая и заместительная терапия
4739 Пациент болен около 3 х лет, жалобы на затруднение прохождения пищи, регургитацию 1–2 раза в сутки, периодические боли за грудиной. Больной несколько пониженного питания, анализ крови в пределах нормы. Диагноз:
2) ахалазия пищевода

Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
Источник
Дата публикации 30 августа 2018Обновлено 19 июля 2019
Определение болезни. Причины заболевания
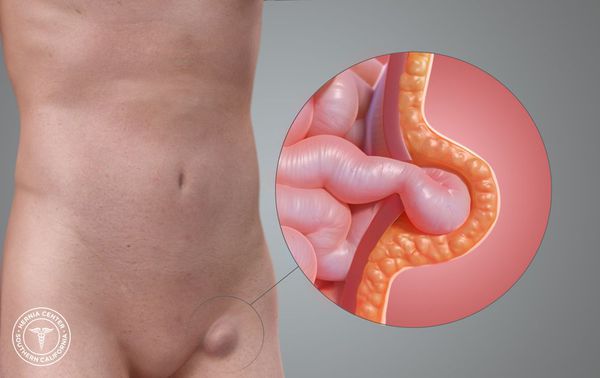
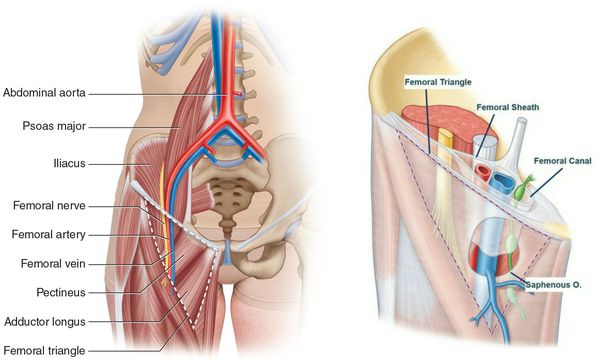
Бедренная грыжа — это припухлость в области бедра, расположенная непосредственно под паховой складкой, которая образуется вследствие выхода некоторых внутренних органов из полости живота на бедро.[1] Анатомически в этой зоне нет канала. Он образуется только при появлении грыжевого выпячивания.[2]
Слабое место — это зона, расположенная под паховой связкой, где из таза на бедро проходят основные сосудистые стволы, а также бедренный нерв (n. femoralis) и подвздошно-поясничная мышца (musculus iliopsoas).[3]
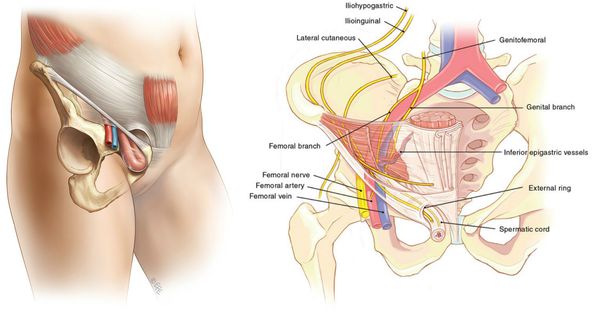
Анатомическая щель между пупартовой (паховой) связкой и костями таза посредством подвздошно-гребешковой связки делится на две области: мышечную и сосудистую лакуны. Так как мышечная лакуна ограничена прочным фасциальным листком, образование выпячиваний в этой анатомической области является большой редкостью.[4]
Большинство грыж на бедре формируется в зоне сосудистой лакуны, когда из живота, параллельно основным сосудистым стволам нижней конечности, выходит прядь сальника, участок кишки (тонкой или толстой). У женщин в грыжу может попадать мочевой пузырь, яичник, маточная труба, у мужчин иногда вовлекаются яички.[5]
К возникновению грыжи предрасполагают факторы, которые приводят к ослаблению мышечно-связочного каркаса передней брюшной стенки:
- проявление соединительнотканной дисплазии по причине врождённого снижения прочности связочного аппарата;
- ослабление брюшной стенки в результате избыточной массы тела, а также вследствие стремительного похудения, многократных беременностей, перенесённых операций, травм брюшной стенки, в том числе и нарушающих её иннервацию;
- атрофические изменения брюшной стенки при длительном снижении двигательной активности и некоторых неврологических заболеваниях;
- ослабление связочного аппарата брюшной стенки по причине профессионального занятия спортом и тяжёлой физической работы.
Непосредственно возникновение выпячивания обычно связано с повышением внутрибрюшного давления на фоне хронических запоров или нарушения мочеиспускания, упорного кашля, систематических или однократных физических усилий, связанных с поднятием тяжестей [6].
Бедренная грыжа по статистике чаще встречается у женщин. Соотношение мужчин и женщин среди лиц с данной патологией — 1:4. Это связано с особенностями строения женского таза, который шире, чем у мужчин, поэтому расположенные под паховой связкой лакуны у них также шире. В то же время женщины имеют значительно более слабые связки в области таза, которые необходимы для успешного родоразрешения.[7]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы бедренной грыжи
Клинические проявления заболевания зависят от:
- стадии развития грыжи;
- её размера;
- характера выпадающих органов;
- вправимости выпячивания;
- наличия осложнений.[8]
В начальной стадии, когда только начинается расширение бедренного кольца и формирование канала, обычно расположенного вдоль сосудистого пучка, основным проявлением заболевания является боль. Она может носить тянущий, непостоянный характер, усиливаться при различных видах физической нагрузки, кашле, напряжении мышц передней брюшной стенки. Возможна иррадиация (распространение) боли на бедро, в промежность, яички, в таз и поясницу. У женщин часто такие боли трактуются как гинекологические и становятся причиной длительного и безуспешного лечения.[9]
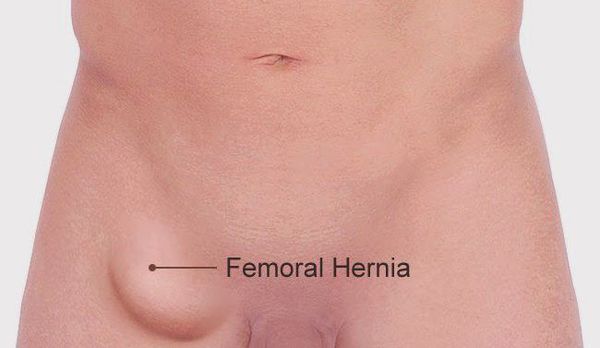
При появлении характерного выпячивания на бедре диагноз не вызывает сомнения. На появление припухлости обычно обращает внимание сам пациент.
На первом этапе припухлость исчезает в горизонтальном положении или может активно вправляться в полость живота при лёгком надавливании. Характерен так называемый симптом «кашлевого толчка», который проявляется в передаче толчкообразных изменений давления на введённый в грыжевые ворота палец при кашле. Симптом свидетельствует о том, что полость грыжевого мешка свободно сообщается с брюшной полостью. Указанный симптом исчезает при ущемлении.
Ущемление — наиболее частое осложнение. Выпячивание резко становится болезненным, напряжённым, перестаёт вправляться в брюшную полость, исчезает симптом кашлевого толчка. Наличие ущемления — это показание к экстренному оперативному вмешательству, так как в случае ущемления резко нарушается кровоснабжение органов, являющихся содержимым мешка, с их последующим некрозом.[10]
Патогенез бедренной грыжи
Как и в случае грыж любой другой локализации, бедренные грыжи возникают в случае несоответствия прочности передней брюшной стенки давлению, оказываемому на неё внутренними органами. Этой теме посвящена работа В. Н. Егиева, где он вводит основные понятия теории «анатомических предпосылок».[11]
К настоящему времени известно, что ведущим фактором грыжеобразования является патология соединительной ткани в виде изменения соотношения количества зрелого (I типа) и незрелого (III типа) коллагена. Как известно, именно зрелый коллаген — основа прочности каркасных соединительнотканных элементов (связок, апоневрозов, сухожилий).
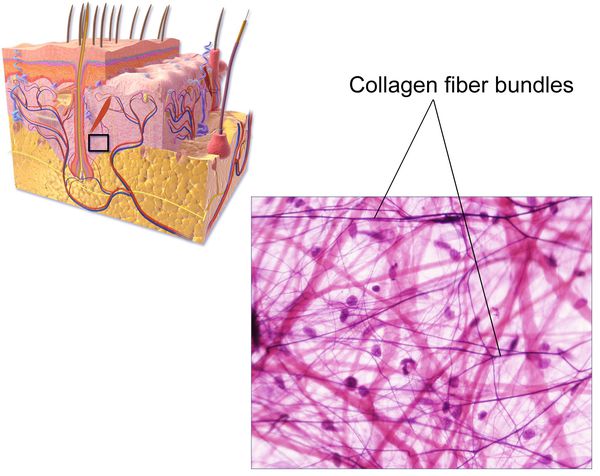
Изменения могут затрагивать процесс «созревания» коллагена, замедляя его, или усиливать процесс его распада. Это приводит к превалированию более тонкого и менее прочного коллагена III типа в соединительнотканных структурах, обеспечивающих резистентность (сопротивление) брюшной стенки, являясь ведущим предрасполагающим фактором формирования грыж.
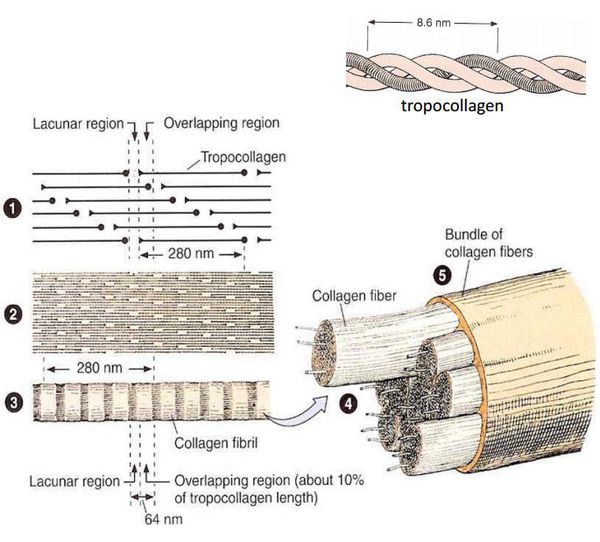
Предрасположенность к дисплазии соединительной ткани может носить врождённый или приобретенный характер. Действие некоторых токсинов, алкоголя, курение, а также значительные нагрузки усиливают распад коллагена, смещая равновесие в сторону его незрелых форм.
Классификация и стадии развития бедренной грыжи
В основе классификации грыжевых выпячиваний в области бедра лежат различные признаки.[12]
В зависимости от локализации они бывают:
- односторонними (правосторонняя иди левосторонняя бедренная грыжа);
- двусторонними.
Анатомически, учитывая зону выхода мешка на бедро и область, где формируется канал, выделяют:
- грыжу в области сосудистой лакуны
- грыжу в области мышечной лакуны, которая получила название «Грыжа Гессельбаха» (более редкий вариант).
Согласно клинической классификации грыжи бедренного канала делятся на три группы:
- Вправимые выпячивания — содержимое грыжевого мешка легко заправляется в полость живота;
- Невправимые грыжи — невозможность полного погружения содержимого грыжевого мешка в полость живота при отсутствии признаков ущемления (выпячивание остаётся мягким, практически безболезненным);
- Ущемлённые грыжи — содержимое грыжевого мешка сдавливается воротами. Это происходит в случае стремительного повышения давления в брюшной полости, сопровождающегося кратковременным растяжением входных ворот и одновременным увеличением размера выпячивания. В последующем размер грыжевых ворот вновь уменьшается, сдавливая содержимое грыжевого мешка и нарушая его кровоснабжение. Описанная ситуация требует принятия экстренных мер.
Выделяют три стадии развития грыжи в области бедренного канала[7]:
- Начальная — грыжевой мешок формируется на уровне бедренного кольца ввиду растяжения и расхождения тканевых структур. Стадия характеризуется достаточно интенсивным болевым синдромом, при этом выпячивание визуально и пальпаторно не определяется;
- Неполная стадия — формирование канала с выходом значительного количества внутренних органов. В это время припухлость уже заметна при осмотре и определяется при пальпации, однако дальше бедренного канала выпячивание не распространяется;
- Полная стадия — последний этап формирования грыжевого выпячивания, когда оно покидает зону анатомического бедренного канала и попадает в клетчатку внутренней стороны бедра. У мужчин оно может располагаться в мошонке, у лиц женского пола — в области половой губы.
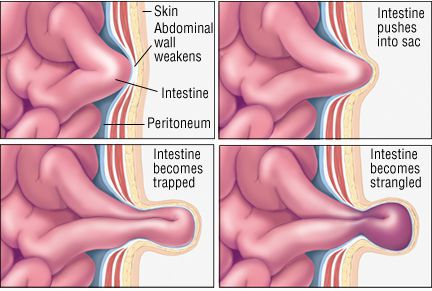
Осложнения бедренной грыжи
Самым частым и опасным осложнением является ущемление бедренной грыжи, которое возникает при внезапном сдавлении выпадающих внутренних органов в области грыжевых ворот. Это возможно при кратковременном, резком повышении внутрибрюшного давления.
Первым симптомом ущемления является возникновение интенсивной боли, при этом выпячивание не вправляется в брюшную полость, становится плотным, напряжённым.
Главная опасность ущемления — нарушение кровоснабжения вовлечённых органов с риском развития их некроза. Поэтому ущемление бедренной грыжи является показанием к экстренному оперативному вмешательству.
При отсутствии помощи в грыжевом мешке накапливается жидкость, которая инфицируется, приводя к развитию воспалительных изменений мешка и брюшной стенки. При попадании инфицированного содержимого в брюшную полость развивается перитонит.
Необходимо отметить, что некротические процессы могут возникать и в соседних участках с ущемленными кишками — так называемое ретроградное ущемление.[13] Опасность этого осложнения в том, что оно может не быть распознано при выполнении операции и представлять угрозу жизни пациента.
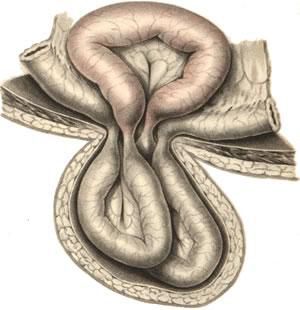
Вовлечение в процесс кишечника может повлечь развитие острой кишечной непроходимости, а при неущемлённой грыже возможно развитие частичной или полной кишечной непроходимости за счёт спайкообразования. Признаками нарушения пассажа по кишечнику являются запоры, периодически возникающее вздутие живота, которое сопровождается схваткообразными болями, чередование запоров и поносов, тошнота.
Возможным осложнением как ущемлённой, так и неущемлённой бедренной грыжи может быть воспаление еёстенок или содержимого [14]. Данное состояние проявляется местной (гиперемия, повышение температуры, отёк, усиление болей) и системной (лихорадка, эндотоксикоз) воспалительной реакцией.
Диагностика бедренной грыжи
Диагностика ранних форм бедренных грыж может вызвать существенные затруднения. На этой стадии единственным проявлением заболевания является болевой синдром. Причём разнообразие характеристик болей не всегда позволяют установить их причину. В дальнейшем, при появлении характерного выпячивания, диагноз становится очевидным.
С целью установки диагноза производится сбор жалоб, анамнеза, производится осмотр и физикальное обследование пациента.
Среди инструментальных методов диагностики на сегодняшний день ведущее значение имеет УЗИ.[15]Использование этого метода на современном этапе является обязательным для всех пациентов с грыжами и включено в программу предоперационного обследования.
Ультразвуковая диагностика даёт возможность:
- диагностировать начальные формы грыж;
- идентифицировать их содержимое (особенно при невправимых и гигантских грыжах);
- заподозрить наличие и вид скользящей грыжи.
Клиническая ценность УЗИ :
- высокая чувствительность и специфичность этого метода при проведении дифференциальной диагностики грыжи с другими патологическими образованиями;
- возможность оценки анатомической ситуации у конкретного больного и обоснования показаний к тому или иному методу герниопластики.
В зависимости от клинической симптоматики в качестве дополнительных методов обследования применяют:
- колоноскопию;
- ирригографию;
- цистографию;
- цистоскопию;
- компьютерную томографию.
При постановке диагноза необходимо проводить дифференциальную диагностику со следующими заболеваниями:
- опухоли;
- аневризма бедренной артерии;
- паховая грыжа;
- тромбофлебит;
- абсцесс.[16].
Лечение бедренной грыжи
Излечить пациента с образованной грыжей можно только хирургически:
- при неосложнённых грыжах оперативное лечение производится в плановом порядке;
- при ущемлении и воспалении в области выпячивания показана экстренная операция.
Целью оперативного вмешательства является восстановление анатомических соотношений передней брюшной стенки, утраченных в результате развития заболевания. Производится вправление или резекция органов, являющихся содержимым грыжевого мешка, с последующим пластическим закрытием дефектов передней стенки живота (бедренного кольца и бедренного канала). Такое вмешательство носит название герниопластики.[17]
Традиционная (открытая) герниопластика осуществляется бедренным или паховым методом. Основная особенность бедренных вариантов герниопластики в том, что закрытие дефекта производится со стороны наружного отверстия бедренного канала (закрывается пространство между паховой и лонной связкой).
Наиболее известен бедренный способ грыжесечения по Бассини, который заключается в сшивании указанных связок медиальнее сосудистого пучка. Возможно выполнение аналогичных операций с применений сетчатых эндопротезов.
Бедренные способы характеризуются минимальной травматичностью, пациенты быстро восстанавливаются, однако при использовании этих методик частота рецидивов выше, чем при втором варианте — паховых методах грыжесечения.[18]
При паховом варианте герниопластики:
- раскрывается паховый канал;
- выделяется грыжевой мешок бедренной грыжи;
- выводится в паховый канал над Пупартом.
Далее возможно применять любой способ герниопластики, используемый при паховой грыже.[19] Историческое значение имеют способы Руджи-Парлавеччио, Локвуда и Герцена. В настоящее время чаще всего применяют метод Лихтенштейна[20] с дополнительным закрытием бедренного кольца сшиванием связки Купера и паховой связки, а также с последующим прикреплением её к сухожилию гребешковой мышцы и надкостнице и фиксацией сетки.
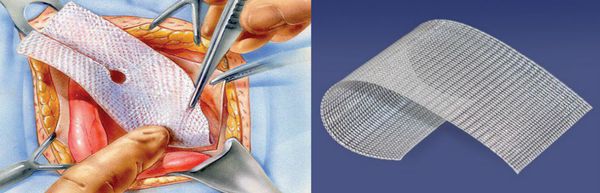
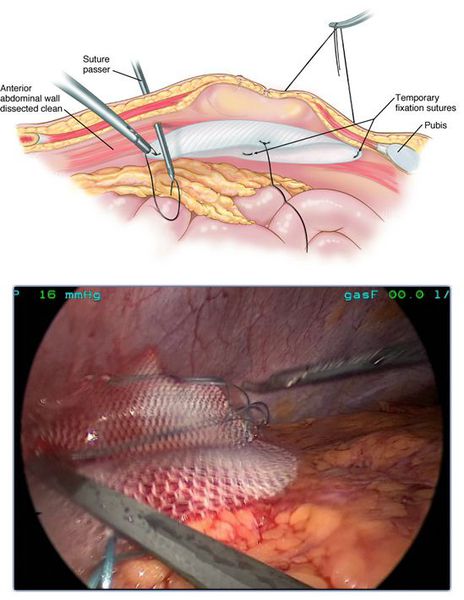
В последнее время все чаще при выполнении бедренных грыжесечений применяются эндоскопические технологии. Лапароскопические операции выполняются через небольшие проколы, поэтому менее они болезненны, период реабилитации короче и самочувствие лучше. При этом пластику местными тканями практически не выполняют. Для закрытия дефектов используется специальная сетка.
В случае лапароскопического вмешательства сетчатый эндопротез располагается со стороны брюшной полости. Он позволяет получить доступ к патологическому образованию без существенного травматизма окружающих тканей.[21]

Прогноз. Профилактика
В случае правильного и своевременного хирургического лечения данного заболевания прогноз благоприятный. После проведения реабилитационных мероприятий пациенты достаточно быстро возвращаются к обычной жизни, без существенных ограничений.
Рецидивы заболевания после операции по данным различных авторов встречаются у 5-10% пациентов и зависят от способа герниопластики (при традиционных вмешательствах бедренным способом процент рецидивов существенно выше, чем при пластике по Лихтенштейту и лапароскопической герниопластики сетчатым эндопротезом).[22]
Ведущим фактором, способствующим возникновению рецидива, является натяжение тканей в области герниопластики. Натянутые в ходе пластики ткани подвергаются атрофии (особенно это касается мышц), становясь в последующем «слабыми местами» брюшной стенки.
Большую роль в развитии рецидивов играет нейродистрофический синдром, который возникает ввиду повреждения нервных стволов в ходе предыдущего вмешательства. В деинервированной зоне передней брюшной стенки развивается дистрофический процесс и стенка ослабевает.
Также увеличивает риск возникновения рецидива раневая инфекция, вследствие которой происходит формирование неполноценного рубца. Риск рецидивирования грыжи после оперативного вмешательства можно уменьшив, применяя «ненатяжные» современные варианты герниоплатстики сетчатыми эндопротезами (модифицированный способ Лихтенштейна, лапароскопическая герниопластика) с использованием современных шовных материалов.[20]
Прогноз данной патологии существенно ухудшается в случае отказа от операции: у большинства выпячивание увеличивается, перестаёт вправляться, вероятность развития угрожающих осложнений увеличивается.[23]
Профилактируют грыжеобразование:
- мероприятия, направленные на укрепление мышечно-апоневротического каркаса (регулярные физические упражнения умеренной интенсивности без подъёма тяжестей и травматизации стенки живота);
- поддержание нормального внутрибрюшного давления (предотвращение кашля, запоров, вздутия живота, лечение дизурических проявлений);
- отказ от курения, алкоголя и воздействия некоторых бытовых и профессиональных токсинов — улучшает процесс созревания коллагена, тем самым укрепляя соединительнотканный каркас.[24]
Основой профилактики грозных осложнений является своевременное хирургическое лечение.
Источник
